內痔
概述
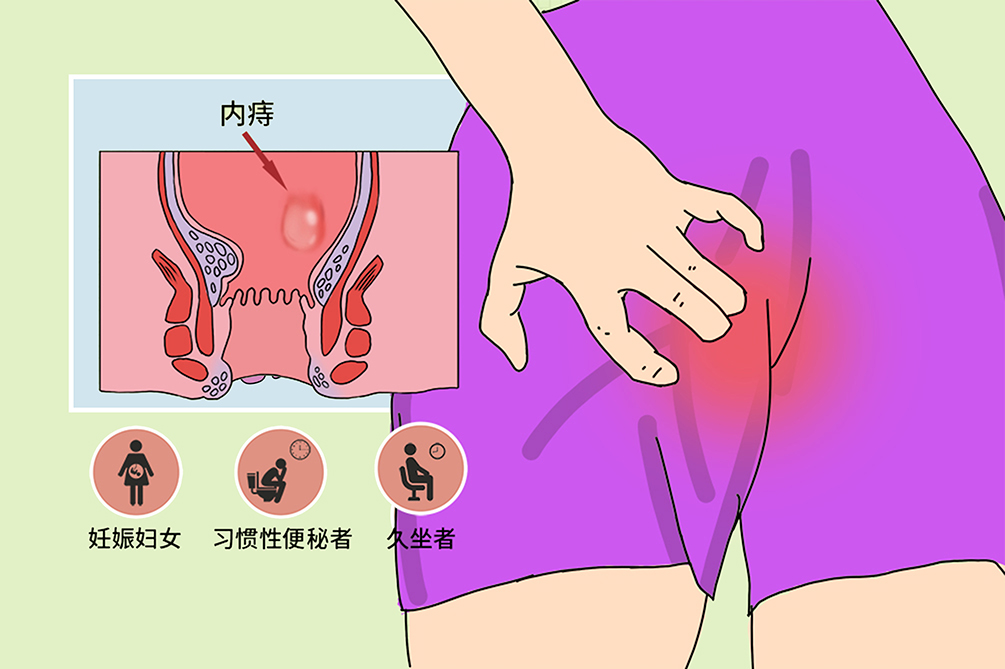
內痔的傳統概念是直腸下端黏膜和肛管皮膚下,齒狀線以上的靜脈叢淤血、曲張所形成的柔軟靜脈團。內痔的現代概念為肛墊的支持結構、靜脈叢及動靜脈吻合支發生病理性改變或移位,表現為排便出血、多由進食辛辣刺激性食物或其他因素誘發,可以通過手術治療,及改善生活方式治癒。
- 就診科別:
- 肛腸外科
- 英文名稱:
- internal hemorrhoids
- 是否常見:
- 是
- 是否遺傳:
- 否
- 併發疾病:
- 貧血
- 治療周期:
- 無固定治療周期
- 臨床症狀:
- 痔核脫出、便血、疼痛、搔癢
- 好發人群:
- 習慣性便秘者、孕婦、長期久站久坐者
- 常用藥物:
- 痔血膠囊、麻仁軟膠囊、複方角菜酸酯栓
- 常用檢查:
- 肛門鏡、血液常規、糞便常規
根據痔病出血和脫垂的嚴重情況將內痔分為四期:
第一期
主要是排便時出血,呈滴血或噴血狀,出血量較多,痔塊不脫出肛門。肛鏡檢查見直腸下端黏膜呈質軟、紅色的結節或團塊狀突起。
第二期
除便血外,排糞便時痔核可脫出肛門外,排便後可自行復位。
第三期
排便、用力屏氣、咳嗽等腹內壓增高時,痔塊可脫出肛門,不能自行復位,需用手推回或臥床休息後方可使痔塊回納。
第四期
痔塊長期脫出於肛門外,不能回納或回納後立即脫出。
病因
內痔的確切病因目前尚不完全清楚,主要可能與體位因素、遺傳因素、感染因素、解剖因素和靜脈曲張等有關。好發於長期久站、久坐者、孕婦妊娠時和習慣性便秘者。
體位因素
痔的發生與人類直立體位有明顯的關聯,因為未發現四肢行走的動物有痔瘡的發生。
遺傳因素
內痔的發病有明顯的遺傳傾向,父母患有痔瘡,子女發病率明顯高於普通人群。
肛墊下移
肛管血管墊是位於肛管、直腸的一種組織墊,又稱「肛墊」,是出生後就存在的解剖結構。隨著年齡增長,Treitz肌退化性變加重,肛墊鬆弛、肥大而易損傷出血,後期Treitz肌肥厚斷裂,肛墊下移脫出肛門而形成內痔。肛墊的充血程度受便秘、妊娠等肛管壓力影響外,還與內分泌、精神等因素有關。
感染因素
痔靜脈叢的血管內膜炎和靜脈周圍炎可導致部分血管壁纖維化、脆性增加、變薄,使得局部靜脈曲張。
解剖因素和靜脈曲張
肛門直腸位於人體下部,其血管網因重力作用,影響了肛門直腸的血液回流,且痔靜脈無瓣膜易於發生靜脈曲張。直腸上下靜脈叢管壁薄、位置淺、抵抗力弱及末端直腸黏膜下組織鬆弛,都不利於靜脈回流導致其容易擴張。痔靜脈擴張,回流受阻是內痔的成因之一。
便秘
便秘時糞便不易排出,對直腸下段、肛管部位產生較大的壓力,使血管受壓,以及排便次數過多或時間太長,腹壓增加,使得肛門直腸靜脈回流障礙,容易誘發疾病。
飲食因素
過度飲酒、進食辛辣刺激性食物,使直腸下部及肛墊充血水腫,出血。
妊娠
婦女妊娠、分娩時腹壓直接影響肛門直腸靜脈血液回流,出現靜脈曲張是女性內痔發生和加重的重要影響因素。
痔瘡是最常見的肛腸科疾病,素有「十人九痔」的說法。痔瘡在肛腸疾病中發病率最高,約占肛腸病總人數的63.5%,我國痔瘡患病人數約占受檢人群的46.3%,其中內痔約占49%。男女老幼皆可發病,其中20歲以上的成年人占大多數,隨著年齡的增長發病率有增高的趨勢。
習慣性便秘者
長期便秘可以導致肛管壓力增大肛墊下移,且便秘時腹內壓增大,使得直腸靜脈回流受阻,形成內痔。
孕婦
妊娠時也有肛管壓力增大和腹內壓增大導致靜脈曲張的情況。
長期久站、久坐者
某些職業,如軍人、學生、司機、電焊工等,需要久站、久蹲、久坐,發病率較高。
症狀
內痔最典型的和大多數人都有的症狀就是便血和脫出,少數人出現嵌頓和感染時會有疼痛和搔癢的表現。便血時間較長、量較大,導致慢性失血的病人會出現貧血表現。
便血
內痔最常見的初期症狀,其特點是無痛性、間歇性便後出血,出血可呈滴血狀或噴血狀,數日後可自行停止。便秘、糞便干硬或食用刺激性食物是痔瘡出血的常見誘因。長期慢性出血可發生貧血。
痔核脫出
排便後痔核脫出肛門外,初期可自行回納,逐漸發展為需用手還納,嚴重者痔核脫出後難以回納,在稍增加腹壓的情況下,如負重、咳嗽時亦可脫出。脫出可伴有黏液滲出,引起肛門潮濕、墜脹感,影響病人的生活質量。
單純性內痔無疼痛,當內痔脫出嵌頓,出現感染、糜爛、血栓形成甚至壞死時則有不同程度的疼痛。痔塊脫出或肛門括約肌鬆弛時,常有分泌物流出而刺激肛門皮膚,產生搔癢不適甚至慢性濕疹。
長期失血的病人會出現貧血的表現,如皮膚黏膜蒼白、頭暈、頭痛、耳鳴、注意力不集中和記憶力減退、肌肉無力、易疲勞等。長期慢性貧血甚至會出現惡病質的情況。
看醫
內痔應儘早治療,一期和二期的痔瘡尚可治癒,發展到後期一般很難治癒。診斷需重點排除導致便血的惡性疾病,治療以改善症狀的保守治療為主。
- 對於孕婦、習慣性便秘及特殊職業等高危人群,應注意自我檢查,觀察大便及肛周情況,一旦發現痔瘡的情況應在醫師的指導下進一步檢查。
- 出現無痛的間歇性便後滴血、肛門腫物脫出,高度懷疑內痔時應及時就診。
- 已確診的內痔病人,出現大出血及失血性休克時應立即就醫。
大部分人優先選擇肛門結直腸外科就診,部分病人出現內痔大出血、失血性休克時需緊急撥打119到急診科就醫。
- 為什麼來就診?目前有什麼不舒服?
- 有沒有便血?時間有多久?間斷性便血嗎?血液的顏色如何?是鮮血嗎?血液與大便混合還是便後滴血?
- 有沒有肛周腫物脫出?脫出物有疼痛嗎?有搔癢嗎?有分泌物嗎?
- 排便情況如何?有沒有習慣性便秘?有沒有經常腹瀉的情況?
- 最近飲食情況如何?有沒有飲酒和進食辛辣刺激性食物?
臨床查體
肛門視診
病人平躺於檢查床上,雙腿分開,取截石位,暴露會陰部,醫師分開臀溝,觀察肛周有無紅腫、疣狀物、腫塊、直腸黏膜脫垂及潰瘍的情況。另外,觀察肛門部位有無膿、血、糞便、黏液,根據其性狀、數量和部位,有利於推斷病灶所在。肛門檢查前做好一般清潔,不要求灌腸。
肛門指診
醫師右手戴好手套或指套,塗抹潤滑劑以減輕對病變部位的刺激,按壓肛門周圍的皮膚有無壓痛、腫塊、疣狀物等。測試肛管括約肌的鬆緊度,檢查肛管直腸壁有無觸痛、波動、腫塊或狹窄。觀察指套有無血跡或黏液。
內鏡檢查
肛門鏡
痔瘡病人應常規做肛門鏡檢查。肛門鏡檢查可以直接觀察直腸黏膜有無充血、潰瘍、息肉、腫瘤、分泌物的性質及異物等病變。病人於檢查前排空大便即可,無須特殊準備。病人應儘量放鬆肛門,檢查完後應注意臥床休息。
大腸鏡檢查
以便血為主要症狀,有消化道腫瘤的病史,年齡超過45歲的病人,需完善大腸鏡檢查以排除結腸病變。檢查前需服用瀉藥完善腸道準備。
實驗室檢查
血液常規
長期慢性失血的病人會出現貧血,紅血球和血紅素數量減低,指標提示以小細胞低色素性貧血為主,可以作為是否輸血的依據。白血球計數升高提示機體對損害的防禦反應增強,大多數炎症過程的正常現象。血小板計數是手術前常規檢查的項目。
凝血功能
手術前檢查的項目,對於鑑別出血性質有重要的意義。
糞便常規
糞便隱血試驗常陽性,提示便血的情況。
尿液常規
包括尿量、尿比重、酸鹼度、尿蛋白及顯微鏡檢查。內痔大出血造成失血性休克時,可根據尿液常規結果指導補液。
生化檢查
包括肝功能、腎功能、心臟功能等,是手術前常規的檢查項目,根據結果決定病人是否可以進行手術。
除了一期內痔,其他三期均可以在肛門視診下清楚的看到痔塊的大小、數目及部位。直腸指診多無異常發現,但可除外直腸癌及直大腸息肉等引起便血的其他病變。肛門鏡檢查大部分可直接窺視內痔呈紫紅色或暗紅色結節狀突起,有時局部伴有出血或糜爛。
直腸癌
臨床上容易將直腸癌誤診為內痔,這類教訓很多,不能僅憑症狀進行診斷,需要臨床醫生詳細詢問便血的情況,不能忽視直腸指診和內鏡檢查,尤其是直腸指診。直腸癌為高低不平的腫塊或邊緣隆起的潰瘍病灶,易出血,常伴有腸腔狹窄。
直大腸息肉
息肉脫出肛門外常被誤診為內痔脫垂。但直大腸息肉多為圓形,呈實質性,多有蒂,色澤為黏膜樣粉紅色。
外痔
一般無出血,平時僅有異物感,便後或勞累時體積稍增大,平臥休息後恢復常態。合併炎症或血栓形成時,可表現為局部腫脹、劇烈疼痛,發生部位在齒狀線以下。
治療
關於內痔的治療應遵循無症狀的無須治療,有症狀的重在減輕或者消除症狀,而非根治,以保守治療為主要原則。對於內科治療無效以及合併嵌頓的情況,可考慮手術治療。內痔的治療主要是以藥物為主,包括外用藥膏和栓劑,療效不好時採用手術治療。
- 在內痔的初期和無症狀靜止期,只需要增加纖維性食物,改變不良的大便習慣,保持大便通暢,防止便秘和腹瀉。
- 溫水坐浴可改善局部血液循環。
- 肛門內注入油劑或栓劑,可通過潤滑和收斂作用減輕局部搔癢不適。
- 嵌頓痔初期採用一般治療,用手輕輕將脫出的痔塊推回肛門內,注意防止再脫出。
內服藥物
循環調節劑
改善動、靜脈張力,保護微循環和減輕肛門局部水腫,主要有痔血膠囊、槐角丸等。
纖維素增補劑
改善糞便性質,增加腸道蠕動,減輕排便阻力。適用於症狀輕微者,主要藥物有麻仁軟膠囊、通泰丸等。
消炎止痛劑
具有抗炎、止痛、消腫的作用。適用於急性發作期,如出現內痔嵌頓、水腫或肛周嚴重。常用藥物有化痔丸、玄胡止痛片等。
以上藥品過敏者和孕婦慎用。
外用藥物
肛門栓劑
可以在直腸黏膜面形成一層保護膜,有效隔離污染物,保護受損黏膜並促使修復。另外,具有改善局部血液循環、抗炎、減輕黏膜充血和收斂的作用。起效快、安全性高,但對痔瘡脫垂效果較差。常見的有馬應龍痔瘡栓、複方角菜酸酯栓、痔瘡寧栓等。
外敷膏劑
主要改善局部血液循環、抗炎和收斂的作用。常見的有九華膏、消炎止痛膏、馬應龍痔瘡膏等。
蒸洗劑
選擇高錳酸鉀泡騰片,按1:5000的配比,40℃左右溫水坐浴,可以起到很好的殺菌消炎,改善局部血液循環的作用。
手術治療主要以症狀明顯的三、四期脫垂性內痔為主,或者保守治療無效才考慮手術治療。傳統的手術方式過多的破壞肛墊組織,現已逐漸被吻合器肛墊懸吊術所替代。
外剝內扎術
即開放性血管墊切除術。在痔塊根部做V形的切口,剝離、縫扎、切除靜脈曲張的團塊。一次最多只能切除三個孤立的痔塊,以免肛管失禁或狹窄。手術簡單、癒合快,併發症少,療效可靠。
痔環切除術
治療環狀痔的一種手術方式,該手術完全破壞了齒狀線附近的黏膜,手術後黏膜外翻,大便失禁發生率較高,近些年已不太使用。
吻合器痔上黏膜環切術
該手術是通過特製的吻合器環形切除肛墊上方直腸下端黏膜和黏膜下層組織一週並釘合,使脫垂肛墊上移,起到懸吊肛墊的作用,同時切斷直腸黏膜下供應痔的部分動脈,術後痔血供減少,痔塊在術後两週左右逐漸萎縮。該手術操作簡單,術後併發症少,術後處理容易及恢復較快。
急性嵌頓性內痔的手術治療
內痔脫出嵌頓,特別是環形痔急性脫垂嵌頓,有廣泛血栓形成及嚴重水腫。若病人不宜行痔切除或痔套扎術,可行側位內括約肌切斷術,適用於內括約肌肉張力過高和肛管高壓的病人。手術後疼痛可很快緩解,水腫、脫垂於手術後數日內逐漸好轉。
- 雷射療法常用於痔核炎症疼痛、肛緣水腫和創口癒合緩慢等情況。
- 微波技術對散熱能力差的組織和器官,較易產生傷害。
- 物理療法有一定的效果,但是有併發症,在治療中不占優勢地位,但病人容易接受,治療初期內痔仍是可行的。
硬化劑注射法
從19世紀一直沿用至今的方法,硬化劑使局部形成無菌性嚴重,致黏膜下組織纖維化,起止血和固定肛墊的作用,而非血管栓塞。
膠圈套扎法
介於注射療法和手術療法之間的有效方法,適用於二、三期的內痔。原理是膠圈套入內痔根部,阻斷痔的血運,使其缺血壞死脫落,套扎點通常在齒狀線上方1公分以上,通常是無痛的。
預後
內痔預後良好,很少影響人的壽命。但是由於脫出、便血的症狀會嚴重影響生活質量,給人民群眾帶來很大的困擾。所以疾病的一級預防、早診斷、早治療,避免復發尤為重要。
對於輕度的初期初發內痔有治癒的可能,但是若病因及誘發因素持續存在,手術後仍有復發的可能。
內痔經過臨床治療後,一般不會影響自然壽命。
遵醫囑用藥,停藥一週內應至醫院複查,觀察疾病恢復情況。手術的病人一月後應醫院隨診,觀察傷口癒合情況及是否有併發症等。
飲食
內痔病人應嚴格注意飲食,飲食與痔瘡的發作和加重有很密切的關係。同時應養成良好的飲食習慣,不要暴飲暴食。三餐宜定時定量,養成規律的進食習慣,有利於建立胃-結腸反射,促進排便。
- 避免辛辣、刺激性食物,若過量食用辛辣刺激,如辣椒、大蒜、生薑等,促使痔瘡充血,增加疼痛。
- 避免酒精、濃茶、咖啡等刺激性飲料,其能夠使痔靜脈充血、擴張,痔核腫脹。
- 宜進食含膳食纖維較多的食物,常見的有豆類、菌類、蒟蒻、海藻類等。
照護
內痔的病人應加強護理,目前的治療方式包括手術都不能達到完全治癒不復發。對生活的管理,養成良好的生活習慣,對於促進疾病的復健、預防疾病的復發有著至關重要的作用。
用藥的護理
了解常用藥物的用法、禁忌及副作用。
加強鍛煉
經常參加各種體育活動,如廣播體操、太極拳,增強機體的抵抗力,有助於血液循環,促進胃腸道蠕動,避免大便秘結。
預防便秘和腹瀉
注意平時不要強忍便意,養成定時排便的好習慣,不要大便時間過長。積極攝入含膳食纖維較高的食物,多飲水,攝入雙歧桿菌等有益菌。
注意肛周衛生
每天做好肛周的清潔,可溫水坐浴。穿著寬鬆、棉質的內褲,定期及時更換內褲。
術後的護理
家屬及病人要觀察有無排便困難、大便失禁或者變細的現象。對於肛管括約肌鬆弛的病人,術後3天可做縮肛運動。對肛門可能狹窄的病人,術後5~10天可用食指擴肛,鼓勵病人有便意時立即排便。
內痔的病人應做好病情的自我監測,注意觀察大便的情況,並定期採用蹲位照鏡法觀察內痔是否有脫出、嵌頓、破潰的情況,若發現異常應及時醫院複查。手術後的病人出現肛門狹窄或者排便困難,應及時就醫。
內痔手術後並不是一勞永逸的,當進食辛辣刺激性食物、長期便秘、久坐、久站、腹壓增加等誘發因素持續存在時,仍然有復發的可能。
預防
保持心情愉悅,不吃或少吃刺激性大的食物,多吃粗纖維的食物,有助於排便,避免久坐不動。便秘者多吃水果,必要時應用益生菌製劑,平時注意多運動,增加胃腸蠕動。
對於長期便秘或從事特殊職業的好發人群,應做好自我檢測或篩檢肛門鏡,做到早發現、早治療。
- 注意合理運動,不要久坐,每次靜坐半小時後應站起適當走動。長期站立後應適當平躺、靜臥休息。
- 孕婦應注意定期產檢,胎位不正時會更加誘發痔瘡的發作,應及時糾正。孕婦應適當活動,保持大便通暢。
- 避免便秘和腹瀉,必要時應用緩瀉劑或益生菌製劑。
- 戒菸酒,保持心情的舒暢,情緒的變化和肛腸疾病有很密切的關係。
