胎糞吸入症候群
概述
胎糞吸入症候群或稱胎糞吸入性肺炎,是由於胎兒在宮內或產時吸入混有胎糞的羊水而導致,以呼吸道機械性阻塞及化學性炎症為主要病理特徵,以生後出現呼吸窘迫為主要表現的臨床症候群,多見於足月兒或過期產兒。分娩時羊水混胎糞的發生率為8%~25%,其中約5%發生胎糞吸入症候群。
- 就診科別:
- 新生兒科
- 英文名稱:
- Meconium Aspiration Syndrome
- 疾病別稱:
- 新生兒胎糞吸入症候群、胎糞吸入性肺炎
- 是否常見:
- 是
- 是否遺傳:
- 否
- 併發疾病:
- 窒息、抗利尿激素分泌異常症候群、肺不張
- 治療周期:
- 短期持續治療
- 臨床症狀:
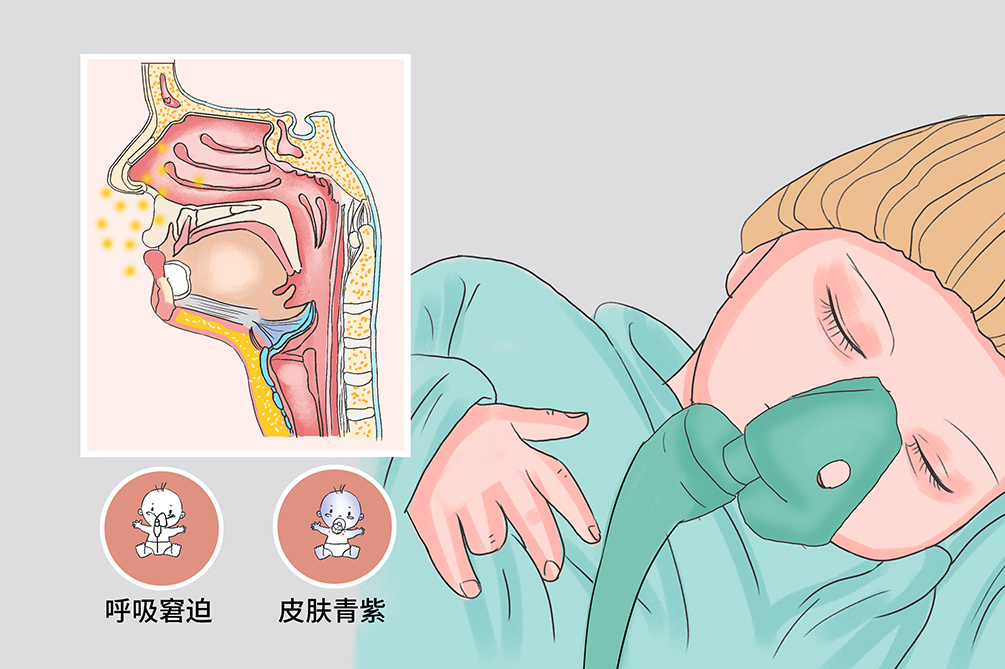
- 呼吸窘迫、皮膚青紫、口及鼻腔吸引物中含有胎糞
- 好發人群:
- 胎兒時期有宮內感染者、孕期母親吸菸或濫用藥物、孕期母親出現高血壓、羊水過少所產下的新生兒、大於41週新生兒
- 常用藥物:
- 西地那非、青黴素、碳酸氫鈉
- 常用檢查:
- 實驗室檢查、Ⅹ線檢查、超音波檢查
病因
胎糞吸入症候群的主要病因包括胎糞吸入,新生兒不均勻的氣道阻塞和化學性炎症、肺動脈高壓等,足月兒、小於胎齡兒及過期產兒均可出現胎糞吸入症候群。
胎糞吸入
若胎兒在宮內或分娩過程中缺氧,使腸道及皮膚血流量減少,繼而迷走神經興奮,最終導致腸壁缺血痙攣,腸蠕動增快,肛門括約肌鬆弛而排出胎糞。與此同時,缺氧使胎兒產生呼吸運動(即喘息),將胎糞吸入氣管內或肺內,或在胎兒娩出建立有效呼吸後,將其吸入肺內。
不均勻氣道阻塞和化學性炎症
胎糞吸入症候群的主要病理變化是由於胎糞機械性阻塞呼吸道所致,胎糞吸入症候群的病理特徵為不均勻氣道阻塞,即肺不張、肺氣腫和正常肺泡同時存在,其各自所占的比例決定了患兒臨床表現的輕重。因膽鹽是胎糞的組成之一,除引起上述呼吸道阻塞外,胎糞吸入後12~24小時也可刺激局部肺組織引起化學性炎症和間質性水腫,進一步加重通換氣功能障礙。胎糞有利於細菌生長,故胎糞吸入症候群也可繼發細菌感染。此外,胎糞可使肺泡表面活性物質(PS)滅活,減少SPA及SPB的產生,其對PS的抑制程度與吸入的胎糞量相關。因此,胎糞吸入症候群時,PS減少,肺順應性降低,肺泡萎陷進一步影響肺泡的通換氣功能。
肺動脈高壓
在胎糞吸入所致的肺不張、肺氣腫及化學性炎症,以及PS滅活等基礎上,缺氧和混合性酸中毒進步加重,使肺小動脈痙攣,嚴重而持續的缺氧甚至導致血管平滑肌肥厚,肺動脈阻力增加,右心壓力升高,當右心房壓力超過左心房時,即發生卵圓孔水平的右向左分流;肺血管阻力持續增加,使肺動脈壓增高,當肺動脈壓超過體循環動脈壓,使已功能性關閉或尚未關閉的動脈導管發生導管水平的右向左分流,即新生兒持續肺動脈高壓。胎糞吸入症候群導致肺動脈高壓的確切機制仍未完全清楚,除肺小動脈平滑肌改變外,產前肺細小動脈改變和生後的肺血管適應不良可能也參與發病過程。
孕期母親吸菸、感染以及濫用藥物
可引發胎兒所處子宮內環境異常,誘發胎糞吸入症候群。
胎糞吸入症候群據統計占活產新生兒的1.2%~1.6%,污染羊水胎糞吸入症候群發生率與胎齡有關,如胎齡>42週,發生率>30%,胎齡<37週,發生率<2%,胎齡不足34週者極少有胎糞排入羊水發生。
胎糞吸入症候群非傳染病,無傳播途徑。
胎糞吸入症候群好發於胎兒時期有宮內感染者、孕期母親吸菸或濫用藥物、孕期母親出現高血壓、羊水過少所產下的新生兒及大於41週新生兒,此類嬰兒病史中,常有圍生期窒息史,母親常有產科併發症,分娩時常有產程延長及羊水胎糞污染史,如在妊娠末期或產時能作好胎心監護,產房能做好吸引,常可避免大量胎糞吸入,急慢性缺氧或感染均可造成宮內排出胎糞,在應激狀態下宮內產生喘氣可吸入大量胎糞。
症狀
胎糞吸入症候群的典型症狀為新生兒的口、鼻吸引物中有胎糞,呼吸窘迫、皮膚青紫,胎糞吸入症候群患兒可合併肺不張、肺氣腫、窒息等併發症。
呼吸系統表現
胎糞吸入患兒初期主要表現為呼吸道梗阻,但症狀輕重與吸入羊水的性質(混懸液或塊狀胎糞等)和量的多少密切相關。若吸入少量或混合均勻的羊水,可無症狀或症狀輕微;若吸入大量或黏稠胎糞者,可致死胎或生後不久即死亡。患兒常於生後開始出現呼吸窘迫,表現為呼吸急促(通常>60次/分)、鼻翼煽動和吸氣性三凹征等,少數患兒也可出現呼氣性呻吟。
發紺
是肺動脈高壓最主要的臨床表現,肺動脈高壓多發生於足月兒。在胎糞吸入症候群患兒中,約1/3可併發不同程度的肺動脈高壓。主要表現為持續而嚴重的青紫、哭鬧、哺乳或躁動時發紺加重,青紫程度與肺部體徵不平行(發紺重、體徵輕)。部分患兒胸骨左緣第2肋間可聞及收縮期雜音,嚴重者可出現休克和心臟衰竭。
分娩時可見羊水混有胎糞,患兒皮膚、臍帶和指(趾)甲床留有胎糞污染的痕跡。患兒口、鼻腔吸引物中含有胎糞,氣管插管時聲門處或氣管內吸引物可見胎糞。
肺不張
部分肺泡因其小氣道被較大胎糞顆粒完全阻塞,其遠端肺泡內氣體吸收,引起肺不張,使肺泡通氣、血流降低,導致肺內分流增加,從而發生低氧血症。
肺氣腫
黏稠胎糞顆粒不完全阻塞部分肺泡的小氣道,則形成「活瓣」,吸氣時小氣道擴張,使氣體能進入肺泡,呼氣時因小氣道阻塞,氣體不能完全呼出,導致肺氣腫,致使肺泡通氣量下降,發生CO2瀦留;若氣腫的肺泡破裂則發生肺氣漏,如間質氣腫、縱隔氣腫或氣胸等。
窒息
20%~33%的羊水胎糞污染患兒發生窒息。
抗利尿激素分泌異常症候群(SIADH)
常見於有圍生期窒息或氣漏症候群的患兒,表現為低鈉血症。
繼發性肺部感染
胎糞是微生物的良好培養基,促進微生物滋生,胎糞還可以抑制多核細胞功能。
氣道反應性疾病
在生後6個月內,高達50%的嚴重胎糞吸入症候群存活患兒有發生氣道高反應性疾病的風險。
其它
嚴重胎糞吸入症候群可併發紅血球症、低血糖、低鈣血症、多器官功能障礙及肺出血等。
看醫
在產房發現新生兒口角有胎糞痕跡,應行體格檢查、X線攝片等檢查,以明確診斷,並與與先天性心臟病或嚴重肺部疾病所導致的青紫相鑑別。
- 新生兒羊水中有胎糞且全身發紺哭鬧不止者應立即搶救。
- 新生兒出現呼吸窘迫、鼻翼煽動時應立即就醫。
胎糞吸入症候群好發於剛娩出的新生兒,故就診於新生兒科。
- 患兒是否出現鼻翼煽動的情況?
- 症狀持續多久?
- 嬰兒出生時羊水中是否有胎糞?
- 有無家族遺傳病史?
- 妊娠時胎兒有無異常?
實驗室檢查
進行動脈血氣分析觀察患兒氫離子濃度指數、血氧分壓、動脈血二氧化碳分壓情況,還應進行血液常規、血糖、血鈣和相應血生化檢查,氣管內吸引物及血液細菌學培養。
Ⅹ線檢查
觀察患兒兩肺透亮度以及是否併發縱隔氣腫、氣胸等情況,肺部改變在生後12~24小時更為明顯,但部分胎糞吸入症候群患兒其胸部X光片的嚴重程度與臨床表現並非呈正相關。
超音波檢查
彩色都卜勒可用於評估和監測肺動脈的壓力。
體格檢查
查體觀察患兒胸廓前後徑,聽診患兒兩肺情況。若呼吸困難突然加重,青紫明顯,聽診呼吸音明顯減弱,應疑似氣胸的發生。視診觀察羊水中或新生兒身上是否沾有胎糞,口、鼻吸引物中是否有胎糞。
- 常有宮內窘迫或出生窒息史。
- 均有眙糞污染羊水史。
- 生後即有呻吟、呼吸急促、發紺、三凹征、胸廓呈桶狀及雙肺羅音等症狀和體徵,嚴重者可伴有心功能不全、末梢循環不良及休克等表現。
- X線胸部X光片多具有典型的胎糞吸入症候群特徵,表現為肺紋增粗,肺野有密度增加的粗顆粒或片狀、團塊狀、雲絮狀陰影或有節段肺不張、心影常縮小等。
- 血氣分析提示氫離子濃度指數值(PH值)下降、氧分壓降低、二氧化碳分壓升高、鹼剩餘負值增加。
胎糞吸入症候群較為典型,暫無需與其他疾病鑑別。
治療
胎糞吸入症候群患兒的治療手段包括病因治療及對症治療,如氧療、機械通氣治療、糾正酸中毒等,患兒經短期治療可痊癒,一般病程一週左右。
促進氣管內胎糞排出
對病情較重且生後不久的胎糞吸入症候群患兒,可氣管插管後進行吸引,以減輕胎糞吸入症候群引起的氣道阻塞。即使胎糞被吸入氣道4小時後,仍可將部分胎糞吸出。
血管擴張劑
靜脈注射妥拉唑林雖能降低肺動脈壓,但也引起體循環壓相應或更嚴重的下降,鑑於妥拉唑林可使肺動脈和體循環壓同時下降,其壓力差較前無改變甚或加大,故非但不能減少反而可能增加右向左分流,目前臨床已很少應用。近年來,磷酸二酯酶抑制劑,如西地那非、 Milrinone 等,可選擇性擴張肺血管,被應用於臨床治療新生兒肺動脈高壓也取得了一定療效,但有關其有效性及安全性還需要大量的臨床資料去證實。
抗生素
如青黴素,對目前是否預防性應用抗生素仍存爭議,但有繼發細菌感染者,常選擇廣效性抗生素,並進一步根據血、氣管內吸引物細菌培養及藥物敏感試驗結果調整抗生素。
糖皮質類固醇
常用藥物有 Dexamethasone 、布地奈德、 Methylprednisolone 等,能有效減輕肺部炎症和肺水腫。
胎糞吸入症候群患兒一般不採用手術治療。
氧療
當血氧分壓<50mmHg或經皮血氧飽和度<90%時,應依據患兒缺氧程度選用不同的吸氧方式,如鼻導管、頭罩、面罩等,以維持血氧分壓50mmHg~80mmHg或經皮血氧飽和度90%~95%為宜。
機械通氣治療
若患兒已符合上機標準,應儘早進行機械通氣治療。對於胎糞吸入症候群常採用相對較高的吸氣峰壓、足夠的呼氣時間,以免氣體滯留。對於常頻呼吸機治療無效或有肺氣漏,如氣胸、間質性肺氣腫者,高頻通氣可能效果更佳。
糾正酸中毒
糾正呼氣性酸中毒
可經口、鼻或氣管插管吸引,保持氣道通暢,必要時進行正壓通氣。
預防和糾正代謝性酸中毒
糾正缺氧,改善循環,對於嚴重的酸中毒,應積極去除病因,在保證通氣的前提下酌情使用鹼性藥物,如碳酸氫鈉。
維持正常循環
限制液體入量
嚴重者常伴有腦水腫、肺水腫或心臟衰竭,應適當限制液體入量。
肺表面活性物質
由於胎糞吸入症候群患兒內源性PS合成分泌障礙,近年來證實補充外源性PS可取得較好療效,特別是PS聯合高頻通氣、一氧化氮吸入效果更佳,但確切結果仍有待於RCT進一步證實。
肺氣漏治療
少量氣胸不需處理可自行吸收,但對張力性氣胸,應緊急胸腔穿刺抽氣,可立即改善症狀,然後根據胸腔內氣體的多少,必要時行胸腔閉式引流。
其他
保溫、鎮靜,滿足熱量需要,維持血糖和血清離子正常等。
氣管插管吸引
窒息合併胎糞黏稠(或不太黏稠)者氣管插管吸引。
肺動脈高壓治療
鹼化血液
過去採用人工呼吸機進行高通氣,以維持動脈血氣,此外靜脈應用鹼性藥物,如碳酸氫鈉,對降低肺動脈壓也有一定療效,但臨床已不採用。
一氧化氮吸入
一氧化氮是血管舒張因子,由於一氧化氮的局部作用,使肺血管平滑肌舒張,肺血管阻力下降,肺循環血流增加,逆轉肺泡通氣、血流失調,迅速改善肺氧合,而動脈血壓不受影響,有關其治療pH的有效性,目前國內外已有大量文獻報導,多數認為若聯合高頻震盪通氣效果更佳。
預後
胎糞吸入症候群的預後視患兒病情而定,肺損傷的嚴重性與胎糞的黏稠度、缺氧損傷和酸中毒的程度相關,隨經積極治療,仍有約10%的嚴重胎糞吸入症候群患兒死亡,出院後當月家長要帶患兒複診1~2次。
胎糞吸入症候群患兒通過治療可以治癒。
多數胎糞吸入症候群患兒得到及時診治可不影響壽命,隨經積極治療,仍有約10%的嚴重胎糞吸入症候群患兒死亡。
建議出院後的當月家長帶胎糞吸入症候群患兒複診1~2次,檢查項目包括體格檢查、血液常規等。
飲食
胎糞吸入症候群患兒需要母乳或配方奶餵養,治療後可先做營養篩檢以發現新生兒有無營養素缺乏,餵養行少量多次。
- 先給新生兒做營養篩檢,根據結果適當補充營養元素。
- 遵醫囑每3小時餵奶一次。
照護
家屬應定時更換胎糞吸入症候群患兒的體位,注意哺乳的時間、量等,防止患兒出現嘔吐,並且家屬要對患兒進行定期的健康檢查以及進行預防接種。
- 及時更換潮濕、污染的被服,保持床單元清潔整齊。每日為患兒沐浴1次,更換衣物、包被,保持皮膚清潔無異味。
- 保持呼吸道通暢,將患兒仰臥,肩部墊2~2.5公分軟枕,使患兒處於「鼻吸氣位」,及時清除口咽、氣管內分泌物。
- 給予患兒翻身,進行移動式拍背,食指、中指、無名指併攏呈小杯狀或使用小面罩等拍擊器,從外周向肺門拍擊,拍背頻率嬰兒約40次/分,避開腎區及脊柱,重症嬰兒頻率宜慢。
預防
對於胎糞吸入症候群的預防,孕婦應加強產前檢查,儘量避免過期產,分娩前做好胎兒的心電監護,積極防治胎兒宮內窘迫和產時窒息。若出現胎頭已娩出,第一次呼吸不明顯,則應立即清理呼吸道分泌物。
- 積極防治胎兒宮內窘迫和產時窒息。
- 女性妊娠期間應注意自身防護,避免感染,避免妊娠高血壓,戒菸限酒。
- 聽從醫生指導,儘量避免過期產。
