腦脊髓液鼻漏
概述
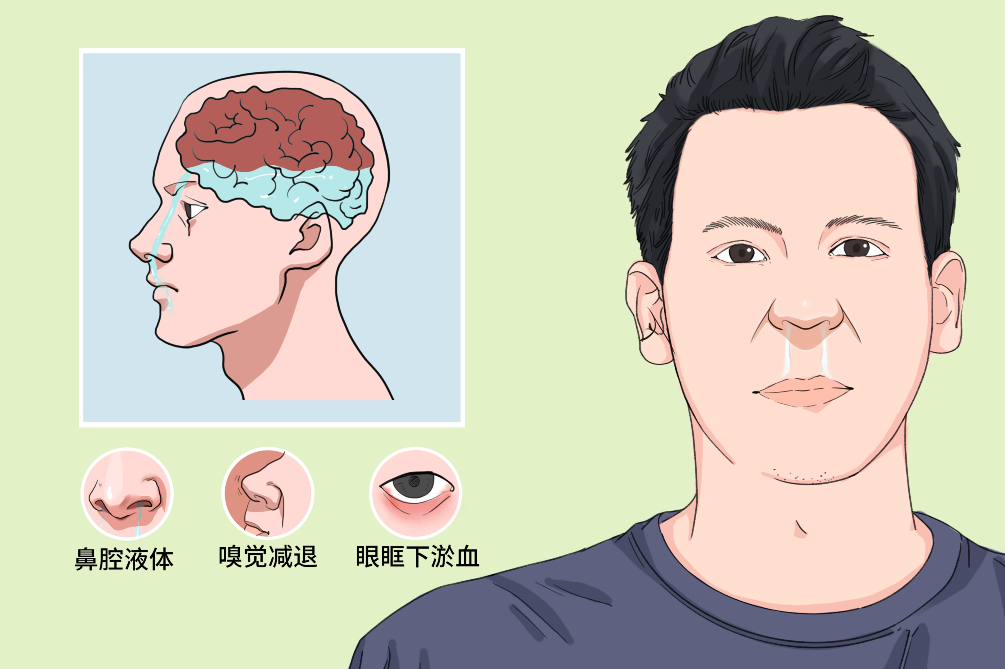
腦脊髓液鼻漏是由於硬腦膜和蜘蛛網膜撕裂或缺失,致使腦脊髓液從腦室及蜘蛛網膜下腔經顱骨折縫、骨質缺損處,從鼻腔流出。臨床表現為清亮的液體或血性液體從鼻腔溢出,可能伴有嗅覺減退或喪失,偶見傷及視神經或動眼神經者。急性病人傷後常有血性液體自鼻腔溢出,眼眶下淤血、眼結合膜下出血。此病有保守治療和手術治療兩種,保守治療2周後不見自愈者需再進行手術治療,基本能治癒,預後良好。
- 就診科別:
- 神經外科、耳鼻喉科
- 英文名稱:
- cerebrospinal fluid rhinorrhea
- 是否常見:
- 是
- 是否遺傳:
- 否
- 併發疾病:
- 顱內感染、顱內低壓症候群
- 治療周期:
- 短期治療
- 臨床症狀:
- 鼻腔流出清亮(血性)液體、嗅覺減退(消失)
- 好發人群:
- 顱腦損傷病人
- 常用藥物:
- 醋氮醯胺、阿莫西林
- 常用檢查:
- 鼻內鏡檢查、葡萄糖定量測定、氯濃度檢測、β2-轉鐵蛋白試驗
創傷性腦脊髓液鼻漏
外傷性腦脊髓液鼻漏
外傷性腦脊髓液鼻漏在臨床上最為常見,主要創傷有車禍、爆炸等。
醫源性腦脊髓液鼻漏
顱骨做過手術如顱底腫瘤,手術時處理顱底病變,可能造成醫源性損傷。
非創傷性腦脊髓液鼻漏
可發生於正常顱內壓或高顱內壓狀態,此類病人之前往往因存在顱內壓高症已接受治療,故此類腦脊髓液漏很少發生;或者先天性顱底發育畸形,顱底骨質缺損。
自發性腦脊髓液鼻漏
無明顯外傷或手術史,也不存在腫瘤或先天性異常等明確病因,最常見的漏口部位是篩板,其次是蝶骨側凹。
病因
腦脊髓液是腦和脊髓內的無色透明液體,有重要作用,可以調節顱內壓力、緩衝外界的震盪對腦組織和脊髓的損傷。腦脊髓液鼻漏通常是由於各種損害,致使腦脊髓液從鼻腔流出。
外傷
常見創傷類性有機動車事故、高空墜落和暴力襲擊。鼻漏在輕微或沒有意識障礙的輕度顱損傷或不伴顱損傷的臉部骨折病人中也會發生。大腦和鼻腔間的骨性和軟組織結構隔離開,所以腦脊髓液不會流入鼻腔。由於外傷導致骨性結構破損而出現漏口,腦脊髓液則會通過這些漏口流入鼻腔形成腦脊髓液鼻漏。
其他原因
正常顱內壓或高顱內壓狀態下,可由顱底腫瘤、感染性骨髓炎、先天性畸形,如鼻部腦膜膨出及非外傷性板障內腦脊髓液等原因引起。
創傷性腦脊髓液占腦脊髓液漏的90%,其中鼻漏占近80%,此症多發於顱腦損傷病人,閉合性顱腦損傷病人中腦脊髓液漏發生率為1%~3%。
所有人群皆可發生,但由於腦脊髓液鼻漏大多由於外傷引起。因此,有顱腦損傷以及有顱腦手術史的人發生腦脊髓液鼻漏的機率更高。
症狀
腦脊髓液鼻漏的主要表現是從鼻腔流出清亮的液體或帶血性液體,一般為單側鼻腔,有時還會伴有嗅覺減退或喪失。
- 腦脊髓液從顱骨或鼻部骨頭缺口流入鼻腔,再從鼻道流出,不結痂,低頭用力時液體流出會增加。急性病人傷後常有血性液體自鼻腔溢出,眼眶下淤血、眼結合膜下出血。
- 嗅覺減退或喪失。
偶見傷及視神經或動眼神經者,病人可能會出現視覺減退或喪失。
顱內感染
腦膜炎是腦脊髓液鼻漏最嚴重的併發症,對於未經治療的腦脊髓液鼻漏,發生腦膜炎的風險高達25%,初期鼻漏中腦膜炎的發生率為6%~20%,末期可達57%。腦膜炎會出現發熱、寒戰或呼吸道感染等感染症狀,同時還可有劇烈頭痛、嘔吐、意識障礙等顱內壓升高症狀。
顱內低壓症候群
由於腦脊髓液的減少形成顱內總的體積減少而使顱內壓下降,最主要的臨床症狀是姿勢性頭痛。
看醫
當出現鼻腔內流出清亮腦脊髓液或伴有血性液體時,應立即到醫院神經外科就診,確認腦脊髓液漏的位置,早確診,早治療,不要延誤病情。
- 有顱腦損傷史或曾做過顱腦部位手術病人,術後出現鼻腔流清涼液體,需要在醫生的指導下進一步檢查。
- 已經確診腦脊髓液鼻漏,或急性爆發病人,出現血性液體自鼻腔溢出,眼眶下淤血、眼結合膜下出血等症狀應立即就醫。
需到耳鼻喉科或神經外科就診。
- 因為什麼來就診?
- 出現鼻腔流液體症狀多久了?
- 目前還有其他什麼症狀?
- 頭部是否受過外傷?有沒有顱骨手術史?
- 既往有無其他的病史?
- 之前是否做過頭部檢查?有什麼結果?
實驗室檢查
葡萄糖定量檢測
通過測定漏液中糖濃度,如比率在0.5~0.67,則可能為腦脊髓液。但該方法敏感性和特異性不高,不建議作為確診試驗。
氯濃度檢測
如果漏液中氯濃度大於110mmol/L,是腦脊髓液的可能性較大。
β2-轉鐵蛋白試驗
β2-轉鐵蛋白僅在腦脊髓液、外淋巴液和玻璃體液中可見,因此對診斷腦脊髓液有特異性,是目前敏感性和特異性最高的檢測方法。
瘺道定位
CT掃描
對於確定可能的腦脊髓液瘺口非常有效,CT平掃後,還可以經腰椎穿刺鞘內緩慢注入3~10ml顯影劑,俯臥,顯影劑可以提示瘺口位置。但鞘內注射顯影劑是一種創傷性手段,有一定風險。
磁振造影檢查
磁振造影是一種有效無創的診斷手段,可以鑑別CT圖像上密度相似的黏膜膿性滲出和腦脊髓液,提示更多腦脊髓液瘺口徵象。
鼻內鏡檢查
通過鞘內注射螢光劑,可以診斷和定位活動性腦脊髓液。
症狀
一側或雙側鼻孔持續或間歇性流出清涼液體,向一側傾斜、低頭或壓迫靜脈時症狀加重;伴有嗅覺減退或消失。
檢查
對漏液進行β2-轉鐵蛋白檢測,陽性;鼻內鏡檢查,鞘內注射螢光提示有漏口;磁振造影成像可定位出漏口等。
鼻炎
鼻炎發作時也可見鼻流清涕的症狀,但鼻炎常伴有鼻塞、連續噴嚏、鼻癢等症狀,通過實驗室生化檢查就可鑑別。
鼻竇黏膜下囊腫
囊腫破裂時可流出黃色清涼液體,單側,可通過實驗室檢查液體性質進行鑑別。
治療
腦脊髓液鼻漏的治療有保守治療和手術治療兩種,一般先行保守治療,且貫穿整個治療過程。因顱底骨折引起的急性腦脊髓液鼻漏大多在一週內自行停止,只有腦脊髓液漏經保守治療2週以上不愈者,開始考慮手術治療。但腦脊髓液切口漏已發現者,應立即採取措施處理。
臥床
頭偏向患側,清理鼻腔,輕度抬高床頭20~30度,使腦組織沉落在漏孔處,以利於貼附癒合。
避免增加顱內壓
避免擤鼻、用力排便、咳嗽和打噴嚏等忽然增加顱內壓的動作。病人需要保持大便通暢,適當應用緩瀉劑和糞便軟化劑。
腦脊髓液引流
如果腦脊髓液沒有在3天內停止,可以考慮間斷或持續大池引流。
抗感染治療
一般使用抗生素,病人有潛在併發腦膜炎的風險,臨床多使用頭孢類抗生素。因為感染主要來源於鼻咽部,如果使用抗生素,推薦聯合使用複方磺胺甲噁唑和阿莫西林或青黴素,前者可以殺滅腦脊髓液中的細菌,後者則針對鼻腔黏膜中的定植菌。
預防顱內壓升高
靜滴呋塞米、甘露醇降低顱內壓,還可口服或靜脈滴注 Acetazolamide 等藥物,抑制腦脊髓液分泌。
鼻內鏡修補術
鼻內鏡修補術是治療篩頂竇和蝶竇腦脊髓液鼻漏的首選手術,手術的難點在於漏口位置的確定。藉助鼻內鏡仔細尋找腦脊髓液鼻漏的來源,然後清除漏口周圍的肉芽組織及壞死組織,充分沖洗,使用肌肉筋膜等修復材料,充分鋪蓋漏口,壓迫。
開顱手術
原則是縫合修補硬腦膜、填塞封閉骨質缺損、建立不透腦脊髓液的屏障。前顱窩手術時,病人採取仰臥位,頭輕度後仰以利於牽拉額葉;抬起額底可以看到漏口,腦組織和蜘蛛網膜與其相連甚至突入漏口。如果聽力已經喪失,可以經迷路入路修補漏口。如果聽力完整,則需要通過後顱窩經顱內修補。
預後
腦脊髓液鼻漏的預後情況與顱底骨折情況、漏口嚴重程度有很大關係,初期經過有效規範的治療大部分可治癒,能夠減輕或消除症狀、維持正常的生活質量,嚴重者可能發生併發症。
腦脊髓液鼻漏病人多數能治癒,部分病人會出現感染等併發症。
腦脊髓液鼻漏一般不會影響自然壽命。
需在院觀察,記錄病人身體狀況,回家後出現發熱、復發等情況需及時複診。
飲食
腦脊髓液鼻漏的病人應攝入熱量高、蛋白質高、維他命豐富、易消化的軟性食物,不吃需要咀嚼和偏硬的食物,少食多餐。多吃蔬菜、水果等,保持大便暢通,防止便秘。禁食辛辣、寒冷和其他刺激性食物。不要喝濃茶、咖啡、可樂和其他令人興奮的飲料。
- 宜吃膠原蛋白含量高的食物,如豬蹄燉湯,促進組織癒合,對於硬腦膜損傷造成的腦脊髓液漏有很好的修復作用。
- 宜吃芹菜、豆製品、芝麻、香蕉和其他粗纖維食物,保持大便暢通,養成良好的排便習慣。
- 宜進食有消炎作用的食物,如番茄,含有大量番茄紅素,可以減輕全身炎症。
- 忌食含鹽分較高的食物,鹽分較高容易增加血壓水平,從而增高顱內壓。
- 忌食醃製食品,此類食品含菌量高且一般鹽分較多,如鹹菜。
照護
注意手術部位衛生,保持乾燥潔淨,避免做忽然增加顱內壓的動作。保持良好的心態,病人及家屬發現任何不適或疑問,及時諮詢醫生及護士。回家後應如實記錄自身情況,複診時仔細向醫生交代。
- 保持正確的臥位,促進漏口初期閉合。有腦脊髓液外漏時,要維持特定的體位,其目的是借重力作用使腦組織移向顱底硬膜破損處,有助於使局部沾黏而封閉漏口。病人要絕對臥床休息,前顱窩骨折且神志清醒者給予半臥位,昏迷者抬高床頭30°,患側臥位。
- 注意無菌操作,保持局部清潔。
- 日常生活中避免挖鼻子。
- 觀察病人是否有發熱、頭痛、嘔吐等感染症狀,合理使用抗生素。
- 避免顱內壓增加,不應用力咳嗽、擤鼻子或打噴嚏;保持腸道運動暢通,不要用力排便。
如果頭痛、頭昏眼花、嘔吐等不適,請及時去醫院;按照醫生的建議服藥,不得擅自停止用藥或者減少用藥量;出院後一個月進行複查。
以下情況腦脊髓液鼻漏不太可能自愈:骨質損傷較大,骨折分離較寬,硬膜被骨折尖端刺穿;由於廣泛的骨質缺失導致硬膜缺乏足夠的支持;代謝性疾病影響組織癒合;顱內壓升高。因此,確定有以上情況者,應盡進行手術治療。
預防
外傷是引發腦脊髓液鼻漏的最主要原因,因此要特別注意避免頭部受傷。曾經受傷或頭部做過手術的病人,若出現腦脊髓液鼻漏症狀,應及時到醫院就診,明確液體性質,儘早診斷,儘早治療,防止疾病拖延。
對於曾經受過車禍、爆炸等激烈外傷刺激,以及頭部做過手術,如腫瘤切除術等經歷的病人,在頭部出現不適,鼻腔流出清亮液體時,應及時到醫院檢查,篩檢病因。
- 積極治療腦部病變,如腫瘤、顱內壓高等。
- 避免頭部受外傷,行車過程系好安全帶,減少頭部遭受猛烈撞擊的風險。
