顏面神經麻痹
概述
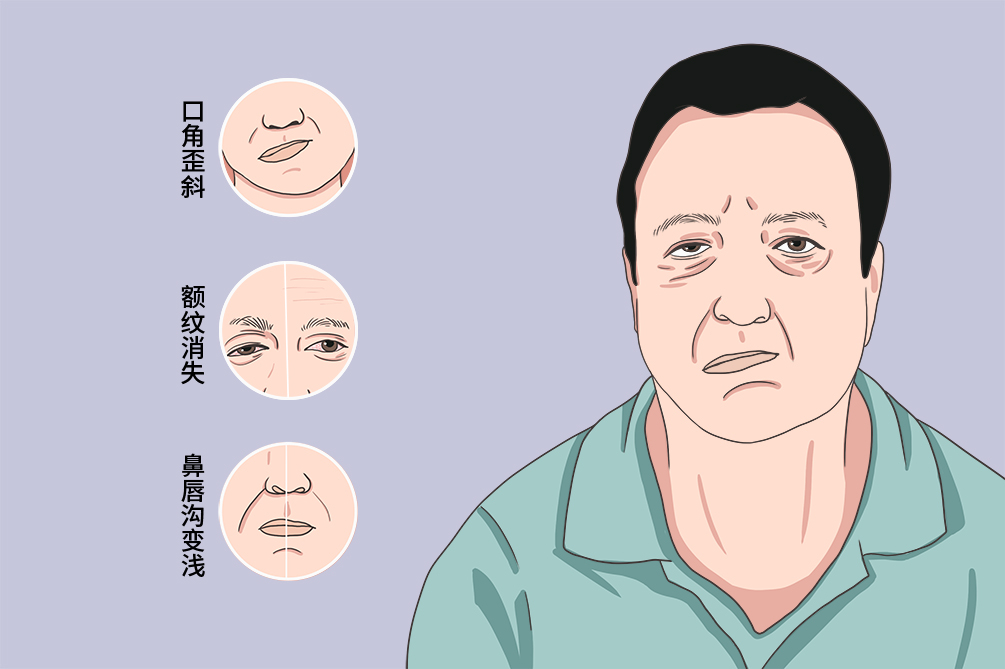
顏面神經麻痹又稱顏面神經麻痹,是以口、眼向一側歪斜為主要臨床表現特徵的一種病症,是一種面神經受損症狀。該病以中老人居多,但小兒也可發病,可分為周圍性顏面神經麻痹和中樞性顏面神經麻痹。顏面神經麻痹的形成原因為臉部中風而導致的臉部血液循環障礙,常見的臨床症狀為臉部表情肌癱瘓、額紋消失、不能皺額或蹙眉、眼裂閉合不能或閉合不完全,治療以改善局部血液循環、減輕面神經水腫、緩解神經受壓、促使功能恢復為主。
- 就診科別:
- 神經內科
- 英文名稱:
- Facial Paralysis
- 疾病別稱:
- 顏面神經麻痹
- 是否常見:
- 是
- 是否遺傳:
- 否
- 併發疾病:
- 鱷淚症候群、角膜白斑
- 治療周期:
- 2~3個月
- 臨床症狀:
- 臉部表情肌癱瘓、額紋消失、不能皺額或蹙眉
- 好發人群:
- 免疫力低下且情緒易波動者、臉部受過刺激者、孕期與產褥期女性
- 常用藥物:
- 普賴鬆、 Dexamethasone 、維他命B1
- 常用檢查:
- 體格檢查、神經興奮性檢查、肌電圖、影像學檢查
周圍性顏面神經麻痹
周圍性顏面神經麻痹是指面神經運動纖維發生病變而導致的顏面神經麻痹,病變位常位於面神經核以下部位,如面神經管。其病變側表情肌全部癱瘓,表現為額紋消失,不能皺額或蹙眉;眼裂閉合不能或閉合不完全;患側閉眼時雙眼球向外上方轉動,露出白色鞏膜,稱為貝爾征;患側鼻唇溝變淺,口角歪向健側(露齒時更明顯);由於口輪匝肌癱瘓,會出現吹口哨、鼓腮漏氣;由於頰肌癱瘓,食物易滯留於患側齒齦,口水或湯水可從患側口角漏出等。
中樞性顏面神經麻痹
中樞神經顏面神經麻痹又名中樞神經性麻痹,是指病損位於面神經核以上,大腦皮層中樞以下部位,當一側皮質腦幹束受損時所引起的顏面神經麻痹,表現為病變對側眼裂以下表情肌癱瘓,多數病人伴有與顏面神經麻痹同側的肌肉癱瘓且無味覺、唾液分泌障礙。
病因
顏面神經麻痹的形成原因為臉部中風而導致的臉部血液循環障礙,造成臉部缺血、缺氧,從而導致臉部神經麻痹發炎甚至出現壞死,使臉部肌肉不受大腦控制。
中樞性顏面神經麻痹的原因
通常由腦血管病、顱內腫瘤、腦外傷及炎症所引起。
周圍性顏面神經麻痹的原因
確切病因尚不清楚。狹長的骨性面神經管使得面神經一旦出現炎性水腫則很容易受壓缺血,病理改變為面神經水腫和脫髓鞘,嚴重時可出現軸突變性。單純皰疹病毒第一型感染可能是導致顏面神經麻痺性水腫的病因,EB病毒、巨細胞病毒、人類皰疹病毒6型和7型等感染也有報導。水痘-帶狀皰疹病毒感染則可能導致Ramsay Hunt症候群(亨特氏症候群),頭臉部受涼導致營養面神經的微血管痙攣使得面神經缺血、缺氧也可能是病因之一。
臨床中也可見因受涼因素而導致顏面神經麻痹的病人。
通常情況下,顏面神經麻痹病人以中老人居多,但是隨著人們生活方式的改變,顏面神經麻痹的發病也可見於較小年齡,年齡最小者僅為八歲。本病以中年女性多見,女性的發病率大致為男性的兩倍,典型的發病年齡為40~50周歲之間。其中少數病例顏面神經麻痹一開始的時候表現為半面痙攣。
免疫力低下且情緒易波動者
顏面神經麻痹病人病前有過疲勞史,免疫力相對下降,如果遇到情感的相對過大波動,如生氣、害怕、緊張、壓力過大等易引發臉部神經麻痹。
臉部受過刺激者
如冷風、冷水等刺激,遇冷後面神經血管發生了痙攣,導致面神經缺血、水腫而引發了顏面神經麻痹。
孕期與產褥期女性
有孕期、產褥期的婦女相比普通人更容易患顏面神經麻痹。
症狀
顏面神經麻痹的典型症狀為臉部表情肌癱瘓、額紋消失,不能皺額或蹙眉,眼裂閉合不能或閉合不完全,少數病人出現味覺或聽覺障礙。
- 面肌攣縮,表現為患側鼻唇溝加深、瞼裂縮小、口角反向患側牽引,使健側面肌出現假性癱瘓現象。患側面肌聯帶運動,即某些面肌隨意運動的同時,另一些面肌也隨之不自主運動,如閉眼時口周肌肉隨之抽動,或口動時隨之眨眼等。
- 鼓氣和吹口哨時,因患側口唇不能閉合而漏氣。進食時,食物常滯留於病側的齒頰間隙內,並常有口水自該側淌下。
部分病人起病前1~2天可出現患側耳後持續性疼痛或乳突部壓痛;面神經病變在中耳鼓室段者可出現說話時迴響過度和病側舌前2/3味覺缺失。膝狀神經節受累時,除上述表現外,還出現患側乳突部疼痛,耳廓與外耳道感覺減退,外耳道或耳膜出現皰疹,稱為Ramsay-Hunt症候群(亨特氏症候群)。
鱷淚症候群
表現為病人進食時,尤其是味濃食物時患側眼睛會不自主地流淚,甚至只是看到或想到可口的食物而分泌唾液時就會不自主流淚,可能的發生機制是顏面神經麻痺導致面神經中的傳入和傳出神經纖維脫髓鞘,其後神經纖維再生時,支配頜下腺、舌下腺和味覺的鼓索支與支配淚腺、鼻黏膜及齶處腺體分泌的岩大神經再生在一起,從而使得來自唾液腺和味覺的神經衝動引發流淚。
角膜白斑、失明
部分病人可因臉部血流不暢而導致角膜白斑及失明。
看醫
顏面神經麻痹病人就醫需配合專業醫生做相關檢查,明確為中樞性顏面神經麻痹還是周圍性顏面神經麻痹以便對症下藥,制定合適的復健方案。
- 如有中風情況,需配合醫生進行進一步檢查。
- 出現臉部神經癱瘓情況應及時就醫。
- 如有失明等異常情況立即就醫。
優先考慮去神經內科就診。
- 目前都有什麼症狀?
- 持續這種情況多久了?
- 是否有其他症狀出現?
- 有無中風情況?
- 既往有無其他病史?
面神經電圖
在同等距離下比較患側與健側。波幅差比,即(健側波幅-患側波幅)/健側波幅<50%,M波潛伏期≤3.8ms者,預後好;波幅差比>90%者,預後欠佳。
神經興奮性檢查
在乳突下及下頜角後方刺激面神經主幹,緩慢移動刺激極,尋找使用最小電流即可引起臉部最輕收縮的部位,記錄所需電流,並與健側比較。差值<2.0mA者,預後良好;差值>3.5mA者,預後可能不佳。
瞬目反射
起病初期幾乎都表現為異常,臨床意義不大,因此起病3~4週之後行此檢查,對判斷預後才有意義。起病4週內能引出R1波者,預後好;若起病3個月後仍無法引出R1、R2和R2波者,預後不佳。
面肌肌電圖
起病1~2周後才可能出現失神經電位,因此初期此檢查臨床意義不大。起病2周後,多相波增多提示神經支配開始恢復,輕收縮時出現運動單位者預後相對較好,完全不出現運動單位者預後不佳。失神經電位的出現意味著面神經軸突已發生不可逆損傷,出現大量失神經電位意味著預後差。
影像學檢查
影像學檢查包括頭顱X線、顱腦CT和磁共振檢查,檢查的目的主要是了解是否有骨折及骨折的部位,顱內是否有病變,如腫瘤等情況。
- 以臉部神經病變為主要診斷依據,如臉部神經癱瘓起病突然,常在睡眠醒來時發現臉部肌肉麻木、癱瘓,不能做蹙眉、鼓腮等動作,口角歪向健側,漱口時漏水,病側額紋、鼻唇溝消失、眼瞼不能閉合、流淚。出現以上症狀時,可初步診斷為顏面神經麻痹。
- 若影像學檢查發現頭部存在骨折、顱內有腫瘤等情況,可明確顏面神經麻痹原因。
- 電診斷試驗出現異常,也可幫助明確診斷為顏面神經麻痹。
吉蘭-巴雷症候群
有肢體對稱性下運動神經元癱瘓,常伴有兩側周圍性顏面神經麻痹及腦脊髓液蛋白血球分離現象。
萊姆(Lyme)病
伯氏螺旋體感染導致的顏面神經麻痹,多經蜱叮咬傳播,伴慢性遊走性紅斑或關節炎史。可應用病毒分離及血清學試驗證實。
糖尿病性神經病變
常伴其他腦神經麻痹,以動眼、外展及顏面神經麻痹居多,可單獨發生。
繼發性顏面神經麻痹
腮腺炎或腮腺腫瘤、頜後化膿性淋巴結炎、中耳炎及麻風均可累及面神經,但多有原發病的特殊表現。
後顱窩病變
小腦橋腦角腫瘤、多發性硬化、顱底腦膜炎及鼻咽癌顱內轉移等原因所致的顏面神經麻痹,大多起病較慢,有其他顱神經受損或原發病的特殊表現。
半面痙攣
是指面神經所支配的肌肉發作性無痛性收縮,首發症狀常從下瞼眼輪匝肌的輕微顫搐開始,逐漸向上擴展至全部眼輪匝肌,進而向下半部面肌擴展,尤以口角抽搐較多。精神緊張、疲勞、自主運動時加劇,睡眠時消失。面肌抽搐不伴疼痛,面肌隨意性收縮在非面肌抽搐時一般不受影響。
治療
改善局部血液循環,減輕面神經水腫,緩解神經受壓,促使功能恢復是顏面神經麻痹的治療原則。大部分病人使用中醫復健,嚴重者需進行中西醫結合進行復健治療。
若為腦中風引起的顏面神經麻痹,治療同腦中風治療。急性期可以用藥物促進血栓溶解,恢復血流,還包括腦保護治療、降低顱內壓治療和抗血小板治療。
急性期應儘早使用糖皮質類固醇,如口服普賴鬆或 Dexamethasone ,也可使用維他命B1、維他命B12肌內注射,促進神經髓鞘恢復。Ramsay-Hunt症候群(亨特氏症候群)病人可口服 Acyclovir 。眼裂不能閉合者,可根據情況使用眼膏、眼藥水、眼罩等措施預防感染以保護角膜。
對於特發性顏面神經麻痹病人,可以使用面神經減壓術治療。但由於手術風險較高,可能造成面神經損傷或永久性聽力喪失,目前已不使用該術式。對於合併有腦中風等疾病者,可根據病情選擇是否進行血腫清除術、去骨瓣減壓術等。
急性期可在莖乳口附近行超短波透熱療法、紅外線照射或局部熱敷等,有利於改善局部血液循環,減輕神經水腫。
中醫、復健
針灸建立在中醫辨證的基礎上,以疏通經絡、祛邪抗病為主。所以中醫針灸治療顏面神經麻痹是一個很有效的、很值得推薦的辦法。還可以配合臉部的功能鍛煉,都有助於病人的恢復。
預後
約80%的顏面神經麻痹病人在1~2個月內恢復,一週內味覺恢復者及年輕病人多預後好,老年病人伴乳突疼痛或合併糖尿病、高血壓、動脈硬化等預後較差。完全性顏面神經麻痹恢復時間較長,一般需2~8月甚至一年,且完全恢復正常的可能性較小。
一般情況下可以治癒。
一般不影響自然壽命。
飲食
顏面神經麻痹病人飲食宜清淡,避免進食粗糙、干硬、辛辣食物,有味覺障礙的病人應注意食物的冷熱度,以防燙傷口腔黏膜,病人飯後及時漱口,清除口腔患側滯留食物,保持口腔清潔,預防口腔感染。
- 治療期間應禁食生冷刺激類、不易消化類及熱性食物。
- 多食用新鮮蔬菜、水果補充維他命。
- 多食用易消化類食物,如南瓜、山楂、海帶等。
照護
顏面神經麻痹病人急性期應注意休息,臉部防風防寒,避免直吹冷風,外出時可戴口罩、系圍巾,既可保暖又能夠改善自身形象。患側臉部可用濕熱毛巾外敷,水溫50~60℃,每天3~4次,每次15~20分鐘。早晚自行按摩患側,按摩應輕柔、適度、部位準確。
- 生活有規律、合理休息、適度娛樂,保持情緒穩定和健康心態,培養多種興趣愛好,適當分散注意力。
- 飲食清淡,營養豐富,嚴重時予以半流質飲食。
病人突然出現臉部肌肉癱瘓、口角歪斜,尤其在談話時臉部抽搐較厲害,這些自身形象的改變會使病人感覺害羞或難為情,害怕遇見熟人,不敢出現在公眾場所,容易導致焦慮、急躁情緒。應觀察有無心理異常的表現,鼓勵病人表達心理感受和內心的真實想法。告訴病人本病大多預後良好,並介紹治癒病例,指導克服焦躁情緒和害羞心理,正確對待疾病,積極配合治療。
- 預防眼部併發症,眼瞼不能閉合或閉合不全者應減少用眼動作,並給予眼罩、眼鏡防護或用眼藥水預防感染,保護角膜。
- 指導病人儘早開始面肌的主動與被動運動,可對著鏡子做皺眉、舉額、閉眼、露齒、鼓腮和吹口哨等動作,每天數次,每次5~15分鐘。
預防
若要預防顏面神經麻痹,平時應保持健康的生活習慣,多做功能性訓練,如抬眉、鼓氣、張大嘴等。每天進行穴道按摩,睡覺前用熱水泡腳,用毛巾熱敷臉,勿用冷水洗臉,寒冷天氣時應注意保暖。
- 多食用新鮮蔬菜、水果、粗糧、富含蛋白質類食物。
- 減少光源性刺激,如電腦、電視、紫外線等。
- 注意保持心情暢快,注重鍛煉,保證充足睡眠。
