胰臟癌
概述
胰臟癌是發生於胰臟外分泌腺的惡性腫瘤。胰臟惡性腫瘤可來自胰臟外分泌腺、內分泌腺或非上皮組織,其中95%為胰臟癌,該疾病預後最差,其發病率和死亡率很高。主要是使用藥物、手術、放化療等方法治療疾病,在日常生活中病人也要改正不良的生活以及飲食習慣,儘量不要過度勞累,不要暴飲暴食,注意以清淡飲食為主。
- 就診科別:
- 消化內科、腫瘤科
- 英文名稱:
- pancreatic cancer
- 是否常見:
- 是
- 是否遺傳:
- 否
- 併發疾病:
- 出血、胰瘺
- 治療周期:
- 胰臟癌初期可以手術短期治療,末期需要長期治療
- 臨床症狀:
- 上腹不適、腹瀉、食慾減退、腹痛、黃疸
- 好發人群:
- 長期接觸某些化學物質的病人、糖尿病病人、慢性胰臟炎病人
- 常用藥物:
- Tramadol 緩釋片、5- Fluorouracil 、 Cisplatin
- 常用檢查:
- X線檢查、腹部超音波、腫瘤標誌物檢測、經內鏡逆行性胰膽管造影
根據發病部位分型
- 胰頭癌,在胰臟癌中較常見,占所有類型胰臟癌中的60%。
- 胰尾癌,占20%。
- 瀰漫性癌,約占10%。
根據組織學分型
- 導管細胞腺癌,占胰臟癌的90%以上,多數為高分化腺癌。
- 胰臟細胞癌,占少數。
- 其他癌,如腺樣鱗狀細胞癌、黏液性囊腺癌、胰母細胞癌及胰島細胞癌等。
其他類型的外分泌胰臟癌
- 腺鱗癌、鱗狀細胞癌、未分化癌、巨細胞未分化癌等。
病因
胰臟癌的病因至今未明,可能與長期大量吸菸、長期飲酒、高膽固醇飲食、慢性胰臟炎、糖尿病有關,還與長期接觸N-亞硝基甲胺、烴化物等化學物質有關。
胰臟癌的病因至今未明,可能是與多種因素有關。分子生物學研究顯示,癌基因激活與抑癌基因失活以及DNA修復基因的異常在胰臟癌發生過程中發揮作用,重要基因發生突變率p16為95%、K-ras為90%、p53為75%、DPC4為55%,K-ras突變可能為胰臟癌發生的初期事件;該疾病可能與遺傳有關,如一級親屬有胰臟癌病史者,得病的機率會更高;還有一些就是並非是真正的癌,只是腺導管上皮的不典型增生,這屬於癌前病變。
吸菸
長年吸菸人員易患胰臟癌,其患病率是不吸菸人員的兩倍。
酗酒
如果長期過量飲酒,胰臟癌的發生風險會增加。
過胖
體重超重或過於肥胖的病人也易患胰臟癌,其患病率是正常體重者的15%。但若體重正常,但腰圍超出正常值也易患胰臟癌。
糖尿病
糖尿病病人更易患胰臟癌,病因尚不明確。
年齡
老年病人多見。
性別
男性患病率高於女性
遺傳因素
具有家族史者更易患胰臟癌。
接觸有毒化學物質
因工作內容等原因需要長期接觸有毒化學物質,如長期接觸N-亞硝基甲胺、烴化物等化學物質等,會增加患胰臟癌的風險。
慢性胰臟炎
存在慢性胰臟炎症的病人,發生胰臟癌的風險相應升高。
種族
非裔美國人比白人更容易罹患胰臟癌。
其他
還有久坐不動、病毒感染、飲食不當等都易發生胰臟癌。
近20年來胰臟癌發病率呈增加趨勢,其惡性程度高,發現多為中末期,預後較差。發病年齡以45~70歲居多,40歲以下病人<2%,男女比約為1.3~1.8:1。據中國國家癌症中心數據顯示,2019年胰臟癌位列中國惡性腫瘤的發病率第10位,惡性腫瘤死亡率在男性和女性死因中位居第6和第7位。
- 長期大量吸菸、飲酒、飲咖啡者。
- 長期接觸某些化學物質的病人,如β-萘酸銨、聯苯胺、烴化物等。
- 糖尿病病人。
- 慢性胰臟炎病人。
症狀
胰臟癌起病隱匿,常無症狀,相對來說胰頭癌比胰體尾癌出現症狀更早,即使末期出現的症狀也常為非特異性的,需與胃腸、肝膽疾病鑑別,臨床表現主要與腫瘤侵犯或壓迫毗鄰器官有關。
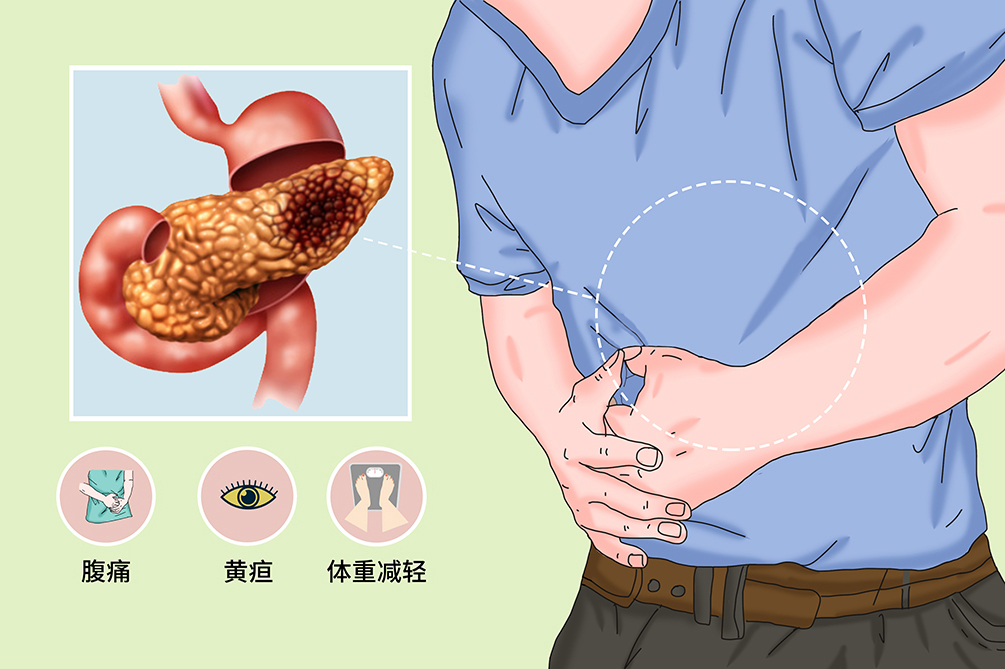
腹痛
60%病人以腹痛為首發症狀,病程中有90%病人出現腹痛。初期腹痛常位於中上腹,其次為左側季肋部,後期常伴有腰背部放射性疼痛。胰頭癌常向右側腰背部放射,胰體尾癌則多向左側腰背部放射。仰臥與脊柱伸展時疼痛加劇,彎腰前傾坐位或屈膝側臥時可稍緩解。當癌腫壓迫或浸潤腹膜後神經叢時,可引起嚴重的持續性腰背痛。
黃疸
黃疸是胰頭部癌的突出症狀,可伴有腹痛,也可表現為無痛性黃疸。多由胰頭癌壓迫或浸潤膽總管引起,也可是肝內、肝門、膽總管淋巴結腫大所致。
體重減輕
在黃疸之前常有短期內顯著的體重減輕,末期呈惡病質。
初期無明顯體徵,可有消瘦、黃疸和上腹壓痛。當捫及無壓痛腫大膽囊時為膽總管漸進阻塞征,是診斷胰臟癌的重要體徵。膽汁淤積、肝轉移癌可致肝大,胰臟癌壓迫脾靜脈可致脾臟大。
末期有腹部腫塊、腹水和遠處轉移徵象等。
消化道症狀
會導致病人表現出消化道症狀,例如食慾減退、消化不良、脂肪瀉等。
胰源性糖尿病
只會發生在少數病人身上,甚至可為首發症狀。
血管症狀
部分病人發生下肢深靜脈栓塞、遊走性栓塞性静脉炎,以及動脈血栓、脾靜脈和門靜脈栓塞形成,後者可致脾臟大、腹水和食道胃底靜脈曲張。
精神症狀
部分病人出現焦慮、憂鬱、個性改變等。
膽道症狀
如腫瘤較大壓迫膽道時,會出現發熱、腹痛、黃疸等症狀。
出血
胰臟癌病人術後常會表現為腹痛、嘔血、黑便及脈速、血壓下降等。
胰瘺
臨床上胰臟癌病人會併發胰瘺,會出現明顯的腹痛,還會出現腹脹、噁心、嘔吐、發熱的症狀。胰瘺會造成病人出現嚴重的腹腔感染,會導致病人出現一系列感染的症狀,一定要重視胰瘺的發生。
看醫
胰臟癌診斷應該強調如何提高初期診斷率,而診斷初期病灶十分困難。當出現腹痛、消瘦、阻塞性黃疸、腹部腫塊、無痛性膽囊腫大時,影像學檢查多可發現病灶,確定胰臟癌診斷並無困難,但此時已屬末期,喪失根治手術機會。
因胰臟位於人體深處部位,所以出現胰臟癌初期很難發現。若病人出現黃疸、腹背疼痛、不明原因消瘦等情況,應該及時到醫院就診。此外,若≥40歲的人群有以下任何表現,需高度懷疑胰臟癌的可能性,需及時去醫院就醫。
- 不明原因的阻塞性黃疸;
- 近期出現無法解釋的體重下降>10%;
- 近期出現不能解釋的上腹或腰背部疼痛;
- 近期出現模糊不清又不能解釋的消化不良症狀,內鏡檢查正常;
- 突發糖尿病而又無誘發因素,如家族史、肥胖等;
- 突發無法解釋的脂肪瀉;
- 自發性胰臟炎的發作,如果病人是嗜煙者應加倍懷疑。
- 大多病人優先考慮去消化內科就診。
- 若病人出現其他嚴重不適反應或併發症,如黃疸等,確診為腫瘤後可到相應科別就診,如腫瘤科等。
- 腹部有沒有不適?
- 最近有過大便嗎?大便的顏色和量有無變化?
- 目前都有什麼症狀?(如食欲不振、消化不良等)
- 是否有以下表現?(如皮膚呈淺黃色、陶土樣便等表現)
- 既往有無出現過類似症狀?
影像學檢查
X線檢查
鋇餐造影、低張十二指腸造影可顯示腫瘤壓迫的間接徵象,即十二指腸曲增寬、降部內側呈「反3"徵象。
腹部超音波
作為初篩檢查,可顯示直徑>2公分的腫瘤病灶胰管擴張、狹窄或中斷。
CT檢查
診斷胰臟癌的首選方法,可發現最小直徑為1公分的病灶,特別是高分辨薄層螺旋CT能獲得不同時相的影像,從而清晰地觀察到胰臟癌的部位,判斷是否侵襲周圍組織以及血管受累情況,進行較精確的分期。
磁共振檢查
對胰臟癌的診斷與CT相當,而磁共振胰膽管成像是非侵入性了解膽管和胰管情況的好方法。
PET-CT檢查
PET檢測可以發現胰臟病灶,對腹腔和遠處轉移有明顯的優勢。
CT血管重建
替代選擇性腹腔血管造影顯示胰內及胰周血管的狀況,判斷有無腫瘤侵犯。
選擇性動脈造影
經腹腔動脈做腸繫膜上動脈、肝動脈、脾動脈選擇性動脈造影,對顯示胰體尾癌可能比超音波和CT更有效。其顯示胰臟腫塊和血管推壓移位徵象,對於小胰癌(<2公分)診斷準確性可達88%,有助於判斷病變範圍和手術切除的可能性。
內鏡檢查
經內鏡逆行性胰膽管造影術(ERCP)
造影可顯示胰管梗阻、狹窄、擴張和截然中斷,主胰管和膽總管同時截斷後呈雙管征(double-ductsign)。ERCP診斷胰臟癌的敏感性為95%,特異性為85%,但並非每個病人都需要做ERCP,病史典型、CT明確診斷者則不需要做。
超音波內鏡(endoscopicultrasound,EUS)檢測
EUS診斷的敏感性和特異性均優於CT,可發現<2公分腫瘤。目前認為對於CT發現可能切除的病灶後應再行EUS檢查,因為後者對有無淋巴結轉移和有無門脈血管浸潤的敏感性和特異性均較高,對分期的準確性明顯高於CT,EUS與ERCP配合能夠顯示<1公分的腫瘤。
腹腔鏡
直視下可發現癌腫病灶、腹膜和腹腔臟器轉移灶。
腫瘤標誌物檢測
CA199檢測
目前用來診斷胰臟癌的各項腫瘤標誌物中敏感性和特異性最高的一項指標,但當胰臟癌<1公分時常為陰性,在其他消化道系統腫瘤如胃癌、膽管癌、大腸癌和良性疾病如肝硬化、膽管炎時也可升高。對於術前糖類抗原199升高的病人,它可作為監測術後復發和對輔助治療療效評估的指標。
癌胚抗原檢測
當病人患有胰臟癌時,通過該檢查可以確定檢查結果可能為陽性。
CA50檢測
診斷胰臟癌的特異性與敏感性與CA199類似,陽性還可見於膽囊癌、肝癌、卵巢癌、乳癌等。
CA242檢測
唾液酸化的鞘糖脂抗原,是胰臟癌和結腸癌的標誌物。
胰液和大便中K-ras檢測
基因突變檢查為診斷提供了新的前景,但仍需大量工作。
血尿糞檢查
初期無異常發現,黃疸發生時結合膽紅素可明顯高於良性梗阻,血清鹼性磷酸酶、γ-穀氨醯轉肽酶增高。約40%病人有血糖升高或糖耐量試驗異常,約80%病人可有胰臟外分泌功能低下,約5%病人初期可有澱粉酶和脂肪酶升高,末期因胰臟萎縮而降至正常。
病理組織學檢查
十二指大腸鏡下可直接觀察腫瘤在壺腹部有無浸潤,通過切片檢查取得病理組織,通過細胞刷得到脫落細胞。腹腔鏡直視下可進行切片檢查並收集脫落細胞,CT、EUS定位和引導下行細針穿刺可得到胰臟組織。
- X線檢測為十二指腸曲增寬、降部內側呈「反3"徵象等。
- 腹部超音波可顯示直徑>2公分的腫瘤病灶,胰管擴張、狹窄或中斷等。
慢性胰臟炎
病程長、反覆發作且黃疸少見,病情非進行性,而X線腹部平片、超音波或CT等可見胰臟鈣化點,細胞學檢查無腫瘤細胞可見。
Vater壺腹癌和膽總管癌
較胰頭癌少見,通過影像學檢查,一般可做出鑑別,必要時可剖腹探查。
膽總管結石
主要變現為腹痛、黃疸、發熱症狀,病史較長,根據臨床症狀和病史即可鑑別。
胰臟其他病變
如胰臟併發的其他疾病胰臟假性囊腫、腺瘤等疾病,需要根據腹部超音波或者CT等影像學來進行鑑別。
治療
胰臟癌的治療仍以爭取手術切除為主,對不能手術者常做姑息性短路手術、化學療法和放射治療。
藥物治療主要是針對胰臟癌病人的支持治療,使病人後期能夠接受手術、放療、化療等。
鎮痛藥物
胰臟癌病人可根據疼痛程度,採用世界衛生組織推薦的鎮痛三階梯治療方案。即輕度疼痛使用非類固醇類抗炎藥,如消炎痛控釋片;中度疼痛可用弱阿片類藥物,如 Tramadol 緩釋片;重度疼痛則應使用強阿片類,口服藥物如磷酸嗎啡(美施康定),劑量可逐漸增加;注射劑可選用哌替啶、嗎啡等。末期胰臟癌病人腹痛十分頑固,可採用50%酒精行腹腔神經叢注射或椎管內注射嗎啡等鎮痛。
抗感染
若出現膽道的感染,應及時進行抗感染治療。
控制血糖
胰臟癌病人同時患有糖尿病,或血糖值波動較大,病人應接受相關降糖藥物的治療。
初期手術切除是治療胰臟癌有效的措施,但出現症狀後手術切除率在5%~22%。根治性手術目前主要為Whipple術、擴大根治術,在術中發現無根治手術條件的病人應做相應的姑息性治療,以解除症狀,近年來有研究認為術前放療、化療可以提高手術切除率。
胰臟癌放療的療效不及化療,對於化療效果不佳者可作為次要選擇或聯合應用,有助於改善病人生活質量,減輕癌性疼痛,延長病人生命。放療的方法主要有適形調強放射治療、γ刀和125碘粒子短程放療,主要針對於手術沒有完全切除病灶的病人,可用放療進一步治療。
目前尚無有效的單個化療藥物或聯合的化療方案,可延長胰臟癌病人的生命或改善生活質量。常用化療方法有以下幾種:
靜脈化療
常用的藥物有 Gemcitabine 、5- Fluorouracil 、 Cisplatin 、泰素帝、草酸鉑、 Avastin 、卡培他濱等。其中, Gemcitabine 主要作用於DNA合成期的腫瘤細胞,而成為胰臟癌化療的最常用藥物。
輔助化療
對於病灶比較大,手術沒有辦法切除的病人,可在術前先使用此療法,減小病灶,為手術治療打下基礎。還適用於術後病人,目的是提高病人生活質量,防止復發。
支持治療
胰臟癌的支持治療主要包括控制疼痛、改善惡病質等,目的在於減輕病人症狀,提高生活質量。疼痛是胰臟癌最常見的症狀之一,在給藥過程中注意及時處理口服止痛藥物的不良反應如噁心嘔吐、便秘、頭暈頭痛等。對於納差的病人,可用甲羥孕酮或甲地孕酮以改善食慾,注意營養支持,及時發現和糾正水、電解質不平衡。對於營養吸收障礙病人給予必要營養,對於不能飲食的病人可,給予腸外營養支持治療。
疾病末期出現惡病質的病人,應根據自身胃腸道功能和全身營養情況,給予腸內外營養製劑支持。
內窺治療
作為舒缓治疗解決胰臟癌病人的膽總管梗阻狀態,可通過經內鏡逆行性胰膽管造影術或經皮肝穿刺膽道引流術在膽總管內放置支架,內引流解除黃疸。若不能置入支架,可行經皮肝穿刺膽道引流術外引流減輕黃疸。
預後
胰臟癌預後較差,在症狀出現後平均壽命較短,死亡率高。擴大根治術治療的存活率為4%,近年來採用全胰切除術生存期有所延長,但是治療周期較長,易轉移至肝臟。
胰臟癌為惡性腫瘤,目前尚不能治癒。
胰臟癌預後甚差,症狀出現後平均存活<1年,不治療的病人僅生存4~6個月,根治術後5年存活率在10%~25%之間,平均10~20個月,但小胰臟癌術後5年生存率可達41%。
定期監測血糖、尿糖,發生糖尿病時給予藥物治療和飲食控制。每3~6個月複診一次,若出現進行性消瘦、貧血、發力、發熱等症狀,應及時就醫。
飲食
對於胰臟癌的治療,在病人的日常生活中,簡單、有效的治療方式就是通過飲食來調理身體。病人應注意飲食的多樣化,少食多餐,定時定量,合理控制總熱量,避免不規律進食。
- 宜吃增強免疫力的食物,如山藥、菜豆、香菇、大棗等。
- 宜飲食清淡、易消化,低脂肪飲食,少吃多餐,如稀藕粉、豆漿等。
- 宜吃穀類及瘦肉、雞、魚、蛋以及豆製品、蔬菜、水果等。
- 忌油膩性食物及高動物脂肪食物,如肥肉、羊肉等。
- 忌堅硬、黏滯、不易消化食物。
- 忌暴飲暴食、飲食過飽,蛋白質、糖也要適當控制。
- 忌煙、酒及酸麻、辛辣、刺激性食物,如蔥、蒜、姜、花椒、辣椒等。
照護
胰臟癌病人的護理以恢復病人正常體重並保持穩定為主,要根據病人具體情況選擇合適飲食方式,注意妥善固定引流管,同時還需避免感染的發生,不慎出現感染時要及時發現並予以處理。
皮膚保養
每日用溫水擦洗1~2次,擦洗後塗抹止癢劑,搔癢部位儘量不用肥皂清洗。若出現皮膚搔癢時可用手拍打,切記用手搔抓。
飲食護理
應根據病人喜好給予其喜歡的食物,對於有攝入障礙的病人,應給予補液,補充營養物質。若病人進食後出現消化不良,要服用助消化的藥物。
術後護理
若病人進行手術治療,術後不可過早下地活動,尤其是年齡較大和心血管功能減退的病人,可能會因體位變化,引起心腦血管破裂。
- 術後需密切監測病人生命體徵,觀察傷口和引流管,若出現異常及時告知醫生。
- 出院返家後要監測血糖,並根據血糖值調整胰島素用量,將血糖控制在8.4~11.2mmol/L。
胰臟癌病人多有有焦慮、恐懼的心理,家屬和醫護人員要與病人多溝通,疏導病人不安情緒。病人也要保持樂觀心態,積極接受治療,樹立戰勝疾病的信心。
病人出院後除要適當休息和避免受涼外,還要注意,若因胰臟內分泌功能不足而表現為糖尿病的病人,應遵醫囑服用降糖藥物;如果行胰臟全切者,則需要終身注射胰島素,同時要定時監測血糖和尿糖。此外,還要嚴格控制主食的攝入量,不吃或少吃含糖量較高的水果,多進食蔬菜,注意適度鍛煉。
預防
由於胰臟癌病因不明,目前還沒有特異而有效的預防方法。但建立良好的生活習慣對預防疾病發生,或避免疾病進一步加重有益處。
- 40歲以上,短期內出現持續上腹痛、食慾明顯減退、消瘦者,應注意對胰臟做進一步檢查。
- 吸菸、飲酒、慢性胰臟炎、糖耐量異常、有腫瘤家族史者,在懷疑是否有胰臟癌時可到醫院行超音波或磁共振檢查。
- 改善不良的生活習慣,如熬夜、長期飲用咖啡、吃刺激性的食物等,控制體重,避免肥胖。
- 抽菸、飲酒是胰臟癌誘發的主要因素之一,所以應該戒菸、戒酒。
- 避免接觸有毒化學物質。
