脊髓空洞症
概述
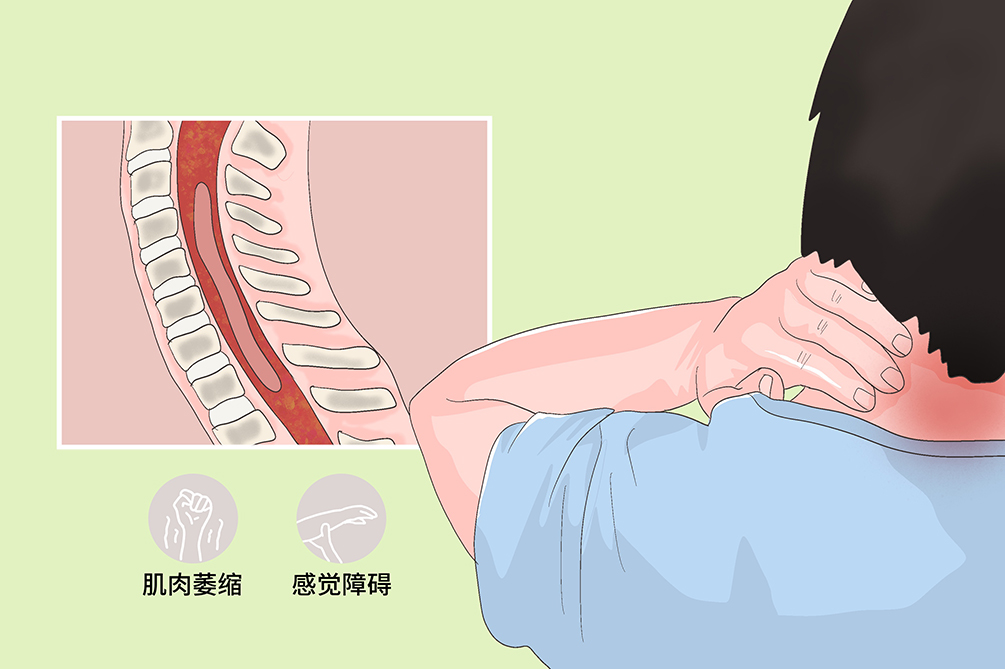
脊髓空洞症是一種慢性進行性脊髓疾病,病變多位於頸髓,亦可累及延髓,稱為延髓空洞症。脊髓空洞症與延髓空洞症可單獨發生或併發,典型臨床表現為節段性分離性感覺障礙、病變節段支配區肌萎縮及營養障礙等。
- 就診科別:
- 神經內科、神經外科
- 英文名稱:
- syringomyelia
- 是否常見:
- 否
- 是否遺傳:
- 否
- 併發疾病:
- 霍納症候群、全脊髓空洞、肺部感染、扁平顱底
- 治療周期:
- 長期間歇性治療
- 臨床症狀:
- 感覺障礙、運動障礙、營養障礙
- 好發人群:
- 20歲~30歲人群,男性多於女性
- 常用藥物:
- B族維他命、肌苷
- 常用檢查:
- 腦脊髓液檢查、X線檢查、磁振造影、延遲脊髓CT掃描
脊髓空洞症可根據其病理改變分為四型。
Ⅰ型
該型是指脊髓空洞症伴枕骨大孔梗阻和中央管擴張。
- Ⅰ-A型伴Amold-Chiari畸形(合併小腦扁桃腺下疝)。
- Ⅰ-B型伴其他類型的枕骨大孔阻塞性病變。
Ⅱ型
該型是指脊髓空洞症不伴枕骨大孔梗阻(自髮型)。
Ⅲ型
脊髓空洞症伴脊髓其他疾病。
- Ⅲ-A型伴脊髓腫瘤(通常是髓內的)。
- Ⅲ-B型伴外傷性脊髓病。
- Ⅲ-C型伴脊髓蜘蛛網膜炎和硬脊膜炎。
- Ⅲ-D型由於(腫瘤、椎關節強直)壓迫繼發脊髓軟化。
Ⅳ型
Ⅳ型是單純的脊髓積水,通常伴腦積水。
根據Barnett的分型,臨床上可將脊髓空洞症分為四型
- 脊髓空洞伴第四腦室正中孔阻塞和中央管擴大合併Ⅰ型Chiari畸形,或由後顱窩囊腫、腫瘤﹑蜘蛛網膜炎等所致第四腦室正中孔阻塞。
- 特發性脊髓空洞症。
- 繼發性脊髓空洞症脊髓腫瘤、外傷、脊髓蜘蛛網膜炎和硬脊膜炎所致。
- 單純性脊髓積水或伴腦積水。
病因
脊髓空洞症的病因尚未完全明確,目前普遍認為脊髓空洞症非單一病因所致,而是由多種致病因素所造成的。
先天性發育異常
本病常合併扁平顱底、小腦扁桃腺下疝、脊柱裂、腦積水、頸肋、弓形足等畸形,故認為脊髓空洞症是脊髓先天性發育異常所致。
腦脊髓液動力學異常
由於頸枕區先天性異常可造成第四腦室出口處閉塞,影響腦脊髓液正常循環,結果脈絡叢所產生的腦脊髓液壓力的搏動波,不斷衝擊脊髓中央管而導致中央管擴張。
血液循環異常
認為脊髓空洞症是繼發於脊髓血管畸形、脊髓損傷及脊髓炎,伴中央管軟化擴張及蜘蛛網膜炎引起的脊髓血液循環異常,產生髓內組織缺血、壞死、液化,形成空洞。
脊髓損傷
脊髓損傷導致脊髓血液循環異常,導致空洞形成。
先天性脊髓神經管閉鎖不全
本病常伴有脊柱裂、頸肋、脊柱側彎、環枕部畸形等其他先天性異常。
後天性病因
多由脊髓腫瘤、蜘蛛網膜炎及外傷等因素引起,外傷可使脊髓中心部壞死,由於髓內壓力升高,可破壞周圍組織,使空洞逐漸擴大。
脊髓血液循環異常
引起脊髓缺血、壞死、軟化,形成空洞。
腫瘤及占位病變
髓內腫瘤血管內液體的滲出,腫瘤細胞的分解物以及部分腫瘤的高分泌狀態,使細胞外液蛋白含量增多影響腦脊髓液流動。
炎症病變
細菌性、結核性蜘蛛網膜炎等炎症病變改變脊髓血液循環,最終形成空洞。
國外數據表明,每10萬人群中約2人~8人發病,男女比例約為3∶1。
20~30歲人群,尤其是有先天畸形或脊髓疾病的病人。
症狀
脊髓空洞症起病隱襲,進展緩慢。根據脊髓受累範圍及空洞大小的不同,臨床表現也有所差異。
感覺障礙
最早出現的症狀常是單側的痛覺,溫度覺障礙而觸覺及深感覺相對正常,表現為節段性分離性感覺障礙。典型分布為兩側上肢及胸背部呈短上衣樣痛溫覺障礙。病人常在手發生灼傷或刺傷後才發現痛溫覺缺損。
運動障礙
空洞擴大累及前角細胞,可出現病變相應節段的肌肉萎縮無力、肌束顫動,肌肉張力及腱反射減低。空洞繼續擴大尚可侵及錐體束,出現肌肉張力增高及腱反射亢進,巴賓斯基征陽性。
神經營養性障礙及其他症狀
皮膚營養障礙可見皮膚增厚、過度角化,痛覺消失區的表皮燙傷、外傷可造成頑固性潰瘍及疤痕形成,甚至指、趾節末端無痛性壞死脫落,稱為莫旺症候群。關節痛覺缺失可引起關節磨損萎縮和畸形,關節腫大、活動度增加、運動時有摩擦音而無痛覺,即夏科關節,是本病的特徵之一。
霍納症候群
脊髓空洞症病變發展損及錐體束及錐體外束後,下肢逐漸出現痙攣性癱瘓,同時雙下肢錐體束征陽性,當一側頸髓受損後,破壞了下行的交感纖維,同側可出現霍納症候群。
全脊髓空洞
如果處理不及時,脊髓空洞可以進行性發展為全脊髓空洞,從而出現肢體麻木、疼痛、肢體無力、肌肉萎縮、肢體和軀幹的痛覺和溫度覺喪失,嚴重者臉部的痛覺和溫度覺喪失,肩關節和肘關節的夏科氏關節炎,肢體癱瘓等。
肺部感染、肺不張
一旦脊髓空洞影響到呼吸肌,這種情況下就會造成呼吸肌的無力,不能及時咳嗽,痰液在肺內聚集,引起肺部感染、肺不張等等。
扁平顱底
尤其對於頸髓的脊髓空洞相對比較常見,包括壓迫了腦脊髓液循環通路造成的腦積水等等。
多汗、少汗
該疾病會導致自主神經功能的異常、汗液分泌和皮膚營養的障礙,從而出現多汗、少汗。
看醫
如果出現不明原因的運動或感覺障礙,應儘早就醫,可以通過X線檢查或磁振造影檢查進行確診,同時需要與脊髓腫瘤、頸椎病等疾病進行鑑別。
- 對於有血管畸形、脊髓損傷及脊髓炎症或先天畸形的高危人群,定期複查非常有必要,一旦懷疑脊髓空洞症都需要在醫生的指導下進一步檢查。
- 不明原因出現感覺障礙或運動障礙,高度懷疑脊髓空洞症時,應及時就醫。
- 已經確診脊髓空洞症的病人,若出現肌力明顯下降、痛溫覺減退增快時應立即就醫。
- 大多病人優先考慮去神經外科就診。
- 若病人未出現明顯症狀或未達到手術指征時,可去神經內科就診。
- 目前都有什麼症狀?(如肌肉萎縮無力、肌束顫動、肌肉張力增高或降低等)
- 局部疼痛或感覺障礙等症狀持續多長時間了?
- 來醫院之前有沒有做過檢查?
- 有沒有服用過藥物?
- 既往有無其他的病史?(如脊髓炎、脊髓外傷等)
腦脊髓液檢查
腦脊髓液檢查常無特徵性改變,較大空洞可引起椎管部分梗阻和腦脊髓液蛋白含量增高。
影像學檢查
X線片
X線片有助於發現骨骼畸形,如脊柱側突、隱性脊柱裂、頸枕區畸形和Charcot關節等。
延遲脊髓CT掃描(DMCT)
延遲脊髓CT掃描即在蜘蛛網膜下腔注入水溶性顯影劑,在注射後6小時、12小時、18小時、24小時後分別進行脊髓CT檢查,可清晰顯示出高密度的空洞影像。
磁振造影檢查
矢狀位圖像可清晰顯示空洞的位置、大小、範圍以及是否合併Arnold-Chiari畸形等,是確診本病的首選方法,有助於選擇手術適應證和設計手術方案。
根據多為青壯年隱襲起病,緩慢進展,常合併其他先天畸形,特徵性的節段性分離性感覺障礙,肌無力和肌萎縮,皮膚和關節營養障礙,結合核磁共振或延遲脊髓CT掃描發現空洞則可確診。
脊髓腫瘤
髓內腫瘤進展較快,所累及脊髓病變節段較短,膀胱直腸功能障礙出現早,錐體束征多為雙側,腦脊髓液蛋白含量增高,脊髓造影及磁振造影有助於鑑別診斷。
腦幹腫瘤
腦幹腫瘤常起自腦橋下部,進展較快,臨床初期表現腦神經損害,以展神經、顏面神經麻痹多見。末期可出現交叉性癱瘓,磁振造影檢查可鑑別。
頸椎病
頸椎病多見於中老年,神經根痛常見,感覺障礙多呈根性分布,手及上肢出現輕度肌無力及肌萎縮,頸部活動受限或後仰時疼痛,頸椎CT、磁振造影有助於鑑別診斷。
肌萎縮側索硬化症
肌萎縮側索硬化症多在中年起病,上、下運動神經元同時受累,嚴重的肌無力、肌萎縮與腱反射亢進、病理反射並存,無感覺障礙和營養障礙,磁振造影無特異性發現。
治療
脊髓空洞症目前尚無特效療法,臨床以對症治療為主,近期手術療效明顯,但手術亦非根治性手術。
可給予B群維他命、肌苷、輔酶A等維持神經功能、提高機體能量代謝,伴有疼痛者可給予鎮痛劑。
B群維他命
B群維他命是一種營養神經的藥物,維持神經系統的正常功能,常用的B群維他命包括維他命B1、維他命B6和維他命B12等。
肌苷
肌苷參與體內能量代謝及蛋白質的合成,提高各種酶的活性,刺激機體產生抗體,提高免疫力,同時還有增強白血球增生的作用。
鎮痛藥
鎮痛藥的應用可以減輕病人疼痛、消除因疼痛而產生的恐懼不安的不安情緒,其中包括阿斯匹靈和嗎啡等藥物,而藥物的選擇可以根據病人病情的嚴重程度而確定。
較大空洞伴椎管梗阻可行上頸段椎板切除減壓術,合併頸枕區畸形及小腦扁桃腺下疝可行枕骨下減壓,手術矯治顱骨及神經組織畸形。繼發於創傷、感染的脊髓空洞及張力性空洞可行空洞-蜘蛛網膜下腔分流術。合併Arnold-Chiari畸形的病人應先考慮腦脊髓液分流,部分病人術後症狀可有所改善;脊髓內腫瘤所致空洞可行腫瘤切除術;囊性空洞行減壓術後壓力可暫時解除,但常見復發。
預後
脊髓空洞症預後主要與潛在病因、神經功能受損程度、脊髓空洞位置、範圍以及術後有無出現併發症有關,而大多數病人疼痛的感覺可以得到改善,但感覺障礙一般改善不明顯。
目前暫時不能完全治癒,初期手術可最大限度減少功能缺陷,獲得更好的預後,但是存在復發的可能性。
脊髓空洞症病人積極治療,延緩病程發展,一般不會危及生命。
末期病人由於神經功能難以恢復,容易出現明顯的肌肉萎縮或癱瘓。
暫時無症狀的脊髓空洞症病人,可定期體格檢查及連續影像學隨訪,監測病情變化。對於已經接受手術治療的病人,術後3個月、術後12個月複查磁振造影,後間隔1年長期隨訪。
飲食
脊髓空洞症病人需要高蛋白、高能量、易於消化的飲食,注意定時定量,合理控制總熱量,避免不規律進食、暴飲暴食。
- 食用富含高蛋白的食物,如魚肉、雞肉、豆類等,以及香蕉、草莓、柚子、蘋果、西瓜、奇異果等。
- 避免飲用過熱的開水,以免燙傷。
- 戒菸限酒。
- 忌食辛辣刺激食物,如辣椒等。
照護
脊髓空洞症病人在日常生活中重在護理,需要根據每位病人感覺障礙及運動障礙的不同,制定個體化護理方案,以緩解病人的痛苦及不便。
- 要留意手腳的保護,勞動或者工作時戴手套,在拿熱的杯子、水壺、金屬勺子時,要用手套、厚棉布或毯子包著拿,以免溫度過高而燙傷。
- 臥床病人應保持床單整潔、乾燥、無渣屑,減少對皮膚的機械性刺激。
- 適當進行功能鍛煉,選擇合適的運動方式、持續時間、運動頻率以及運動速度,鼓勵進行主動活動,逐步訓練抗阻力活動。
- 防止墜床和跌倒,確保安全。床鋪高度適中,應有保護性床欄。
- 降溫時注意防寒保暖,避免肢體凍傷。
暫時無症狀的脊髓空洞症病人,日常中注意有無出現感覺障礙及運動障礙,可定期體格檢查及連續影像學隨訪,監測病情變化。對於已經接受手術治療的病人,監測術後臨床症狀有無減輕或加重,有無手術併發症的出現,如感染、出血、空洞復發等,定期複查核磁共振。
脊髓空洞症病人容易產生緊張、恐懼心理或煩躁情緒,在日常中應注意給予病人適當的關心及溝通,幫助病人克服困難,使病人以積極的心態面對治療。
- 脊髓空洞症伴大小便障礙的病人,如果有導尿管,需定期更換導管,防止尿路感染。
- 長期臥床病人需要適當活動肢體,避免形成深靜脈栓塞或墜積性肺炎。
預防
脊髓空洞症起病隱匿,初期難以預防,高危人群需要定期篩檢,確診後重在預防病情進一步發展及緩解其帶來的危害。
本身患有脊髓病變或先天畸形的高危人群,建議每年定期篩檢,主要篩檢方法是磁振造影檢查。
- 在日常生活中預防燙傷、摔傷,預防流感,注意防寒保暖,避免凍傷。
- 患有脊髓外傷、脊髓炎、脊髓腫瘤等病人需積極治療,以免繼發脊髓空洞症。
- 留置導尿的病人,需定期更換導管,預防尿路感染。
