腦水腫
概述
腦水腫是指腦組織內液體含量過多貯積引起腦體積增大的一種病理狀態。缺氧、創傷、梗死、炎症、腫瘤和中毒等病理過程中均可伴發腦水腫。腦組織易發生水腫,與其解剖生理特點有關,如血-腦屏障會限制血漿蛋白通過腦微血管的滲透性運動。常見的腦水腫類型為血管源性腦水腫和細胞毒性腦水腫,但在許多疾病過程中,多種類型的腦水腫常合併存在。
- 就診科別:
- 神經內科、神經外科
- 英文名稱:
- encephaledema
- 是否常見:
- 是
- 是否遺傳:
- 否
- 併發疾病:
- 腦疝、腦死亡
- 治療周期:
- 4~6週
- 臨床症狀:
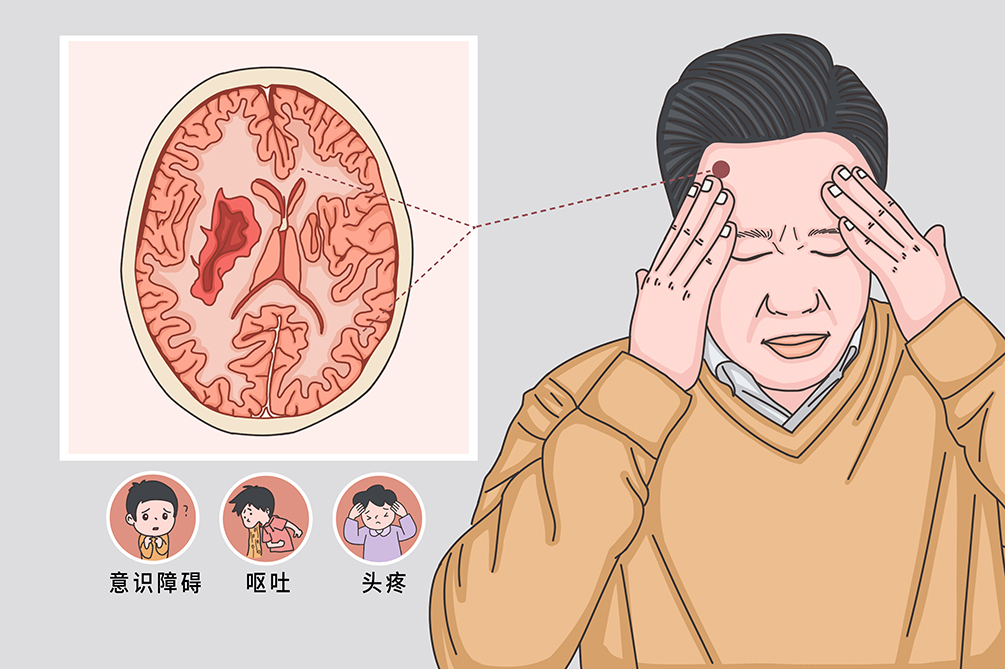
- 頭痛、嘔吐、意識障礙
- 好發人群:
- 患有顱內疾病者、顱腦損傷者、患有全身性疾病者
- 常用藥物:
- 甘露醇、 Glycerol Fructose 、白蛋白、高滲鹽水
- 常用檢查:
- 腰椎穿刺、CT檢查、磁振造影檢查、超音波檢查
血管源性腦水腫
血管源性腦水腫最常見,見於腦外傷、感染、腫瘤、出血、梗塞等,主要發病機制為微血管通透性增高。特點是白質的細胞間隙有大量液體積聚(細胞外間隙擴大)且富含蛋白質。灰質血管和神經元周圍膠質成分腫脹(膠質細胞水腫)。
細胞毒性腦水腫
因腦細胞攝水增多而致腫脹。與微血管通透性不增高,神經膠質細胞和室管膜細胞腫脹合併細胞外間隙減少有關。
間質性腦水腫
各種原因致腦積水,主要發生於腦室的周圍白質,腦室內腦脊髓液壓力的高低可直接影響此類腦水腫的程度,治療主要行腦室分流術,則腦水腫很快消失。
滲壓性腦水腫
此類腦水腫與急性水中毒、抗利尿激素分泌不足症候群、血漿低鈉離子低滲透壓有密切關係。在臨床工作中上述幾種腦水腫常同時存在,難以截然分開。
病因
腦水腫是腦組織對各種致病因素的反應,幾乎所有顱腦疾病都會有腦水腫,病因複雜多樣。感染、中毒、顱腦外傷、腦血管病、腦缺血、缺氧以及全身性疾病均可導致腦水腫的發生。患有顱內疾病者、顱腦損傷者、患有全身性疾病者更容易誘發。
顱腦損傷
各類顱腦損傷,直接或間接造成腦挫傷、裂傷都能引起腦水腫。腦外傷併發顱內血腫,使局部的腦組織受壓迫也可以引起腦水腫。顱骨凹陷骨折對腦組織產生壓迫,或者骨折片直接刺入腦組織,在受累部位可出現腦水腫。爆炸傷時氣浪劇烈衝擊胸部,或胸部直接受到擠壓傷,致上腔靜脈壓力急劇升高,壓力傳導至腦組織,造成腦組織內微血管廣泛瀰漫性的散在點狀出血。微血管通透性增加,發生瀰漫性腦水腫。
顱內占位病變
腦瘤壓迫周圍腦組織阻礙腦靜脈回流,導致腦靜脈壓升高,局部淤血,腦脊髓液吸收及循環障礙,及腫瘤具有生物毒性作用,破壞了腦瘤周圍的血腦屏障,血管壁通透性增加,發生局限性腦水腫。
腦血管病
頸內動脈或腦動脈血栓形成或栓塞、腦脂肪栓塞,致腦供血障礙,繼發局限性或廣泛腦水腫。腦動脈瘤、腦動靜脈畸形破裂出血、蜘蛛網膜下腔出血、腦內出血及併發的周圍血管痙攣,均能導致腦水腫。
外源性或內源性中毒
鉛中毒或其他原因引起之全身性中毒,常併發瀰漫性腦水腫。
腦代謝障礙
各種原因,全身性的或局限性的腦代謝障礙導致腦水腫。
腦缺氧
癲癇持續狀態,胸部創傷,不同原因所致的呼吸困難、窒息、心跳驟停、長時間低血壓、休克、高原性缺氧、一氧化碳中毒及其他肺源性腦病,使腦處於缺氧狀態可誘發腦水腫。
顱內炎症
腦炎、腦膜炎、腦室炎、腦膿腫及敗血症所致顱內炎症往往發生不同程度的腦水腫,這與致病微生物的毒性及累及的範圍有關。膿腫及炎性肉芽腫周圍腦水腫顯著。
腦的放射性損害
電磁損傷如微波、紅外線、X線、γ射線、β射線、快中子等可以引起腦水腫。腫瘤放療或接受其他射線照射,可以引起輕度或較重腦水腫。常見於對放射線敏感的病人,或照射劑量過大,嚴重者發生腦病。
腦水腫可見於任何年齡段的病人,其中以患有顱內疾病、顱腦損傷和肺炎、腎炎、貧血等全身性疾病的病人多見。另外,由於老人易患腦血管疾病,也是腦水腫的多發人群。
患有顱內疾病者
顱內疾病使腦靜脈回流受阻或周圍腦組織受到壓迫,從而導致靜脈壓升高,使腦脊髓液循環和吸收出現障礙,導致腦水腫的發生。
顱腦損傷者
顱腦損傷可能導致血腦屏障的破壞或是顱內血腫形成,從而導致腦水腫。
患有全身性疾病者
全身性疾病可引起病人水電解質不平衡,鈉泵功能減退,水腫液瀦留於細胞內,導致腦水腫。
症狀
腦水腫是顱內疾病和全身性系統疾病引起的繼發性病理過程,主要表現為顱腦損害症狀、顱內壓升高症狀以及精神障礙症狀等。腦水腫容易出現腦疝、腦死亡等併發症。
腦損害症狀
腦水腫會導致的症狀之一就是各種腦損害症狀,癲癇、癱瘓、頭痛最為常見。腦水腫之後如果水腫範圍不斷擴大,語言和運動功能就會出現障礙,也有少數的病人會因為水腫壓迫到了視覺神經而出現視力模糊的症狀,若未能及時治療,情況將會進一步加重。
顱內壓升高症狀
腦水腫之後,病人的顱內壓會增高,從而出現一系列不良的症狀,主要表現為頭痛和嘔吐、煩躁不安和嗜睡等,嚴重者還會昏迷。腦水腫初期生命體徵也會發生變化,脈搏和呼吸變得緩慢,並且出現血壓升高的代償症狀,如果腦水腫和顱內壓持續升高惡化,極有可能發生腦疝。
精神症狀
腦水腫影響額葉、顳葉、丘腦前部可以引起精神障礙,嚴重者神志不清、昏迷。顱內壓升高也可引起精神症狀。
丘腦下部損害症狀
有時體溫中度增高,腦水腫累及丘腦下部,可引起丘腦下部損害症狀,表現為嗜睡、中樞性高熱、內分泌代謝功能失調等。
腦疝
腦水腫導致顱內壓急劇增高,使腦組織發生移位,腦組織從解剖間隙或孔道突出,形成腦疝。
腦死亡
腦水腫使顱內壓升高,顱內壓升高又可加重腦水腫,發展至一定程度,可使腦組織發生功能與結構上的損害。如果不能及時診斷和處理,腦水腫加重,或由局限性發展為瀰漫性,將對腦產生嚴重危害,形成不可逆性的繼發性病理改變,最終導致腦死亡。
看醫
病人一旦出現頭痛、嘔吐、意識障礙等相關症狀時,應及時到神經內科、神經外科就醫,並進行腰椎穿刺、CT、磁振造影、超音波、腦室造影等檢查。腦水腫注意與腦出血、腦梗塞相鑑別。
- 出現頭痛、嘔吐、顱內壓升高等情況,需要在醫生的指導下進一步檢查。
- 出現噴射性嘔吐、神志不清等症狀及時就醫。
- 出現昏迷、黑朦等情況應立即就醫。
- 病人出現頭痛、嘔吐、顱內壓升高時,優先考慮去神經內科。
- 出現顱腦損傷、腦出血、腦血腫症狀先去神經內科,必要時請神經外科會診。
- 什麼時候出現相關症狀?持續多久?
- 是否有顱腦疾病病史?是否進行過顱腦手術?
- 是否有貧血、肝炎、腎炎等其他疾病病史?
- 以前是否發生過類似情況?
- 是否曾就醫?做過什麼檢查?結果如何?
- 曾進行過什麼治療?效果如何?
- 是否有藥物過敏史?
體格檢查
用於初步判斷病情,主要為神經系統方面的檢查,如醫生會檢查病人是否有口唇發紺、心率加快等表現,意識狀態如何,瞳孔大小、對光反射、肢體張力有無異常等。
實驗室檢查
包括血液常規、腦脊髓液檢查、尿液常規等,有助於確定腦水腫的病因。如腦水腫病人檢查可見腦脊髓液壓力增高,細胞數及蛋白含量一般無變化。
CT檢查
有助於確定腦水腫的部位和程度,通常病人示顱腔增大,顱骨變薄,顱縫分離和前囟增大。
腰椎穿刺
目的主要是檢查顱內壓力的嚴重程度,且判定可能的病源學病因。
磁振造影檢查
較CT檢查成片更清晰,病人可見腦室系統明顯擴大,有時還能查出腦積水的水腫原因,進行疾病鑑別。
腦電圖
能為腦水腫程度提供一定的診斷依據。
- 有顱腦疾病、顱腦外傷或其他可引起腦水腫的全身性疾病病史。
- 有顱內壓升高及顱內壓升高表現。
- CT或磁振造影檢查可見腦水腫影像學表現。
- 腰穿壓力明顯增高是最有意義的。
- 通過以上表現,可確診為腦水腫。
腦出血
中老年病人多見,多有一定誘因,如勞累或情緒激動等作用下驟然起病,昏迷和偏癱是其常見臨床表現。藉助頭顱CT發現腦出血可明確鑑別。
腦梗塞
腦梗塞是在動脈粥狀硬化基礎上發生的局部腦組織缺血壞死的病理過程,好發於50~60歲以上老人。腦梗塞起病急,多在休息或睡眠中發病,偏癱、偏盲、意識障礙、失語等為其常見臨床表現,其臨床症狀在發病數小時或1~2天達到高峰。
急性腦血管病
急性腦血管病常急性起病,可能作為腦水腫的併發症出現,但多在彌散性損害的基礎上出現局灶性損害的症狀和體徵。而且急性腦血管病症狀在休息、吸氧、低轉條件下不能緩解,頭部影像學檢查有助於鑑別診斷。
治療
腦水腫病情發展較快,如不及時治療,其後遺症也較嚴重。因此及時、規範的治療極為重要。腦水腫主要通過藥物、手術等方式來治療原發疾病,減輕症狀。此外可輔助高壓氧治療。
病人應臥床,避免頭頸部過度扭曲避免引起顱內壓升高的其他因素,如激動、用力、發熱、癲癇、呼吸道不通暢、咳嗽、便秘等,有條件情況下給予亞低溫治療。
甘露醇
甘露醇屬於高滲性脫水藥,可有效改善腦水腫,降低顱內壓。
Glycerol Fructose
溫和持久提供能量、無腎損害及反跳,有改善微循環及清除自由基等腦保護作用。
白蛋白
白蛋白可提高膠體滲透壓、增加腦灌注、稀釋血液、提高紅血球變形能力,改善腦供氧。
高滲鹽水
過度換氣和甘露醇治療無效者常用濃度3%或7.5%的高滲鹽水,但此法會出現高氯血症、凝血障礙、心功能不全等併發症。
利尿劑
如呋塞米,強效利尿的同時可抑制脈絡叢腦脊髓液生成,常用於腦出血後腦水腫的治療。
β-七葉皂苷鈉
可有效促進腎上腺皮質醇分泌,並影響攝護腺素代謝,具有抗炎、減少滲岀、促進靜脈血及淋巴回流、保護血管內皮細胞等作用。
清除占位病變
腦挫裂傷、侵潤、壞死、液化的腦組織及蜘蛛網膜下腔出血,清除顱內血腫,去除刺入腦內的骨片與整復凹陷骨折,解除對腦組織的刺激和壓迫,腦瘤切除,非外傷性腦內血腫清除等,將病因清除後,腦水腫逐漸消退。
開顱減壓術
通過骨窗開顱和切開硬腦膜緩解腦腫脹和升高的顱內壓,減輕或避免腦幹的繼發性損害。開顱減壓術適用於:
- CT示腦實質呈高密度或等密度,腦室、腦池縮小,單側腦腫脹顯示中線移位,經保守療法顱內壓力仍持續升高者。
- 病人意識在GCS評分4分以上,無腦疝危象症狀,顱內壓接近3.9kPa(40公分H2O)。
亞低溫治療
亞低溫治療可通過降低腦血流量,來減少腦出血後腦組織水分滲入,從而降低腦細胞和血管內皮細胞代謝率、耗氧量。
高壓氧治療
- 高壓氧能迅速大幅度增加腦組織及腦脊髓液的氧含量,提高氧的彌散量及彌散距離,改善腦細胞的缺氧狀態。
- 高壓氧能阻斷腦缺氧-腦水腫-顱內壓高的惡性循環,增強腦組織對氧的利用,在高壓氧環境中能使顱內動脈血管收縮,血管阻力增加,血流量減少,血管通透性降低,因而使腦水腫得以控制。
- 高壓氧能促進腦血管的修復,促進側支循環的形成和重建,改善腦微循環,使缺氧的神經組織重新獲得氧氣供給,使腦水腫減輕。
預後
大多數腦水腫病人經過及時、規範的藥物和手術治療後,症狀可得到緩解,治癒的可能性大。另外,部分病人可能會有頭痛、血壓升高、呼吸障礙等後遺症。
腦水腫經過及時、規範的治療,多可治癒。
腦水腫一般不影響自然壽命。
頭痛
腦水腫會導致大腦內的內壓增高,同時會使腦膜、血管以及腦神經遭受損傷破壞形成炎症,刺激神經導致出現疼痛的症狀。
性格改變
由於腦水腫會導致顱內壓高,從而刺激到腦幹神經,導致病人容易暴躁、憤怒。
血壓升高
腦水腫的病人大多會出現血壓升高的情況,主要是腦水腫導致顱內壓升高從而影響血壓,導致血壓升高。
呼吸障礙
腦幹受到壓力之後就會出現移位的情況,導致腦疝壓迫呼吸中樞,從而造成呼吸障礙,如呼吸困難、節律不齊等。
腦水腫病人應遵循醫囑按時複診,一般一週複查一次,複診時測量顱內壓、監測腦電圖,並通過CT或磁振造影觀察水腫消退情況。另外,複查時注意有無腦疝、腦出血、腦梗塞等併發症發生。
飲食
腦水腫病人的飲食應根據引起腦水腫的原因進行調整,以便幫助病人增強體質、保持療效,促進原發疾病的恢復。
- 宜食用高蛋白食物,如牛奶、魚、瘦肉、豆製品等。
- 宜食用高維他命食物,如蔬菜、水果等。
- 忌高脂食物,如油炸食品、肥肉、奶油等。
- 忌高鹽食物,如醃製品、燒烤等。
- 忌抽菸、飲酒。
照護
由於腦部疾病存在著一定的複雜性,因此除做好積極、正規的治療外,腦水腫病人的護理也尤為重要,日常應做好對病人生命體徵、出入量的觀察、監測,對提高病人身體素質、促進疾病復健意義重大。
- 高熱病人可應用冰帽、冰毯等進行物理降溫;注意保持大便暢通,避免在大便時發生顱內壓驟增。
- 病人前期應臥床休息,床頭抬高15~30度,有利於靜脈回流,減輕腦水腫,降低顱內壓。
- 翻身時動作輕柔,避免頸部屈曲、扭轉。若有嘔吐,應把頭偏向一側,並隨時清楚嘔吐物。
需時常關注病人精神狀態,減輕病人精神壓力,建立信心,必要時進行心理疏導。
腦水腫病人應特別注意顱內壓的變化情況,防止因顱內壓高引起的腦疝。
預防
腦水腫大多數是由各種顱腦及全身性的原發疾病引起的,因此對腦水腫的預防主要在於預防原發疾病。
顱腦疾病病人應及早監測顱內壓,進行腦水腫的預防檢查,以便初期發現腦水腫,及早進行有效治療。
- 積極治療原發病,如高血壓病人應積極治療和控制血壓,防止腦出血而導致的腦水腫;顱內感染者,積極控制感染;腫瘤病人積極治療,防止癌症擴散等。
- 加強鍛煉,提高身體素質,以提高自身抵抗力和免疫力。
- 平衡飲食,注意飲食衛生,防止由於飲食引起的感染等所導致的腦水腫。
- 保證睡眠,養成良好的生活習慣,不熬夜。
