克隆氏症
概述
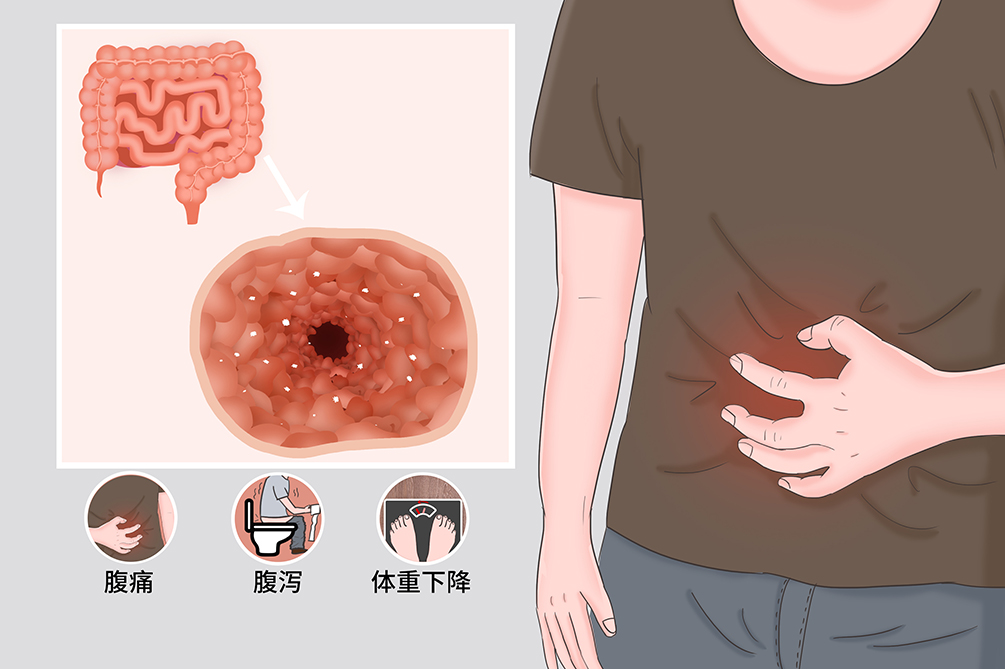
克隆氏症是一種慢性、復發性胃腸道炎性肉芽性疾病,其原因至今不明,可能與感染、免疫、遺傳有一定關係。該病主要累及小腸和結腸,引起貫穿腸壁各層增殖性病變,會侵犯腸繫膜以及局部淋巴結,發病率約6‱~9‱。本病通常難以治癒,可以終身反覆發作,藥物治療是首選,必要時可以進行外科手術治療。
- 就診科別:
- 消化內科、腹外科
- 英文名稱:
- Crohn'sdisease,CD
- 疾病別稱:
- 克隆氏病、小腸克隆氏症、局限性迴腸炎、局限性腸炎
- 是否常見:
- 否
- 是否遺傳:
- 具有遺傳傾向
- 併發疾病:
- 腸阻塞、腹腔內膿腫、中毒性巨結腸、大腸癌
- 治療周期:
- 長期間歇性治療
- 臨床症狀:
- 腹痛、腹瀉、發熱、消瘦、貧血
- 好發人群:
- 青年人、克隆氏症家族史者
- 常用藥物:
- Sulfasalazine 、 Mesalazine 、 Thiopurine 、 Thalidomide
- 常用檢查:
- 糞便常規、大腸鏡檢查、單雙氣囊小大腸鏡
克隆氏症根據發病部位、小腸炎症特徵、疾病活動期等有不同分類,具體如下:
- 根據發病部位分為累及結腸型、累及上消化道型等。
- 根據小腸炎症特徵為穿透型、梗阻型等。
- 根據是否合併肛周病變分為合併肛周病變型、不合併肛周病變型。
- 根據疾病活動期分為緩解期克隆氏症和活動期克隆氏症。
病因
克隆氏症的病因至今不明,可能與感染、免疫、遺傳等因素有一定關係。
感染因素
該病腸組織中發現副結核分枝桿菌,此菌感染可能與誘導復發有關,本病與病毒及衣原體感染無關。
免疫因素
該病病人體液免疫和細胞免疫均異常,說明可能是自身免疫性疾病,但確切機制有待闡明。
遺傳因素
克隆氏症易發生於某些特定家族中,大約20%的克隆氏症病人的一級親戚,即堂、表兄弟、姐妹或更親近的親戚存在該病,認為該病的發生存在家族聚集傾向。
環境因素
克隆氏症近期發病率持續增高,考慮與社會工業化有關,與居住環境的清潔度、生活方式改變、高脂飲食等有關。
地理因素
國家越發達,其發病率越高。而且人群從發病率低的地區移民到發病率高的地區,發病風險也隨之上升。
社會因素
社會經濟水平較高階層患病人數較多。
- 該病病因尚不明確,在全球範圍內,患病率都是城市高於農村,且社會經濟水平較高階層患病人數較多。
- 本病有終生復發傾向,重症病人遷延不愈,預後不良。
- 發病年齡多在18~35歲,但首次發作可出現在任何年齡組,男性略多於女性,男女之比約為1.5:1。
- 本病在歐美多見,且有增多趨勢。我國本病發病率不高,但並非罕見。
克隆氏症多發於青年人,且有本病家族史者患病率交正常人高。
症狀
克隆氏症起病大多比較隱匿,從發病初期症狀出現至確診往往需數月至數年。病程呈慢性,長短不等的活動期與緩解期交替,有終生復發傾向。少數急性起病,可表現為急腹症,酷似急性闌尾炎或急性腸阻塞。腹痛、腹瀉和體重下降三大症狀是本病的主要臨床表現。
腹痛
疼痛多位於右下腹或臍周,呈間歇性發作,常為痙攣性陣痛伴腹鳴,常於進飯後加重,排便或肛門排氣後緩解。腹痛的發生可能與進餐引起胃腸反射或腸內容物通過炎症、狹窄腸段,引起局部腸痙攣有關。
腹瀉
本病常見症狀,主要由病變腸段炎症滲出、蠕動增加及繼發性吸收不良引起。先是間歇發作,病程後期可轉為持續性腹瀉。糞便多為糊狀,一般無膿血和黏液。病變涉及下段結腸或肛門直腸者,可有黏液血便及里急後重。
腹部腫塊
約見於10%~20%病人,由於腸沾黏、腸壁增厚、腸繫膜淋巴結腫大、內瘺或局部膿腫形成所致,多位於右下腹與臍周。固定的腹塊提示有沾黏,多已有內瘺形成。
瘺管形成
克隆氏症的特徵性臨床表現,腸段之間內瘺形成可致腹瀉加重及營養不良。腸瘺通向的組織與器官因糞便污染可致繼發性感染,外瘺或通向膀胱、陰道的內瘺均可見糞便與氣體排出。
發熱
以間歇性低熱或中度熱常見,少數呈高熱伴毒血症。另外,少數病人以發熱為主要症狀,甚至較長時間不明原因發熱之後才出現消化道症狀。
本病腸外表現發生率較高,以口腔黏膜潰瘍、皮膚結節性紅斑、關節炎及眼病為常見。部分病人可因慢性腹瀉、食慾減退及慢性消耗等引起營養不良,主要表現為體重下降,可有貧血、低蛋白血症和維他命缺乏等表現,青春期前病人常有生長發育遲滯。
腸阻塞
腸阻塞較為常見,主要由於病變部位的纖維化、疤痕形成所致。另外,游離穿孔發生率為1%~2%,常位於迴腸。主要症狀包括腹部陣發性絞痛、便秘、嘔吐等。
腹腔內膿腫
克隆氏症第二常見併發症為腹腔內膿腫,偶可併發急性腸穿孔或大量便血,表現為發熱,患側疼痛。
中毒性巨結腸
少數嚴重毒血症者,因結腸麻痹性擴張,可發生中毒性巨結腸。臨床表現包括脫水、腹部壓痛、腸鳴音消失等危重症狀。
大腸癌
直腸或結腸受累時可發生癌變,據統計發生率約為1%左右。初期可無症狀,中末期隨著癌細胞的轉移,可出現便血、大便變細等症狀。
其他疾病
還有病人可以併發慢性膽管周圍炎、脂肪肝等疾病。
看醫
長期出現腹瀉、血便、腹痛以及腸痙攣的病人,尤其是年輕人,考慮為克隆氏症時要及時就診,以免帶來較為嚴重的後果。
- 長期出現腹瀉、血便、腹痛以及腸痙攣等病人,高度懷疑本病應及時就醫。
- 長期出現乏力、食慾下降和體重下降等症狀,應到醫院進行進一步診斷。
- 慢性腹痛與腹瀉的年輕人,合併有腹部壓痛與腫塊時,應及時就診。
- 出現不可解釋的關節炎、肛周疾病、反覆發熱或兒童發育停滯時,即使胃腸道症狀不明顯,也應考慮本病的可能性,應及時就診。
- 反覆遷延不愈病人,主要就診於消化內科。
- 出現腸阻塞、腹腔膿腫以及中毒性巨結腸等併發症病人就診急診科。
- 因為什麼來就診的?
- 目前都有什麼症狀?(如發熱、腹痛、腹瀉、噁心等)
- 持續多長時間了?是反覆發作嗎?
- 是否做過大腸鏡檢查?
- 既往有無其他的病史?父母有無克羅恩疾病?
血液檢查
見白血球計數增高,紅血球及血紅素降低,與失血、骨髓抑制及鐵、葉酸和維他命B12等吸收減少有關。血球比容下降,紅血球沉降率增快,黏蛋白增加、白蛋白降低,血清鉀、鈉、鈣、鎂等可下降。
糞便隱血試驗
考慮有克隆氏症的人進行該項檢查常呈陽性。
腸吸收功能試驗
因小腸病變作廣泛腸切除或伴有吸收不良者,可作腸吸收功能試驗,以進一步了解小腸功能。
鋇劑灌腸檢查
小腸病變作胃腸鋇劑造影,結腸病變作鋇劑灌腸檢查。X線檢查可觀察全胃腸道,顯示腸壁及腸壁外病變,故可與大腸鏡互補,特別是在小腸病變的性質、部位和範圍的確定上仍然是目前最為常用的方法。
大腸鏡檢查
大腸鏡檢查直視下觀察病變,對該病的初期識別、病變特徵的判斷、病變範圍及嚴重程度的估計較為準確,且可取切片檢查,但只能觀察至迴腸末段,遇腸腔狹窄或腸沾黏時觀察範圍會進一步受限,診斷往往需要X線相互配合。
小大腸鏡檢查
可直視觀察病變,取切片檢查和進行內鏡下治療,但為侵入性檢查,有一定併發症發生。
- 影像檢查、內鏡檢查以及切除標本可見非連續性或節段性病變、卵石樣黏膜或者縱行潰瘍可診斷。
- 切片檢查以及切除標本均可見非乾酪性肉芽腫,影像學檢查以及切除標本可見裂溝、瘺管,切片檢查、切除標本可見肛門部病變,出現相應臨床症狀,如腹瀉、腹痛、體重下降等即可診斷為克隆氏症。
腸結核
腸結核病人既往或現有腸外結核病史,臨床表現少有瘺管、腹腔膿腫和肛門周圍病變,而克隆氏症有此表現。腸結核內鏡檢查見病變主要涉及回盲部,可累及鄰近結腸,但節段性分布不明顯,潰瘍多為橫行,淺表而不規則;切片檢查組織抗酸桿菌染色陽性有助腸結核診斷,乾酪樣肉芽腫是腸結核的特徵性病理組織學改變;結核菌素試驗(PPD)強陽性、血清結核分枝桿菌相關性抗原和抗體檢測陽性等傾向腸結核診斷。
腸惡性淋巴瘤
腸惡性淋巴瘤病變主要位於小腸,而克隆氏症病變位於回盲腸和鄰近右側結腸。行X線檢查、B型超音波或CT檢查有利於小腸惡性淋巴瘤診斷,雙氣囊小大腸鏡下切片檢查或必要時手術探查可獲病理確診。
潰瘍性結腸炎
潰瘍性結腸炎可見黏液膿血便,大腸鏡及X線檢查與克隆氏症鑑別一般不難。但克隆氏症可表現為病變單純累及結腸,此時可參考自身抗體檢測。
急性闌尾炎
克隆氏症主要症狀有腹瀉,而急性闌尾炎腹瀉少見,常有轉移性右下腹痛、壓痛,血液常規檢查白血球計數增高更為顯著,可資鑑別,但有時需剖腹探查才能明確診斷。
治療
克隆氏症的治療目的為控制病情活動,維持緩解及防治併發症。相當部分克隆氏症病人在疾病過程中最終因併發症而需手術治療,但術後復發率高,至今尚無預防術後復發的有效措施。
克隆氏症病人必須戒菸,強調營養支持,一般給高營養、低渣飲食,適當給予葉酸、維他命B12等多種維他命。
活動期治療
氨基水楊酸製劑
Sulfasalazine 僅適用於病變局限在結腸的輕、中度病人。 Mesalazine 能在迴腸末段、結腸定位釋放,適用於輕度回結腸型及輕、中度結腸型病人。
糖皮質類固醇
對控制病情活動有較好療效,適用於各型中至重度病人,以及上述對氨基水楊酸製劑無效的輕至中度病人。但是使用前必須排除結核與腹腔膿腫等感染性疾病,部分病人表現為激素無效或依賴,應考慮加用免疫抑制劑。另外,長期激素治療病人應同時補充鈣劑及維他命D以預防骨病發生。
免疫抑制劑
多選擇 Thiopurine 或巰普林,適用於對激素治療無效或對激素依賴的病人,對 Thiopurine 或巰普林不耐受者可試換用胺甲蝶呤。
抗菌藥物
某些抗菌藥物,如硝基咪唑類、喹諾酮類藥物應用於本病有一定療效,甲硝唑對肛周病變、 Ciprofloxacin 對瘺有效。上述藥物長期應用不良反應多,故臨床上一般與其他藥物聯合短期應用,以增強療效。
生物製劑
英利昔為促炎性細胞因子阻斷劑,臨床試驗證明對傳統治療無效活動性克隆氏症有效,重複治療可取得長期緩解,近年已逐步在臨床推廣使用。
緩解期治療
氨基水楊酸製劑或糖皮質類固醇取得緩解者,可用氨基水楊酸製劑維持緩解。因糖皮質類固醇無效/依賴而加用 Thiopurine 或巰普林取得緩解者,繼續以 Thiopurine 或巰普林維持緩解。
腸切除術
手術方式主要是病變腸段切除,瘺管合併腹腔膿腫病人建議先行超音波或CT引導下膿腫穿刺引流,沾黏較輕者併發腸瘺推薦行腹腔鏡手術。
狹窄成形術
腸道進行縱向切割,然後進行橫向縫合,可擴張腸道,預防腸阻塞。
腸移植術
需要將病人小腸切除,並替換為器官捐獻者的小腸組織,較少用於治療克隆氏症。
迴腸造口術
主要是切除大腸及直腸,保留迴腸部位,然後縫合肛門,在下腹部做一造口,與迴腸相連,使其與體外相通。
營養治療適合營養風險篩檢出存在營養不良或有營養風險的病人;圍手術期病人,有手術指征且合併營養不良或者有營養不良風險的病人;生長發育遲緩或停滯的兒童等情況。常見營養治療如下:
口服腸內營養
通常作為正常飲食外的小部分補充,口服補充腸內營養超過600kcal/d時,建議行管飼。
管飼腸內營養
途徑包括鼻胃管、鼻腸管、經皮內鏡下胃造口和手術胃造口等,但應結合鼻飼的時間長短、是否存在胃排空障礙、幽門阻塞等實際情況選擇合適的管飼途徑。
使用腸內營養製劑
按氮源分為整蛋白型、短肽型和胺基酸型,也可分為要素膳、半要素膳和多聚膳。病人在治療中應根據個體化原則和病人的耐受程度選擇合適的製劑。
預後
本病可經治療好轉,也可自行緩解。但多數病人反覆發作,遷延不愈,其中部分病人在其病程中因出現併發症而手術治療,預後較差。
部分克隆氏症病人會反覆發作,遷延不愈。
該病如果護理得當,治療及時,一般不會影響自然壽命。
- 已確診病人按照規範治療後,需要嚴格按照醫囑時間進行複診。
- 出現疑似復發症狀時,應馬上就診。
飲食
克隆氏症病人在營養均衡的前提下,宜規律飲食,勿過飢過飽,勿食生冷、刺激、油膩及高熱量之品,養成清淡、易消化的飲食習慣。
- 減少攝入油膩或油炸等高脂食物,儘量避免高糖、含人工添加劑較多、辛辣、刺激和不利於整體健康的食物,例如醃製品等。
- 可進食健益脾胃的食物,如淮山藥、茯苓、冬瓜、馬鈴薯等。
- 常吃水溶性膳食纖維對病人有許多益處,如蘋果、香蕉、豌豆、南瓜等,通過減慢糞便通過腸道的速度來減少腹瀉次數,增加營養吸收的時間。
照護
克隆氏症病人的日常生活護理,包括養成良好的作息習慣,遵醫囑合理規範應用藥物,同時也要做好病人的心理護理。
- 精神壓力能影響克隆氏症或其他任何慢性病的症狀,因此應保持積極向上的心態,適當進行減壓運動,多與家人、朋友溝通。
- 吸菸是克隆氏症的重要危險因素之一,同時影響著疾病過程。吸菸者病情程度較嚴重、併發症多,且容易復發,要注意戒菸,病人戒菸後能夠明顯改善全身狀況,降低復發率。
- 使用 Thiopurine 時效慢,要在用藥第12~16週時才達到最大療效,需要注意耐心按醫囑用藥,還需要關注常見的不良反應,包括高熱、胃腸道反應、神經系統症狀、骨髓抑制、肝功能異常、肌痛和關節痛。
- Thalidomide 治療難治性克隆氏症在大多數病人中有效,但一般用藥4周後開始起效,最佳療效時間出現在6~8週,不可擅自減藥或增加藥物劑量。
- 手術並不能起治癒作用,而且術後復發率高。因此,術後仍需要用藥物來治療或預防復發。
預防
克隆氏症目前病因未完全明確,與免疫異常、遺傳等有關,所以無較好預防措施,但注重調攝養生,養成良好生活習慣,及時調整不良的生活方式,有利於防止疾病的發生。
高危人群篩檢是發現前期病變的重要途徑,目前的篩檢和隨訪方法仍然是大腸鏡檢查。對於長期出現腹瀉、血便、腹痛以及腸痙攣的病人,尤其是高危人群青年人,宜及早開始進行篩檢。
- 合理膳食、三餐規律,宜清淡飲食、低脂少油,在營養均衡的前提下,勿過飢、過飽,勿嗜食生冷、刺激、油膩及高熱量之品。
- 保持積極向上的心態,適當進行減壓運動,多與家人、朋友溝通。
- 吸菸是克隆氏症的重要危險因素之一,因此要儘早戒菸。
