血吸蟲病
概述
血吸蟲病是由血吸蟲寄生於人體所致的疾病,初期多呈急性,在急性症狀消退而未經治療,或疫區反覆輕度感染而獲得部分免疫力者轉為慢性。臨床上多見皮膚發癢、紅色小丘疹、咳嗽、胸痛,常因症狀輕微而被忽視。
- 就診科別:
- 肝病科、感染科
- 英文名稱:
- schistosomiasis
- 是否常見:
- 是
- 是否遺傳:
- 否
- 併發疾病:
- 上消化道出血、肝性腦病變、腸阻塞
- 治療周期:
- 長期間歇性治療
- 臨床症狀:
- 發熱、脾臟大、貧血、食慾減退、腹部不適
- 好發人群:
- 農民及漁民
- 常用藥物:
- 吡喹酮、青蒿素
- 常用檢查:
- 血液常規、糞便檢查、肝功能、免疫學檢查、肝影像學檢查
急性血吸蟲病
發生於夏秋季,以7~9月份為常見,男性青壯年與兒童居多。潛伏期可出現疫水接觸處皮膚發癢,有紅色小丘疹、咳嗽、胸痛等症狀,常因症狀輕微而被忽視。
慢性血吸蟲病
在流行區占絕大多數,在急性症狀消退而未經治療,或疫區反覆輕度感染而獲得部分免疫力者,病程經過半年以上,稱慢性血吸蟲病,臨床表現以隱匿型間質性肝炎或慢性血吸蟲性結腸炎為主。
末期血吸蟲病
反覆或大量感染血吸蟲尾蚴後,未經及時抗病原治療,蟲卵損害肝較重,發展成肝硬化,有門靜脈高壓、脾顯著增大和臨床併發症。病程多在5~15年以上,兒童常有生長發育障礙。
異位血吸蟲病
見於門脈系統以外的器官或組織,血吸蟲蟲卵肉芽腫引起的病變稱為異位損害,或異位血吸蟲病,人體常見的異位損害在肺和腦。
病因
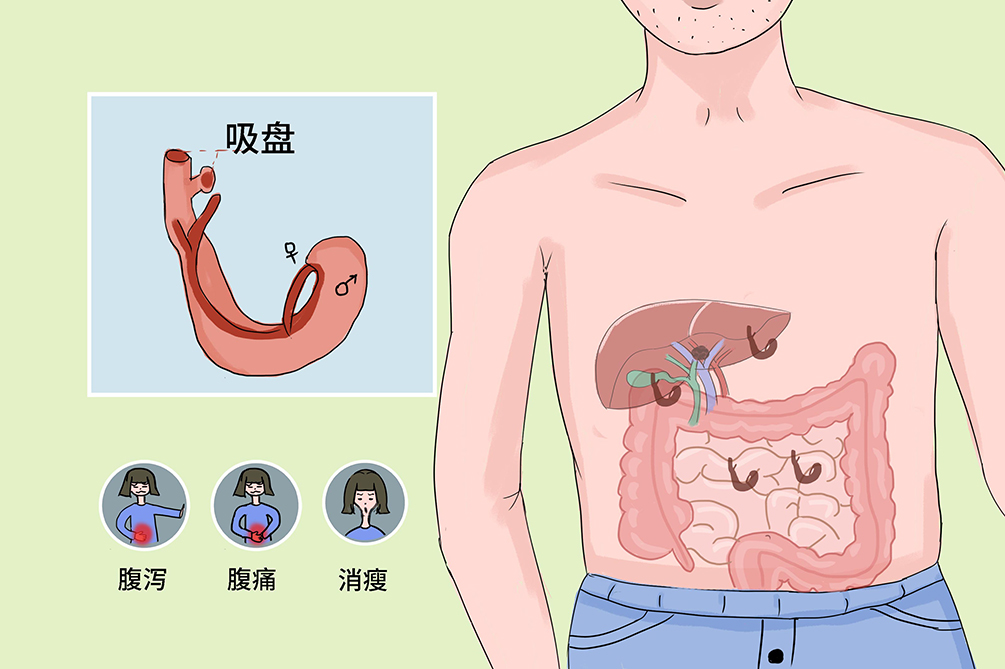
在我國血吸蟲病的主要病原體是日本血吸蟲,是日本血吸蟲寄生於門靜脈系統所致的疾病,主因皮膚接觸含尾蚴的疫水而感染。
- 血吸蟲病的病原體是日本血吸蟲,在動物宿主或人體內產卵後,蟲卵可隨血流進入肝臟,或隨糞便排出體外。蟲卵在水中數小時孵化成毛蚴,毛蚴在水中鑽入釘螺體內,直至發育成尾蚴,如果病人的皮膚接觸了含有尾蚴污染的水源就會受到感染。
- 日本血吸蟲寄生於人體肝臟的門靜脈系統,主要病變是蟲卵沉積於肝臟、腸道等組織而引起的蟲卵肉芽腫。
- 以農業、漁業為生的人員,有機會頻繁接觸受到污染的水源,易發生此病。
- 人體感染血吸蟲後未及時進行抗病原治療,成蟲不被破壞時,可繼續產生蟲卵,嚴重損害肝臟,可導致慢性血吸蟲病。
人群普遍易感,病人的年齡、性別、職業分布均隨接觸疫水的機會而異,以男性青壯年農民和漁民感染率最高,男多於女,夏秋季感染機會最多,感染後有部分免疫力。兒童及非流行區人群如遭受大量尾蚴感染,易發生急性血吸蟲病,有時為集體感染而發病,呈暴發流行。
糞便入水
病人的糞便可以各種方式污染水源,如河湖旁設置廁所、河邊洗刷馬桶等,病牲畜隨地大便亦可污染水源。
釘螺孳生
釘螺是日本血吸蟲的唯一中間宿主,生活在水平面上下,生在土質肥沃、雜草從生、潮濕的環境中。它可隨著水草、牲畜及人的鞋夾帶等方式擴散至遠處,寒冷的冬季在地面蔭蔽處蟄伏越冬,並能深入地縫數厘米。
接觸疫水
本病感染方式可因捕魚、種田或生活中洗滌物品、洗手、洗腳、戲水等而接觸疫水,導致感染;或直接飲用生水後,尾蜥也可自口腔黏膜侵入。
農民及漁民
淡水中多有血吸蟲蟲卵,甚至尾蚴,下地及捕魚的人多與淡水接觸,易被感染。
免疫力低下的人
一經感染易誘發體內免疫應答,甚至炎性反應。
遭受大量尾蚴感染的人
反覆感染,體內難以完全驅蟲,甚至導致蟲卵多臟器遊走。
症狀
血吸蟲病臨床表現複雜多樣,輕重不一。重型病人可有反應遲鈍、心肌損害等症狀,疾病進展或治療過程中容易出現上消化道出血、肝性腦病變等併發症。
急性血吸蟲病
典型症狀為發熱,除皮膚炎外還可出現蕁麻疹,多伴有食慾減退、腹部不適、肝脾臟大、輕微腹痛、腹瀉、嘔吐等。
慢性血吸蟲病
重者可有內分泌失調、性慾減退,女性有月經失調、不孕等表現。初期肝大,尤以左葉為主,表面光滑,質中等硬。隨病程延長進入肝硬化階段,肝臟質硬,表面不平,有結節,脾臟逐漸增大。下腹部可觸及大小不等的痞塊,為增厚的結腸繫膜、大網膜和腫大的淋巴結,因蟲卵沉積引起的纖維化、沾黏纏結所致。
末期血吸蟲病
脾臟大、腹水、腹痛、腹瀉、便秘,或腹瀉與便秘交替出現。
異位血吸蟲病
輕度咳嗽與胸部隱痛、痰少,咳血罕見。
急性血吸蟲病
半數以上病人有咳嗽、氣喘、胸痛,危重病人咳嗽較重,咳血痰,並有胸悶、氣促等,呼吸系統症狀多在感染後两週內出現。另外,重症病人可出現神志淡漠、心肌受損、重度貧血等,亦可迅速發展為肝硬化。
慢性血吸蟲病
重者可有內分泌失調、性慾減退,女性有月經失調、不孕等。初期肝大,尤以左葉為主,表現光滑,質中等硬。隨病程延長進入肝硬化階段,肝臟質硬、表面不平,有結節,脾臟逐漸增大。下腹部可觸及大小不等的痞塊,為增厚的結腸繫膜、大網膜和腫大的淋巴結,因蟲卵沉積引起的纖維化、沾黏纏結所致。
末期血吸蟲病
幼年慢性反覆感染,可導致垂體前葉和性腺功能不全,以及上消化道大出血。
異位血吸蟲病
有時可聞及干、濕囉音,但重型病人肺部有廣泛病變時,胸部X線檢查可見肺部有瀰漫雲霧狀、點片狀、粟粒樣浸潤陰影,邊緣模糊,以位於中下肺尤為多。肺部病變經病原學治療後,3~6個月內可逐漸消失。
上消化道出血
上消化道出血為末期病人的重要併發症,發生率為10%左右。出血部位多為食道下端和胃底冠狀靜脈,多由機械損傷、用力過度等而誘發。表現為嘔血和黑便,出血量一般較大。
肝性腦病變
末期病人併發肝性腦病變多為腹水型,多由於大出血、大量放腹水、過度利尿等誘發。
腸道併發症
血吸蟲病引起嚴重的結腸病變所致的腸腔狹窄,可併發不完全性腸阻塞,以乙狀結腸與直腸為多,血吸蟲病病人結腸肉芽腫可併發結腸癌。
急性黃疸型肝炎
末期血吸蟲病病人可合併急性黃疸型肝炎,若病人治療後經久不愈,病情可進展為肝硬化,此時預後較差。
感染
血吸蟲病病人免疫功能可減退,極易併發各種類型感染,需要引起重視並加強預防。
看醫
本病早發現、早診斷、早治療對於及時驅蟲、預防併發症、改善預後極其重要,尤其好發於農民、漁民、兒童及非流行區人群。如遭受大量尾蚴感染,免疫力差的人更需要及時發現,儘早就醫。
- 對於有疫區生活史出現脾臟大、皮膚炎等情況下,需要在醫生的指導下進一步檢查。
- 不明原因引起高熱、寒戰、黃疸等時,應及時就醫。
- 無誘因出現嘔吐、腹瀉、便血,立即就醫。
- 大多病人優先考慮去感染科就診。
- 若病人出現其他嚴重不適反應,如噁心、肝區疼痛、黃疸等症狀時,可到肝病科就診。
- 目前都有什麼症狀?(如頭暈、嘔吐等)
- 症狀出現多久了?
- 症狀發生之前是否去過血吸蟲高發地區,或接觸過受污染的水源?
- 有無其他病史?
血象
急性期外周血象,以嗜酸性粒細胞顯著增多為其主要特點。慢性血吸蟲病病人一般輕度增多在0.2×10^9/L以內,而極重型急性血吸蟲病病人常不增多,甚至消失。末期病人常因脾功能亢進引起紅血球、白血球及血小板減少。
糞便檢查
糞檢中發現蟲卵和孵出毛蚴,是確診血吸蟲病的直接依據。但一般急性期檢出率較高,而慢性和末期病人的陽性率不高。常用改良加藤厚抹片法,或蟲卵透明法檢查蟲卵。
肝功能試驗
急性血吸蟲病病人血清中的球蛋白增高,末期病人由於肝纖維化,出現血清白蛋白減少,球蛋白增高,常出現白蛋白與球蛋白比例倒置的現象。慢性血吸蟲病無症狀病人,肝功能試驗大多正常。
免疫學檢查
皮內試驗
皮內試驗屬速髮型變態反應,若受試者曾感染過血吸蟲,則有相應抗體。作為感染過血吸蟲的過篩方法,陽性者需作進一步檢查。
環卵沉澱試驗
當成熟蟲卵內毛蚴的分泌、排出物質,與血吸蟲病人的血清內相應抗體結合後,在蟲卵周圍形成特異性沉澱物,即為陽性反應,可作為病人的診斷及考核療效的指標。
間接血凝試驗
將可溶性血吸蟲卵抗原吸附於紅血球表面,使其成為致敏紅血球,這種紅血球與病人血清相遇時,由於細胞表面吸附的抗原和特異抗體細胞結合,紅血球被動凝集起來,肉眼可見稱陽性反應。在流行地區,該法可作為過篩或綜合查病的方法。
直腸切片檢查
直腸切片檢查是血吸蟲病原診斷方法之一,通過直腸或乙狀大腸鏡,自病變處取米粒大小黏膜,置光鏡下壓片檢查有無蟲卵。
肝影像學檢查
B型超音波檢查
B型超音波檢查可判斷肝纖維化程度,可見肝、脾體積大小改變,肝表面結節、門靜脈血管增粗、呈網織改變。
CT掃描
末期血吸蟲病病人肝包膜與肝內門靜脈區常有鈣化現象,CT掃描可見肝包膜增厚鈣化等特異圖像,重度肝纖維化可表現為龜背樣圖像。
流行病史
有血吸蟲疫水接觸史是診斷的必要條件,應仔細追問。
臨床特點
具有急性或慢性末期血吸蟲病的症狀和體徵,如皮膚炎、蕁麻疹、腹痛、腹瀉、肝脾臟大等。
實驗室檢查
結合寄生蟲學與免疫學檢查指標進行診斷,糞便檢出活卵或孵出毛蚴即可確診。一般糞便檢查的診斷方法有一定局限性,輕型病人排出蟲卵較少,而且間歇出現,需反覆多次檢查。末期血吸蟲病由於腸壁纖維化,蟲卵不易從腸壁中排出,故陽性率低。
傷寒
易同急性血吸蟲病混淆,易出現階梯式發熱及寒戰、腹部玫瑰疹,嗜酸性粒細胞正常或偏低可鑑別。
阿米巴肝膿瘍
通常1~2週有上腹痛,通常為鈍痛,血液常規中嗜酸性粒細胞正常、偏低有重要鑑別價值。
無黃疸型病毒性肝炎
與慢性血吸蟲病肝脾臟大型鑑別,無黃疸型病毒性肝炎病人食慾減退、乏力,肝區疼痛與肝功能損害均較明顯。
治療
疑似血吸蟲病的病人應先接受對症治療、支持治療。臨床上對於一般情況較好的病人儘早行病原治療,病情較重者首先進行支持治療,待病情平穩再行病原治療。
吡喹酮
對血吸蟲各個發育階段均有不同程度的殺蟲效果,特別是殺成蟲作用大。
青蒿類藥物
預防性口服青蒿素衍生物,如蒿甲醚和青蒿琥酯,能殺滅5~21天的血吸蟲童蟲。
病人若出現巨脾、腹水、出血、結腸病變、顱內壓高等症狀時,或為終末期肝病病人,可考慮進行相對應的手術治療。
急性期血吸蟲病
高熱、中毒症狀嚴重者給以補液,保證水和電解質平衡,加強營養及全身支持療法。合併其他寄生蟲者應先驅蟲治療,合併傷寒、痢疾、敗血症、腦膜炎者均應先抗感染,而後用吡喹酮治療。
慢性和末期血吸蟲病
除上述治療外,應及時治療併發症,改善體質,加強營養,有侏儒症時可短期、間隙、小量給予性激素和甲狀腺素製劑。
預後
本病預後與感染程度、病程長短、年齡、有無併發症、異位損害、治療是否及時和徹底等有明顯關係。急性病人經及時有效地抗病原治療,多可痊癒;慢性初期病變接受抗病原治療後,絕大多數病人症狀消失,糞及血清學檢查轉陰,並可長期保持健康狀態;末期病人雖經抗病原治療,但肝硬化難以恢復,預後較差。
血吸蟲病一般可以治癒。
如果血吸蟲病及時治療,護理得當,一般不影響自然壽命。
病人藥物治療後糞檢陰性後,需連續3次複查無糞檢陽性才可以。
飲食
健康人群應食用高溫煮熟的釘螺,或儘量少吃、不吃,避免食源性感染。已經感染血吸蟲病的病人飲食應以清淡為主,注意保護肝功能,避免加重肝臟負擔。
- 建議予以優質高蛋白、低鹽、低脂、高維他命、易消化飲食。
- 避免進食粗糙、營養低、過熱、刺激性食物。
- 避免吃辛辣食物,易導致內臟熱毒鬱結,導致本病加重。
照護
血吸蟲病人護理應避免直接接觸病人及其代謝物,處理好病人排泄物等,做好防護措施及污水、器械等處理,謹防二次污染。
- 病人及家屬應了解吡喹酮、青蒿素藥物的作用、劑量、用法、不良反應和注意事項,病人應正確用藥。
- 家屬接觸病人前,應塗抹防護油膏,以預防感染。
- 對於急性期病人,治療期間醫生、家人及自身應留意病情變化,注意是否有發熱、腹瀉等症狀。
- 對於慢性或末期病人,治療期間應注意是否出現上消化道出血、腹痛等,出現時需及時就醫。
病人需準確執行醫囑,按時定量口服吡喹酮或青蒿素,如有不適及時入院治療。
預防
針對血吸蟲病的預防,主要從控制傳染源、切斷傳播途徑、保護易感人群三個方面入手。
保護易感人群
疫區群眾應提高自我保健意識和防護能力,杜絕非必要性接觸疫水。雨後及早晨勿在河邊草地赤足行走,在湖沼地區因收割、捕撈、作戰訓練而必須與疫水接觸時,應做好個人防護措施。
