痛風
概述
痛風是由單鈉尿酸鹽晶體誘發的炎症性疾病,長期普林代謝活躍、普林攝入過多或尿酸排泄障礙,均可導致高尿酸血症。長期高尿酸血症可引起關節及周圍軟組織尿酸鹽晶體沉積,進而出現反覆發作的急性關節和軟組織炎症、痛風石沉積、慢性關節炎和關節損壞。高尿酸血症亦可累及腎臟,引起慢性間質性腎炎和尿酸鹽結石形成。痛風病人初期積極降尿酸治療,可延緩或阻止臟器損害。
- 就診科別:
- 風濕免疫科
- 英文名稱:
- gout
- 是否常見:
- 是
- 是否遺傳:
- 與遺傳有一定相關性
- 併發疾病:
- 痛風性腎病、尿酸性腎結石、急性腎衰竭
- 治療周期:
- 需要終身間歇性治療
- 臨床症狀:
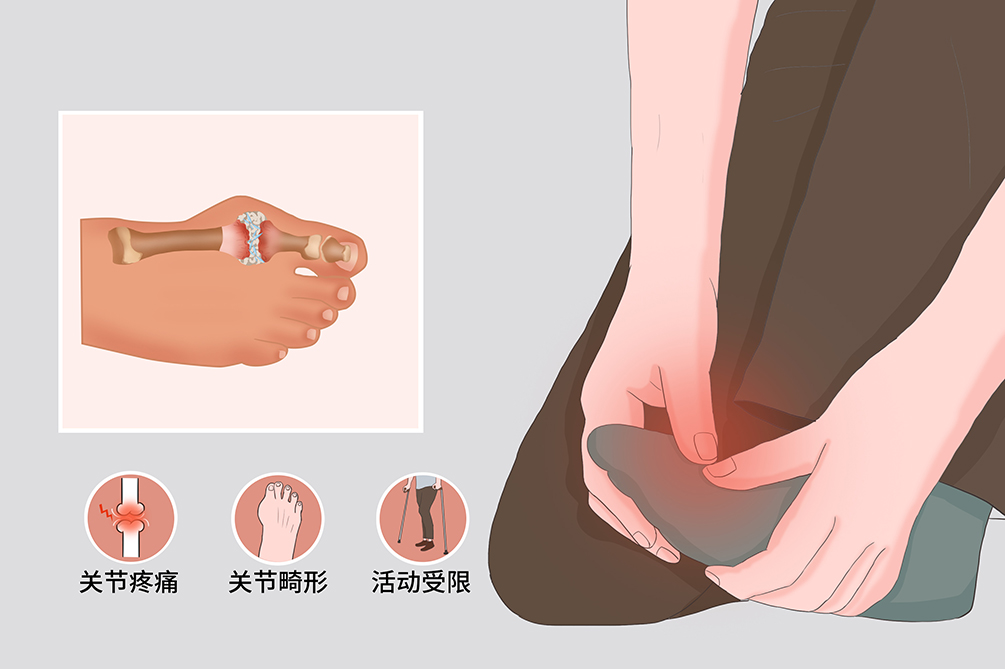
- 關節劇烈疼痛、痛風石、腎區疼痛、血尿
- 好發人群:
- 有家族遺傳史者、劇烈運動者、酗酒者、外科手術後的病人、放化療後的病人
- 常用藥物:
- 雙氯芬酸、秋水仙素、 Allopurinol
- 常用檢查:
- 血尿酸測定、超音波檢查、X線檢查、雙源CT檢查
原發性痛風
占絕大多數,由遺傳因素和環境因素共同致病,多為尿酸排泄障礙引起,具有一定家族易感性。
繼發性痛風
主要由於腎臟疾病、藥物、腫瘤化療或放療等導致,如骨髓增生性疾病、慢性腎小球腎炎、鉛中毒以及使用呋塞米、醫肺必妥錠等藥物引起的痛風。
特發性痛風
此類痛風原因不明,包括急性發作性關節炎,痛風石形成,以及尿酸鹽腎病和硝酸鹽輸尿管結石等情況。
病因
痛風的病因和發病機制目前尚未明確,但高尿酸血症是痛風最重要的生化基礎。一般是體內尿酸過多,尿酸結晶在關節、體液和組織中積聚而導致痛風。
高尿酸血症
臨床上5%~15%高尿酸血症病人會發展為痛風。病人尿酸發生排泄障礙,或者生成尿酸過多,使體內尿酸增高,可導致痛風。
其他疾病
如Ⅰ型糖類抗原貯積病等可導致尿酸代謝異常;血液病及惡性腫瘤化療或放療後,尿酸生成過多;慢性腎臟病,因腎小管分泌尿酸減少而使尿酸增高。
藥物因素
如味塞米、匹井梭安錠、阿斯匹靈等抑制尿酸排泄而導致高尿酸血症從而導致繼發性痛風。
藥物因素
使用噻嗪類利尿劑、環孢素、匹井梭安錠、醫肺必妥錠、煙酸、可邁丁、小劑量阿斯匹靈等藥物,可以影響腎臟的尿酸排泄能力,導致血尿酸水平增高而誘發痛風。
攝入高普林食物
肉類、動物內臟及部分海鮮如貝類,屬於高普林食物,大量攝入可被身體分解為尿酸,導致血尿酸水平升高誘發痛風。
飲酒
過量的酒精攝入是痛風發作的獨立危險因素,尤其是啤酒中普林成分含量比較高,誘發痛風的風險最高。
- 目前我國高尿酸血症和痛風的患病率為1%~3%,但隨著人類平均壽命的延長、飲食及生活方式的改變,患病率呈逐年上升趨勢。
- 我國痛風病人平均年齡為48.28歲,其中男性47.95歲,女性53.14歲,逐步趨年輕化,男女比例為15:1,而且超過50%的痛風病人為超重或肥胖人群。
- 有痛風家族史,如直系家屬有痛風的發作病史,痛風機率比正常人機率要高。
- 60歲以上本身肥胖的男性或停經以後的女性病人。
- 本身有一些基礎病的病人,比如高血壓、冠心病、糖尿病以及腦血管疾病史的人群。
- 長期嗜酒、長期喜歡吃大量肉食,並且飯局比較多,應酬比較多者。
症狀
痛風病人無症狀期僅有波動性或持續性高尿酸血症,但痛風發作時病人可出現急性痛風性關節炎、痛風石、慢性關節炎症狀,同時伴有腎臟病變的臨床表現。
無症狀期
僅有波動性或持續性高尿酸血症,但尚未發生痛風。從血尿酸增高至症狀出現的時間可達數年,有些可終身不出現症狀。
急性關節炎表現
- 多在午夜或清晨突然起病,關節劇痛,數小時內到達高峰,受累關節出現紅、腫、熱、痛和功能障礙。
- 首次發作累及單一關節,單側第一跖趾關節最常見。
- 發作呈自限性,多於两週內自行緩解,紅腫消退後受累關節處皮膚脫屑。
- 可伴高尿酸血症,但部分急性發作時血尿酸水平正常。
- 關節液或痛風石中發現尿酸鹽結晶,可伴有發熱。
痛風石
痛風石是痛風的特徵性臨床表現,典型部位在耳廓,也常見於關節周圍以及鷹嘴、阿基里斯腱、髕骨滑囊處。痛風石的外觀為大小不一的、隆起的黃白色贅生物,表面菲薄,破潰後排出白色粉狀或糊狀物。
慢性關節炎表現
慢性關節炎多見於未規範治療的病人,受累關節非對稱性不規則腫脹、疼痛,關節內大量沉積的痛風石可造成關節骨質破壞,導致病人出現關節畸形,尤其在手和足,並可造成殘疾。
腎臟病變症狀
病程較長的痛風病人可有腎臟損害,其症狀也非常典型,需要警惕,包括血尿、排尿困難、水腫等。
除常見的關節相關症狀,病人有時還會出現其他症狀,包括發熱、心率加快、全身不適感、畏寒等。
痛風性腎病
起病隱匿,臨床表現為夜尿增多、低比重尿、低分子蛋白尿、白血球尿、輕度血尿及管型等。末期可出現腎功能不全及高血壓、水腫、貧血等。
尿酸性腎結石
可從無明顯症狀至腎絞痛、血尿、排尿困難、腎積水、腎盂腎炎或腎周圍炎等表現。
急性腎衰竭
大量尿酸鹽結晶阻塞腎小管、腎盂甚至輸尿管,病人會突然出現少尿甚至無尿,可發展為急性腎衰竭。
看醫
痛風早發現、早診斷、早治療對於控制疾病發展、改善症狀、預防併發症極其重要,尤其對於高危人群,要定期進行體檢。
- 當突然出現或持續有至少一個關節劇痛、腫脹、患處壓痛以及皮膚發熱、發紅,建議及時就醫。
- 已經確診痛風的病人,若出現腎區疼痛,甚至血尿,應立即就醫。
- 大多數病人優先考慮去風濕免疫科就診。
- 若病人出現其他嚴重不適反應或併發症,如腎區疼痛、血尿等,可到腎內科就診。
- 因為什麼來就診的?
- 有關節疼痛嗎?疼痛多久?有無腎臟疼痛?
- 既往檢查尿酸是否有異常情況?
- 是否飲酒或食用高普林食物?
- 家族中有無高尿酸血症病史?
關節液或痛風石內容物檢查
該檢查為診斷痛風的最佳檢查,進行關節穿刺液或痛風石樣本檢查,可通過其中是否有尿酸鹽結晶,確診是否患有痛風。
血尿酸測定
作為常規輔助檢查,應在距離病人發作4周後,未行降尿酸治療情況下進行檢測,且由於血尿酸存在較大波動,有條件者應反覆檢測,取最高值。成年男性血尿酸值為208~416μmol/L,女性為149~358μmol/L,停經後接近於男性。
尿尿酸測定
此為常規檢查,限制普林飲食5天後,每日尿酸排出量超過3.57mmol,可認為尿酸生成增多。
超音波檢查
關節超音波檢查見雙軌征,是痛風比較特異的表現。
X線檢查
可顯示關節損害或痛風石,用於輔助診斷,但痛風初期X線一般無顯示。
CT與雙源CT
CT檢查在受累部位可見痛風石影像,雙源CT能特異性地識別尿酸鹽結晶,可作為影像學篩檢手段之一,輔助診斷痛風。
- 成年男性突然發生第一跖趾、踝、膝等處單關節紅、腫、熱、痛,伴血尿酸增高,即應考慮痛風可能。
- 滑囊液檢查找到尿酸鹽結晶即可確立診斷。
類風濕性關節炎
類風濕性關節炎主要發生在指間關節、腕部等,持續疼痛,休息後加重,多有關節變形。而痛風少,常首發第一趾指關節疼痛,為夜間劇烈疼痛。
風濕性關節炎
風濕性關節炎多為遊走性疼痛,受累關節多為下肢關節,無關節變形,痛風可出現關節變形,通過此臨床表現可鑑別。
治療
痛風的臨床治療目標包括儘快終止急性關節炎發作,防止關節炎復發,糾正高尿酸血症,防治尿酸鹽沉積於腎臟、關節等所引起的併發症,防止尿酸性腎結石形成。
急性期治療
痛風急性發作期推薦及早進行抗炎止痛治療。
非類固醇類消炎藥
緩解關節疼痛及腫脹通常有效,常用藥物包括吲哚美辛、雙氯芬酸、 Etoricoxib 等。疼痛和炎症緩解後,應繼續使用非類固醇類抗炎藥一段時間,以防症狀再次出現或由於使用降尿酸藥物致使血尿酸下降過快引起的關節炎再次發作。
秋水仙素
是傳統的治療藥物,在痛風急性發作期,對非類固醇抗炎藥有禁忌者建議單獨使用低劑量秋水仙素,有效、不良反應少,在48小時內使用效果更好。目前不主張服用大劑量秋水仙素,因為劑量過大會引起腹瀉、肝損害或白血球低等副作用。
糖皮質類固醇
主要用於非類固醇抗炎藥、秋水仙素治療無效或禁忌、腎功能不全者,在痛風急性發作期,短期單用糖皮質類固醇,其療效和安全性與非類固醇抗炎藥類似。此外,還可使用其他鎮痛藥、休息、夾板固定和冰敷來減輕疼痛。
發作間歇期和慢性期治療
對急性痛風關節炎頻繁發作,有慢性痛風關節炎或痛風石的病人,應行降尿酸治療,將病人血尿酸水平穩定控制在300~350μmol/L範圍,有助於緩解症狀,控制病情。
Allopurinol
不良反應包括胃腸道症狀、皮疹、藥物熱、肝酶升高、骨髓抑制等。
Febuxostat
可用於輕中度腎功能不全者,不良反應主要包括輕度肝功能異常等。
本補麻隆
不良反應包括胃腸道症狀、皮疹、腎絞痛、粒細胞減少等,罕見嚴重的肝毒性。
丙磺舒
可以抑制尿酸鹽在近曲腎小管的主動再吸收,增加尿酸鹽的排泄而降低血中尿酸鹽的濃度,緩解或防止尿酸鹽結節的生成,減少關節的損傷,亦可促進已形成的尿酸鹽溶解,對磺胺過敏者禁用。
必要時可選擇剔除痛風石等手術治療,可避免長期發展導致關節變形。但目前剔除手術治療的適應症、禁忌症及具體術式尚未完全統一。在國內開展相關治療應嚴格規範手術的適應症,權衡利弊,保證治療效果的同時,降低手術後短期以及長期併發症發生的風險。
預後
痛風是一種終身性疾病,如果及早診斷並進行規範治療,並配合醫囑調整飲食、生活習慣,大多數痛風病人可正常工作、生活。
痛風為終身疾病,目前尚不能治癒。
若發展為慢性期病變可導致關節變形,但部分病人可經手術矯正恢復,如伴發高血壓、糖尿病或其他腎病者,其死亡風險可能增加。
進行降尿酸治療後,建議開始每月複查一次,以明確治療效果。待病情穩定後,可以每1~3個月複查一次。尤其是合併有糖尿病、高血壓、心腦血管疾病的病人,需要注意及時複查血糖、血壓等水平。
飲食
痛風是由於體內普林代謝失調引起的血液中尿酸增多而引起的一種代謝性疾病,營養過剩是痛風發病的主要因素之一。因此,痛風病人長期堅持正確的飲食方式極其重要。
- 限制酒類飲品的攝入,特別是啤酒,減少果糖飲料的攝入。
- 減少高普林食物的攝入,常見高普林食物包括動物內臟、豬肉、牛肉、羊肉、貝類、鳳尾魚、沙丁魚、金槍魚等。
- 大量飲水,每日2000ml以上。
- 多吃高鉀質食物,如香蕉、西蘭花、芹菜等。
照護
痛風病人應該調整生活方式,注意合理飲食,同時治療可能會引起痛風的疾病,高風險人群特別是有痛風家族史的人群應定期檢查,以便及時發現問題,及時處理。
- 保持體重,每日適量運動,避免過度肥胖。超重或肥胖應該減輕體重,但應循序漸進。
- 保持規律作息,早睡早起,避免熬夜和突然受涼。
- 禁菸,痛風病人或有痛風家族史的人群儘可能做到不抽菸。
- 停用可導致尿酸升高的藥物,或按照醫囑服藥。
- 若已有痛風石,穿著柔軟的衣物,避免摩擦使痛風石皮膚破裂,極易感染,很難恢復。
預防
造成痛風發作的原因有很多,治療不當、飲食習慣、不堅持治療等都容易引起痛風反覆發作,調整生活方式有助於痛風的預防和治療。
- 控制體重,預防肥胖。控制體重要以控制飲食、加強運動為主。
- 飲食上要少食動物內臟、魚類和普林含量高的食物,應大量飲水,每日2000mL以上,多食發麵食品、放鹼的粥和根莖類蔬菜。
- 防止高血脂,高血脂會影響尿酸排泄而導致痛風。平時要注意控制飲食,吃低脂、清淡易消化食物。
- 注意適當休息,不要劇烈活動,避免勞累、精神緊張和情緒激動。
- 合理用藥、防止發生由藥物引起的血尿酸增高。長期服用阿斯匹靈、利尿劑、青黴素、抗結核藥等可能引起血尿酸升高,應定期檢測血尿酸以及早發現問題並解決。
- 控制吸菸、喝酒,不酗酒,尤其注意禁喝啤酒。
