口腔白斑病
概述
口腔白斑病是發生於口腔黏膜上以白色為主的損害,不能擦去,也不能以臨床和組織病理學的方法診斷為其他可定義的損害,屬於癌前病變或潛在惡性疾患(PMD)範疇,但不包括吸菸、摩擦等局部因素去除後可以消退的單純性過角化症。白斑癌變率為3%~5%。
- 就診科別:
- 口腔科
- 英文名稱:
- Oral Leukoplakia,OLK
- 是否常見:
- 是
- 是否遺傳:
- 否
- 併發疾病:
- 口腔鱗癌
- 治療周期:
- 長期持續性治療
- 臨床症狀:
- 口腔黏膜白斑、粗糙感、口腔黏膜糜爛、口腔潰瘍
- 好發人群:
- 吸菸者、長期食用過燙或酸辣食物者、嚼檳榔者
- 常用藥物:
- 維他命A、維他命A酸、維他命E
- 常用檢查:
- 脫落細胞檢查、甲苯胺藍染色、組織病理學檢查
根據臨床表現分類
均質型包括斑塊狀和皺紋紙狀,非均質型包括顆粒狀、疣狀以及潰瘍狀。
根據組織病理學分類
上皮良性過角化,有過度正角化或過度不全形化,或兩者同時出現為混合角化。上皮伴有異常增生,白斑伴有上皮異常增生時,其惡變潛能隨上皮異常增生程度的增加而增大。
病因
口腔白斑的發病與局部因素的長期刺激以及某些全身因素有關,目前仍有相當數量的白斑未能查及明顯的病因。
局部因素
菸草是白斑病發病的重要因素,吸菸與白斑病的發病密切相關,飲酒、食用過燙或酸辣食物、嚼檳榔等局部理化刺激也與口腔白斑病的發生有關。
全身因素
微量營養素、微循環改變、易感的遺傳素質、脂溶性維他命缺乏等都與口腔白斑病的發生有關。
微量營養素
機體中的微量營養素錳(Mn)、鍶(Sr)和鈣(Ca)的含量與口腔白斑發病呈顯著性負相關,其中錳的含量與口腔白斑病的關係更為密切。錳與酶的形成有關,而口腔白斑病的發生與組織代謝異常有聯繫。
微循環改變
口腔白斑病病人黏膜病損處存在微循環障礙,在使用活血化瘀方法治療改善了微循環狀況後,病變緩解或消失,因而考慮口腔白斑病與機體微循環狀況有關。
易感的遺傳素質
研究者應用染色體技術方法,研究了口腔白斑病病人、正常人、口腔癌病人的姊妹染色單體交換(SCE)率,發現口腔白斑病與口腔癌病人SCE頻率高於對照組。口腔白斑病病人(特別是不抽菸者)的SCE頻率高於正常人,提示某些白斑病人的染色體不穩定性增加。
脂溶性維他命缺乏
上皮代謝與維他命關係密切,維他命A缺乏可引起黏膜上皮過度角化,維他命E缺乏能造成上皮的角化異常,使之對刺激敏感而易患白斑。
口腔局部刺激
如咬頰習慣、牙齒錯位、牙齒不均勻磨損後形成的銳尖利緣、殘根殘冠、牙結石等,均可刺傷口腔黏膜,誘發口腔白斑病。
- 口腔白斑病的患病率和發病率正在逐漸升高,高發年齡段在40~69歲。
- 口腔白斑病的發生率與吸菸史的長短及吸菸量成正比關係。
- 口腔白斑的發生率也與乙醇及食用過燙或酸辣食物、嚼檳榔等成正相關。
- 口腔白斑的高發區為齦、舌和頰部。
吸菸者
菸草中的有毒物質會誘發口腔白斑病的發生。
長期食用過燙或酸辣食物者
高溫及局部的理化刺激可以導致口腔白斑病。
嚼檳榔者
檳榔中含有有毒物質,可以加速口腔白斑病的發生。
症狀
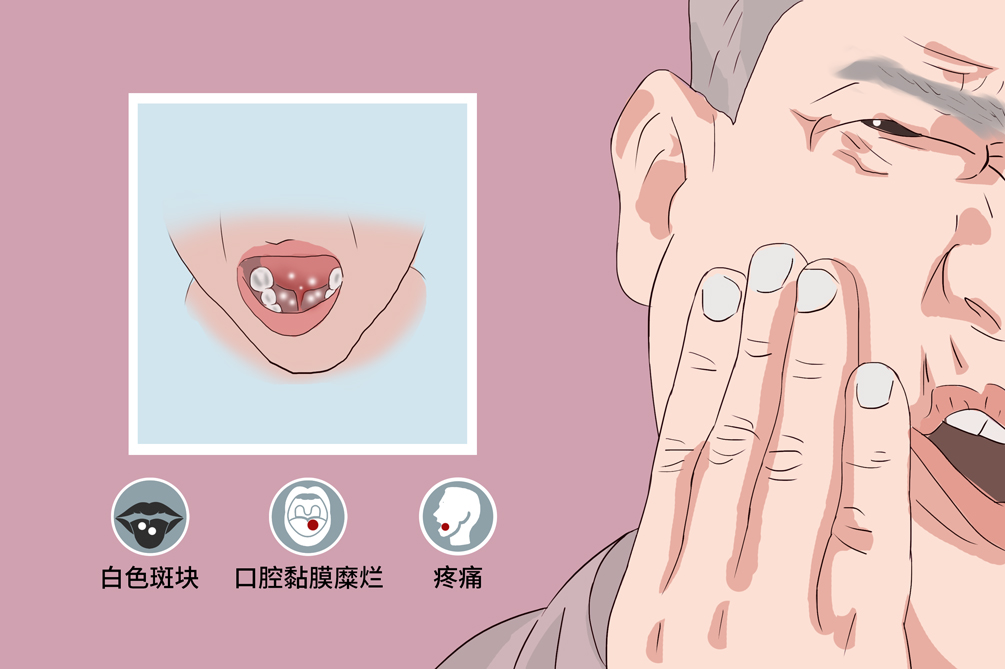
口腔白斑病可發生在口腔各部位黏膜,以頰、舌黏膜最為多見,病人常可無症狀或者自覺局部粗糙、木澀,較周圍黏膜硬,伴有潰瘍或癌變時可出現刺激痛或者自發痛。
斑塊狀
口腔黏膜上出現白色或灰白色均質性斑塊,斑塊表面可有皸裂,平或稍高出黏膜表面,邊界清楚,觸之柔軟,不粗糙或略粗糙,周圍黏膜多正常,病人多無症狀或有粗糙感。
皺紋紙狀
多發生於口底及舌腹,病損呈灰白色或白堊色,邊界清楚,表面粗糙,但觸之柔軟、周圍黏膜正常。病人除粗糙不適感外,亦可有刺激痛等症狀。
顆粒狀
亦稱顆粒-結節狀白斑,頰黏膜口角區多見。白色損害呈顆粒狀突起,致黏膜表面不平整,病損間雜黏膜充血,似有小片狀或點狀糜爛,病人可有刺激痛,本型白斑多數可查到白念珠菌感染。
疣狀
損害呈灰白色,表面粗糙呈刺狀或絨毛狀突起,明顯高出黏膜,質稍硬。疣狀損害多發生於口底、唇、齶等部位。增殖性疣狀白斑是疣狀白斑的一個亞型,多發生於老年女性,呈多病灶,易復發且持續進展,癌變風險高。
潰瘍狀
在增厚的白色斑塊上有糜爛或潰瘍,可有或無局部刺激因素,病人可感疼痛。
部分病人可長期無症狀,僅在伴有潰瘍或癌變時出現刺激痛或自發痛。
口腔鱗癌
口腔白斑屬於癌前病變,口腔白斑病病人約3%~5%發生癌變。
看醫
口腔白斑病雖無明顯症狀,但屬於癌前病變,具有癌變的風險,尤其是好發人群,如抽菸者,長期食用過燙或酸辣食物者以及嚼檳榔者。對於有口腔白斑伴有癌變臨床表現的病人更應該及時就診,必要時可進行多次組織切片檢查。
- 口腔內有不能擦去的白色損害,需要在醫生的指導下進一步檢查。
- 白斑病損面積大於200mm×200mm或者出現多個白色或灰白色斑塊,需及時就醫。
- 白色斑塊突然增大或出現刺激痛、自發痛,應警惕癌變風險,需立即就醫。
- 大多數病人優先考慮去口腔黏膜科就診。
- 若病人出現其他嚴重不適反應或併發症,如口腔鱗癌應到口腔頜面外科。
- 因為什麼來就診的?
- 平常是否抽菸、飲酒、嚼檳榔等習慣?
- 是否有以下症狀?(如潰瘍、局部粗糙、疼痛等)
- 既往有無其他病史?
- 是否有過治療,治療效果如何?
組織病理學檢查
手術切除部分病變組織,在顯微鏡下觀察,可以輔助診斷白斑以及預測癌變風險。
脫落細胞檢查
刮取病變區表面細胞,經巴氏染色,可見初期癌變的脫落細胞,其特點是核增大1~5倍,核漿比例增加,核濃染,細胞異形性,胞質空泡形成,核膜模糊等。
甲苯胺藍染色法
將1%甲苯胺藍液塗於擦乾的病損表面,20秒鐘後再用1%醋酸洗去深藍色的著色部位為可疑的癌變部位,此處可作為組織切片檢查的部位。
自體螢光檢查
自體螢光檢查能輔助判斷病損是否有癌變傾向,通常醫生會使用特定儀器對準病損拍照,看是否出現自體螢光缺失。
- 口腔內有不能擦去的白色損害。
- 去除某些局部因素經2~4週觀察後,損害無改善。
- 病理檢查見上皮增生伴有過度正角化或過度不全形化,粒層明顯,棘層增厚,上皮釘突伸長變粗,固有層和黏膜下層中有炎細胞浸潤。上皮單純性增生為良性病變,表現為上皮過度角化。
白色海綿狀斑痣
病損表現為灰白色的水波樣皺褶或溝紋,有特殊的珠光色,表面呈小的濾泡狀,形似海綿,捫之柔軟,具有正常口腔黏膜的柔軟與彈性,無發硬粗糙。皺褶有時可以刮去或揭去,揭去時無痛,不出血,下面為類似正常上皮的光滑面。病理變化為過度角化和不全形化,棘細胞增大,層次增多,可達40~50層以上,結締組織中少量炎細胞浸潤。
口腔扁平苔蘚
斑塊型扁平苔蘚與白斑有時難以鑑別,特別是舌背上的扁平苔蘚與白斑鑑別時較困難,有時需要依靠組織病理檢查來確診。通常情況下斑片型扁平苔鮮多伴有口腔其他部位的病損,可見不規則白色線狀花紋,病損變化較快,常有充血、糜爛,而口腔白斑多為獨立病損,變化慢,結膜不充血。口腔扁平苔蘚有時伴有皮膚病變,口腔白斑不伴有皮膚病變。
白色角化症
白色角化症又名良性過角化症,長期受到機械或化學因索的刺激而引起的黏膜白色角化斑塊。臨床表現為灰白色或白色的邊界不清的斑塊或斑片,不高於或微高於黏膜表面、平滑、柔軟。除去刺激因素後病損逐漸變薄,最後可完全消退。組織病理為上皮過度角化,上皮層有輕度增厚或不增厚,固有層無炎細胞或輕度炎細胞浸潤。根據病史、典型症狀、組織病理學檢查即可鑑別。
黏膜下纖維化
黏膜下纖維化以頰、咽、軟齶多見,初期為小水泡與潰瘍,隨後為淡白色斑紋,似雲霧狀,並可觸及黏膜下纖維性條索,後期可出現舌運動及張口受限、吞咽困難等自覺症狀。病理檢查可見過度不全形化、上皮萎縮、釘突消失,有時上皮增生及萎縮同時存在。部分病人伴有上皮異常增生,上皮下膠原纖維增生及玻璃樣變。通過典型症狀不同一般即可進行鑑別,不明確者可行組織病理學檢查。
治療
口腔白斑病目前尚無根治的方法,其治療原則是消除局部刺激因素、監測和預防癌變,主要的治療藥物為去角化藥物,監測和預防癌變的重要手段是組織病理切片檢查和定期隨訪。
提倡健康生活方式,儘早去除不良刺激,如戒菸酒、停止嚼檳榔等。另外,還應進行如去除殘根、殘冠、不良修復體等的治療。
維他命A
維他命A能保持上皮組織的正常功能,缺乏時會出現上皮乾燥、增生和角化,症狀改善後減量。
維他命A酸
維他命A酸是維他命A的代謝中間體,為細胞誘導分化藥,可防止上皮過角化,僅用於角化程度較高的口腔白斑病。口服初始劑量宜小,若能耐受可逐步加大劑量。不良反應可致唇炎、口乾、結膜炎、甲溝炎、脫髮、對光過敏皮膚色素變化等。還可出現頭痛、頭暈、輕度腹瀉、鼻出血,可引起肝功能損害,高脂血症,重者可誘發期前收縮,可致畸胎。注意事項是嚴重肝、腎功能損害者禁用,冠心病、高脂血量者忌用,可致畸胎,因此孕婦禁用,育齡婦女、兒童慎用。
維他命E
維他命E屬於抗氧化劑,在體內能保護其他易被氧化的物質免受氧化,減少過氧化脂質的生成。維他命E不但與維他命A有協同作用,能防止維他命A在消化道內氧化而利於吸收,還可延長維他命A在肝臟內的貯存時間。因此,可單用或配合維他命A酸類藥物治療白斑。
手術方法
當存在大面積的白斑時,可手術切除後再進行游離皮片移植,覆蓋創面。
手術適應症
對切片檢查發現有重度不典型增生者,應及時手術;輕、中度不典型增生者,建議每3~6個月複查1次,但臨床有惡變傾向或位於危險區時,也可手術,特別是當除去可能的刺激因素及非手術治療3~6周後仍未見明顯好轉者,應動手術;在觀察、治療過程中如有增生、硬結、潰瘍等改變時,也應及時手術切除並切片檢查。
手術效果
界線清晰的局限性小範圍病變,手術條件較好;病變區過大或周界不清,將影響手術的徹底性和治療效果。
雷射治療效果相對較好,但雷射治療之前建議到正規醫院就診。
預後
及早發現和趁早治療口腔白斑病可以達到較好的預後,一般不會對病人造成永久的損害,口腔白斑病病人約3%~5%會發生癌變。
口腔白斑病目前尚無根治方法,但經積極治療後,預後較好。
若未進展為癌變,一般不影響自然壽命。
口腔白斑病一般無後遺症。
對於有癌變風險的病人,建議每3~6週複查一次。
飲食
口腔白斑病病人應合理、均衡地分配各種營養物質,合理控制總熱量,合理營養物質分配,合理餐次分配。
- 宜多食蛋、肉、奶、蔬菜、水果等,補充蛋白質、能量、維他命、鉀、鈉及微量營養素。肉含豐富蛋白質及必需胺基酸,其在種類和比例上接近人體需要,利於消化吸收,屬於優質蛋白質。
- 忌食醃製的食物,如咸雞、鹹蛋、鹹魚,避免進食過酸、過甜、過硬的食物。
- 忌煙、酒、咖啡、辛辣、霉變、油煎、肥膩食物,不吃鹽醃,煙燻、火烤的食物,燒烤會破壞維他命和蛋白質,影響營養的吸收,同時也會產生致癌物質。
照護
口腔白斑病病人應改正不良的飲食習慣,不要過分緊張,注意要消除焦慮情緒以免加重病情,注意口腔衛生,常用漱口水。
- 消除一切局部刺激因素,如清除牙結石拔除殘根,摘除不良修復體,磨除蛀洞銳緣等。
- 口服用藥,了解各類藥物的禁忌症,指導病人正確服用。
對口腔白斑病人需追蹤觀察,爭取病人的積極配合,一般半年或一年複查一次 ,以免疾病復發。
給予病人積極的心理支持,幫助其消除恐懼、焦慮情緒,使其能正確對待病情,樹立信心,積極配合治療。
白色斑塊突然增大或出現刺激痛、自發痛,應警惕癌變風險,應立即就醫。
預防
對口腔白斑的預防,重點應放在初期發現上,平時注意養成良好的口腔習慣,凡有癌變的傾向者應定期複查,合理用藥、積極治療,其為預防口腔白斑病的重要措施。
糾正不良飲食習慣
不良飲食習慣是引發人們出現口腔白斑病的主要原因,應養成禁菸酒、戒嚼檳榔、少食酸辣刺激食物等好習慣。另外,還應多吃營養豐富的食物,以此來幫助人體補充身體所需營養成分,促進身體健康發育,提高人體抵抗力,同時能避免身體發生感染,可有效預防口腔白斑病。
注意口腔保護
如果出現牙齒斷裂、戴假牙等情況,一定更加注意做好口腔清潔,注意口腔健康,避免不良修復體、殘冠、殘根等尖銳刺激誘發白斑病。
原發病治療
積極及時治療有誘因的全身疾病,如糖尿病等。
