反應性關節炎
概述
反應性關節炎是一種繼發於身體其他部位感染的急性非化膿性關節炎,除關節表現外,反應性關節炎常伴一種或多種關節外表現。近年來發現,包括細菌、病毒、衣原體、支原體、螺旋體等在內的絕大多數微生物感染後,均可引起反應性關節炎。
- 就診科別:
- 風濕免疫科
- 英文名稱:
- reactive arthri-tis
- 疾病別稱:
- 賴特症候群、結膜-尿道-滑膜炎症候群
- 是否常見:
- 否
- 是否遺傳:
- 否
- 併發疾病:
- 關節滑膜炎、關節活動障礙、關節畸形
- 治療周期:
- 長期持續性治療
- 臨床症狀:
- 關節炎、腹瀉、結膜炎
- 好發人群:
- 免疫力低下者、有家族史病人
- 常用藥物:
- 布洛芬、 Dexamethasone 、胺甲蝶呤、腫瘤壞死因子-α抑制劑
- 常用檢查:
- 尿液常規、血液常規、HLA-B27檢測、關節液檢查、X線檢查、尿培養
非淋菌性尿道炎病性尿道炎後發病型
主要見於20~40歲男性,因衣原體或支原體感染泌尿生殖系統後發生。
腸道感染型
男女發病率均等,多為革蘭氏陰性桿菌,包括志賀菌屬、沙門氏桿菌屬、耶爾森菌屬及彎曲桿菌屬等。
鏈球菌感染後發病型
常於扁桃腺炎後出現。
病因
反應性關節炎目前發病機制尚不清楚,可能與感染、遺傳、免疫有關,反應性關節炎常好發於免疫力低下人群和有免疫缺陷性疾病病人。
感染因素
研究發現,志賀菌屬、衣原體屬、沙門氏桿菌屬、耶爾森菌屬都可能與反應性關節炎的發病有關,誘發反應性關節炎的細菌成分(包括核酸和抗原成分)已被證實存在於反應性關節炎病人的滑膜和單核球。
遺傳因素
人類白血球抗原HLA-B27基因陽性的個體患病概率大,腸道和泌尿系統感染後的反應性關節炎常與HLA-B27陽性相關,親屬中有僵直性脊椎炎的病人發病率明顯增高。
免疫因素
衣原體熱休克蛋白(HSP)、耶爾森菌熱休克蛋白-60及其多肽片段均可誘導反應性關節炎病人T細胞增殖,這些發現提示,病人外周血中的T細胞可能受到上述細菌的抗原成分的誘導而導致發病。
生病時人體免疫力下降易出現細菌感染,可能誘發反應性關節炎。
該病多發生於18~40歲青年男性,國外發病率在0.06%~1%,國內尚無相關的流行病學數據報導,也可見兒童及老人,男女發病率無明顯不同。本病無地域差異,可發生於世界各地。
免疫平衡被打亂的人群
外來細菌感染導致機體免疫系統失衡,持續的免疫反應可能導致疾病發生。
有家族史病人
部分反應性關節炎的發生與遺傳相關,直系親屬患有反應性關節炎人群的發病率明顯增高。
症狀
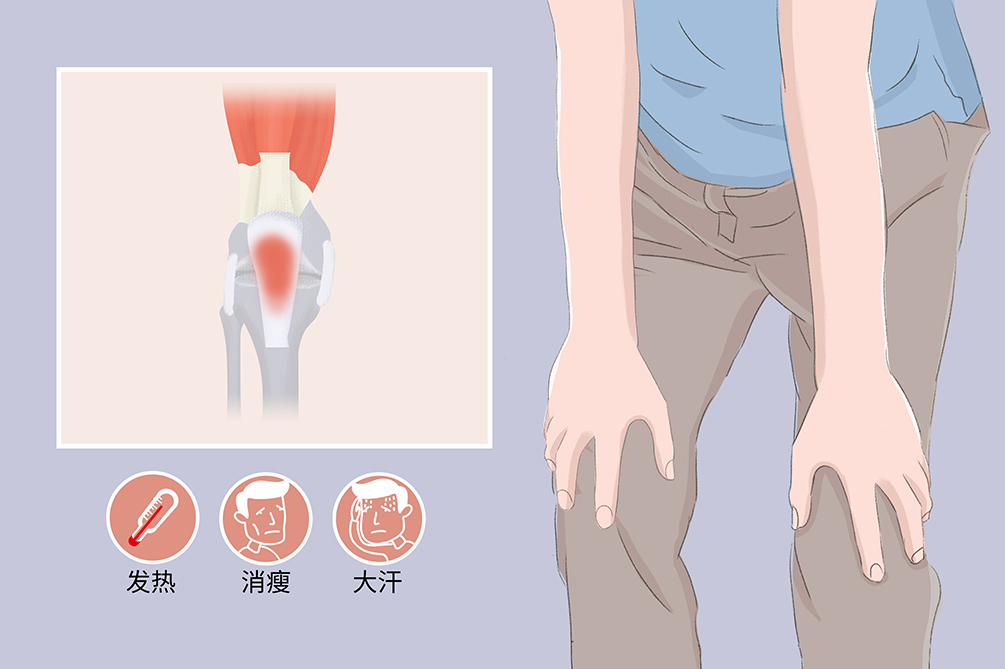
反應性關節炎症狀常累及全身,典型症狀包括關節炎、腹瀉、結膜炎、泌尿生殖道炎症及皮膚黏膜症狀。此外,大部分人都有全身症狀,包括發熱、消瘦、大汗等,併發症主要有關節滑膜炎、關節活動障礙、關節畸形等。
關節炎
典型特徵為肌腱起止點炎,發生率為70%,其表現形式常為伴足跟痛的跟骨骨刺或阿基里斯腱發炎,受累的膝關節常有大量積水,受累的外周關節主要是下肢、呈非對稱分布的單關節或寡關節。1/3的病人多次發作,5%~20%的病人變為慢性,約10%的病人會出現肌腱末端炎和指(趾)炎表現(臘腸指或臘腸趾)。
腹瀉
幾乎總是先於炎症性關節症狀而出現,腸道症狀的嚴重性與關節症狀的嚴重性之間並無相關性。
眼部症狀
多數病人可出現結膜炎、虹膜炎和角膜遺瘍等症狀,病人多表現為眼睛發紅,眼角分泌物增加,部分病人可出現眼痛、角膜潰瘍、眼部搔癢等症狀。
泌尿生殖系統症狀
男性病人有頻尿、尿道燒灼感、血尿、尿道口紅腫,有時尿道口可見清亮的黏液樣分泌物。女性病人可表現為尿痛、尿量增多,有少量陰道分泌物或排尿困難。
皮膚黏膜改變
10%~30%的病人出現溢膿性皮膚角化症,常出現於足底和手掌,也可累及指甲周圍、陰囊、陰莖、軀幹和頭皮,也有病人出現類似於銀屑病的指甲角化,以及一過性淺表性口腔潰瘍和結節紅斑。
肌腱端炎
其主要表現為肌腱在骨骼附著點局部出現疼痛或壓痛,部分病人因疼痛而導致活動受限,是反應性關節炎常見症狀之一。
全身症狀
包括發熱、消瘦、大汗等,常在感染後數周出現。熱型為中至高熱,每日1~2個高峰,通常持續10~40天,可自行緩解。
局部症狀
部分病人可有蛋白尿、鏡下血尿或無菌性膿尿、腎小球腎炎等表現。
反應性關節炎如果遷延不愈,可以併發以下疾病:
關節滑膜炎
反應性關節炎會導致局部血管通透性增加、關節腔內積水增多,導致關節滑膜炎。
關節活動障礙
由於關節炎症和滑膜增生導致關節疼痛、活動受限。
關節畸形
反應性關節炎病情易反覆,造成關節軟骨破壞,長期活動導致關節畸形。
看醫
反應性關節炎可導致關節活動障礙、關節畸形,所以發生腸道或泌尿系統感染後出現關節炎、腹瀉、皮膚黏膜症狀等病人需及時就診風濕免疫科,行尿液常規及培養、血液常規、關節液檢查、X線檢查等明確診斷,注意和細菌性關節炎、銀屑病關節炎、急性風濕熱、僵直性脊椎炎、貝赫切特病等相鑑別。
- 當病人在一段時間內出現關節痛、腹瀉、尿痛、眼睛紅腫、搔癢、皮膚脫屑等多系統症狀時,應及時就醫。
- 如果確診的反應性關節炎病情反覆發作,出現關節腫痛,應及時就醫。
- 對於確診的反應性關節炎,如果病人出現排尿困難導致尿滯留、高熱大汗,出現休克等情況,應立即就醫。
- 大多數病人優先考慮去風濕免疫科就診。
- 出現排尿困難導致尿滯留去泌尿外科就診。
- 出現皮膚水泡潰瘍症狀去皮膚科就診。
- 目前都有什麼症狀?(如腹瀉、尿痛、眼睛紅腫、搔癢等)
- 是否有以下症狀?(如高熱、消瘦、大汗、關節腫痛、活動障礙、畸形等)
- 有無反應性關節炎家族史?
- 既往有無其他的病史?
- 近期是否有過不潔性生活史?
尿液常規及培養
對於泌尿系感染病人給予尿液常規及培養,明確感染病原體。
便常規及培養
對於消化道感染病人給予便常規及培養,明確感染病原體。
血液常規檢查
明確是否有白血球計數增高、紅血球沉降率增快和C反應蛋白升高等炎症表現。
HLA-B27檢測檢查
HLA-B27檢測陽性對本病的診斷有輔助價值。
關節液檢查
觀察關節處炎細胞浸潤程度,如白血球計數增高,關節液培養以鑑別是否是化膿性關節炎。
X線檢查或磁振造影檢查
部分病人X線片檢查提示薦髂關節症性改變、跟骨骨刺等骨性改變,較常見於慢性或復發的病例。
超音波檢查
簡便無創,在關節炎初期便能發現關節積水或滑膜增生。
- 下肢為主的非對稱性寡關節炎臨床表現。
- 4週前有腸道、泌尿生殖道或上呼吸道的前驅感染。
- 排除引起單或寡關節炎的其他原因,如其他脊柱關節炎、感染性關節炎等。
- 影像學檢查可見關節損傷。以上四點結合臨床表現以及影像學資料即可診斷反應性關節炎。
細菌性關節炎
多為單一關節發生炎性病變,有高熱和乏力等感染中毒症狀。關節局部有紅、腫、熱、痛,合併身體其他部位感染表現,滑液培養可發現致病菌。但是一般無眼炎、皮膚黏膜等損害,所以二者可通過這一點進行鑑別。
銀屑病關節炎
好發於中年人,起病緩慢,常累及近端指(趾)間關節、掌指關節、跖趾關節、膝和腕關節等四肢大小關節,但病人常有銀屑病皮膚和指(趾)甲病變,通過這一特點可與反應性關節炎鑑別。
急性風濕熱
好發於青少年,發病較急,2~3週前多有鏈球菌感染史,常有發熱、咽痛和四肢大關節為主的遊走性關節炎,關節腫痛消退後不留關節畸形,可伴皮膚環形紅斑和心臟炎,外周血白血球增高,可以通過感染史和皮膚環形紅斑將二者進行鑑別。
僵直性脊椎炎
好發於青年男性,以侵犯脊柱為主,外周關節也可累及,可出現類似反應性關節炎表現,但病人有典型的炎性下腰痛和影像學證實的薦髂關節炎,可與反應性關節炎鑑別。
腸病性關節炎
本病除可有類似賴特症候群的急性非對稱性少關節炎外,還伴有明顯的胃腸道症狀如反覆腹痛、膿血便、里急後重等,纖維大腸鏡檢查可以明確克隆氏症或潰瘍性結腸炎的診斷,通過這一點可與反應性關節炎鑑別。
治療
反應性關節炎病人的治療旨在減輕疼痛和炎症,最大程度地避免殘疾,防止復發或進展。反應性關節炎主要是一般治療和藥物治療,本病易反覆發生及進展,因此,要長期持續性治療。
急性發作期注意臥床休息,為避免纖維強直和肌肉萎縮,不用固定關節夾板,急性炎症症狀緩解後儘早鍛煉關節功能。
解熱、鎮痛、抗炎藥
首選非類固醇類抗炎藥,包括布洛芬、吲哚美辛和塞來昔布等。雖不能改變病程,但可改善不適症狀,是初期或末期病人對症治療的首選。
糖皮質類固醇類藥物
糖皮質類固醇的關節腔注射,對於單關節炎或寡關節炎、肌腱末端炎有益,對於阿基里斯腱不能直接注射的滑囊炎病人應行肌肉注射,對於難度大的部位應在超音波引導下進行注射,糖皮質類固醇全身應用的適應症,為嚴重的多關節炎或存在明顯的房室傳導阻滯。
改善病情的抗風濕藥
對於非甾類抗炎藥治療效果不明顯,以及關節症狀持續3個月以上的反應性關節炎病人,可加用改善病情的抗風濕藥,如胺甲蝶呤或 Sulfasalazine ,持續應用至緩解期,對於重症不緩解者可試用胺甲蝶呤聯合來氟米特或環孢素治療,也可換用 Thiopurine 等免疫抑制劑。
腫瘤壞死因子(TNF)抑制劑
目前國內上市的腫瘤壞死因子抑制劑有 Etanercept 、英夫利昔單抗、 Adalimumab ,但對反應性關節炎尚缺乏有效的數據,小部分病例報導表明其可能有效。
抗生素
若有致病微生物的證據,適宜先使用抗菌藥清除感染。對於急性沙眼衣原體感染,病人和其性伴侶均應接受推薦的治療,以防止後期併發症的發生。不推薦廣泛服用抗菌藥,除非病情嚴重或病人年齡大或免疫功能低下。
預後
反應性關節炎如果及時治療可以治癒,不影響自然壽命。對於反覆發作的反應性關節炎,可能導致關節畸形伴出現活動障礙。緩解期每半年複診一次,通過採血及影像學檢查有無感染和關節破壞。
反應性關節炎如果診治及時可以治癒。
反應性關節炎一般不影響自然壽命。
對於反覆發作的反應性關節炎,可能導致關節畸形伴活動障礙。但是由於反應性關節炎有一定的自限性,一般不遺留後遺症,出現關節畸形的概率很低。
反應性關節炎病人緩解期每半年複診一次,通過血液和超音波檢查有無疾病復發。
飲食
對於反應性關節炎病人可以給予高熱量、高蛋白、高維他命、易於消化的飲食,經過合理的營養搭配和烹飪,使營養素和膳食熱量供給充足,進而可以儘量滿足機體的需要,提高自身抗病能力。
忌辛辣食品
辛辣食品多食易生燥熱,使內臟熱毒蘊結,出現皮膚癢痛等症狀,從而使本病症狀加重。
忌海鮮發物
魚、蝦、蟹等腥膻之品會助長濕熱,食後能使皮膚搔癢加重,不利於炎症的消退,故應忌食。
忌甜膩食物
油膩食物如豬油、奶油、牛油等,高糖食物如巧克力、甜點心等,這些食物有助濕增熱的作用,不利於消化,此類飲食易增加病人體重,加重關節負擔,影響治療效果。
宜多食用含維他命C豐富的食物
如橙子、草莓、柚子等,有一定的提高免疫力和抗敏作用。
照護
反應性關節炎病人的護理應以促進病人關節功能恢復為主,日常生活中注意日常服藥和在理療師指導下的關節功能鍛煉,定期複查超音波檢查有無關節破壞、關節腔積水,同時也要注意對病人的心理疏導。
- 了解各類藥物的作用、劑量、用法、不良反應和注意事項,遵醫囑正確服用。
- 急性發作期注意臥床休息,減少關節活動,可貼敷膏藥,緩解疼痛,抵禦風寒侵襲。
- 治療期間期應在理療師指導下適度活動,以恢復關節功能,家屬可幫助病人進行功能恢復性鍛煉,避免關節周圍組織沾黏引起關節活動障礙。
- 病人療養過程中應注意保暖防風,對關節疼痛明顯的部位採取一定的包裹,使其能防寒、防潮,避免風、寒、濕邪過分侵襲。
關注關節腫痛、發熱等症狀,定期複查超音波檢查有無關節破壞、關節腔積水,如有不適,及時就診。
在生活中,病人家屬應多關心病人的感受,了解其內心想法,及時進行心理疏導,鼓勵病人說出其不適感以對症治療。病人也可以主動跟醫生或家屬溝通,緩解焦慮、緊張等情緒。
預防
反應性關節炎目前病因尚未明確,可能與感染、遺傳、免疫有關。因此,預防的關鍵在於初期篩檢有無家族遺傳基因檢測,避免感染和提高免疫力。
對於免疫力低下的人群或者有家族發病史的人群應做遺傳基因檢測。
- 平時注意飲食、性生活衛生,避免泌尿生殖系統、呼吸道以及胃腸道感染。
- 養成運動的習慣,每日規律、適度的運動有助於提高機體免疫力。
- 保持輕鬆、愉悅的心情,避免每日高度緊張、焦慮不適,易誘發疾病。
- 改善居住環境,避免潮濕、陰暗的居住環境。
