肝破裂
概述
肝破裂是由暴力撞擊、高空墜落或利器穿通腹腔引起肝實質撕裂或挫傷,是腹部創傷中的常見病,可分為肝包膜下血腫和肝撕裂傷。肝損傷後常有嚴重的出血性休克,並因膽汁漏入腹腔,引起膽汁性腹膜炎和繼發感染。
- 就診科別:
- 肝膽外科、急診科
- 英文名稱:
- hepatic rupture
- 是否常見:
- 是
- 是否遺傳:
- 否
- 併發疾病:
- 失血性休克、腹膜炎、肝衰竭
- 治療周期:
- 長期持續性治療
- 臨床症狀:
- 腹痛、腹肌緊張、右肩痛
- 好發人群:
- 喝酒無度的人、從事體力勞動的人、有肝臟疾病的人
- 常用藥物:
- 安絡血、血凝酶、 Tranexamic Acid
- 常用檢查:
- 體格檢查、實驗室檢查、影像學檢查 、肝放射性核素掃描
根據損傷原因分類
閉合性肝破裂
主要由鈍性損傷引起,首先考慮病人的整體情況,是否伴隨有其他損傷。
開放性肝破裂
刺傷、火器傷等,刺傷較輕,死亡率較低。
根據損傷程度分類
Ⅰ級
- 肝內血腫,位於肝包膜下,不擴展,面積<肝區10%。
- 肝撕裂傷,肝包膜撕裂,無進行性出血,肝實質損傷深度<1 公分。
Ⅱ級
- 肝內血腫,位於肝包膜下,不擴展,面積在包膜下10%~50%,或肝實質損傷深度直徑<2 公分。
- 肝撕裂傷,肝包膜撕裂有活動性出血,肝實質損傷深度1~3 公分,長度<10 公分。
Ⅲ級
- 肝內血腫,位於肝包膜下,面積>肝區50%,擴展破裂,肝包膜下血腫或活動性出血,或肝實質損傷深度直徑>2 公分或擴展。
- 肝撕裂傷,肝實質損傷深度>3 公分。
Ⅳ級
- 肝內血腫,肝實質內血腫破裂及活動性出血。
- 肝撕裂傷,肝實質破裂侵及肝葉25%~50%。
Ⅴ級
- 肝撕裂傷,肝實質破裂侵及肝葉>50%。
- 血管傷,合併肝靜脈傷,並累及肝後下腔靜脈或肝靜脈。
Ⅵ級
- 血管傷,肝撕脫傷。
病因
肝破裂多因肝臟本身病變受到外力作用或者外傷引起,好發於喝酒無度的人、本身有肝臟疾病的人以及從事體力勞動的工人。
自發性肝破裂
一般有原發基礎病,包括內科系統的各種肝臟的炎症性的疾病,比如藥物性肝炎、病毒性肝炎、酒精性肝炎、非酒精性脂肪肝、自身免疫性肝病、中毒性肝病或者肝臟里有寄生蟲病、膿腫等,有不經意情況刺激,可能引起破裂,出現肝內出血,或者膽汁流到腹腔里,導致劇烈腹痛,自發性肝臟破裂。
外傷
一般是指肝臟的外傷所造成的肝破裂,比如車禍傷,擠壓傷,銳器傷等。
喝酒
經常喝酒損傷肝臟,使本身的肝臟疾病更加惡化。
肝破裂無論在平時和戰時均十分常見,右肝破裂較左肝為多見,約占腹部損傷15%~20%。單純性肝破裂死亡率約占9%,合併多個臟器損傷和複雜性肝破裂的死亡率高達50%。肝破裂在所有腹部外傷中約占15%~20%,交通事故是最常見的原因之一。
喝酒無度的人
經常喝酒損傷肝臟,從而引發肝臟併發,慢慢造成肝破裂。
從事體力勞動的工人
比如搬運工、打雜工等,受到外力衝擊易造成肝臟損傷。
有肝臟疾病的人
肝臟本身有病變的病人,容易受到外力或者刺激,引發自發性肝破裂。
症狀
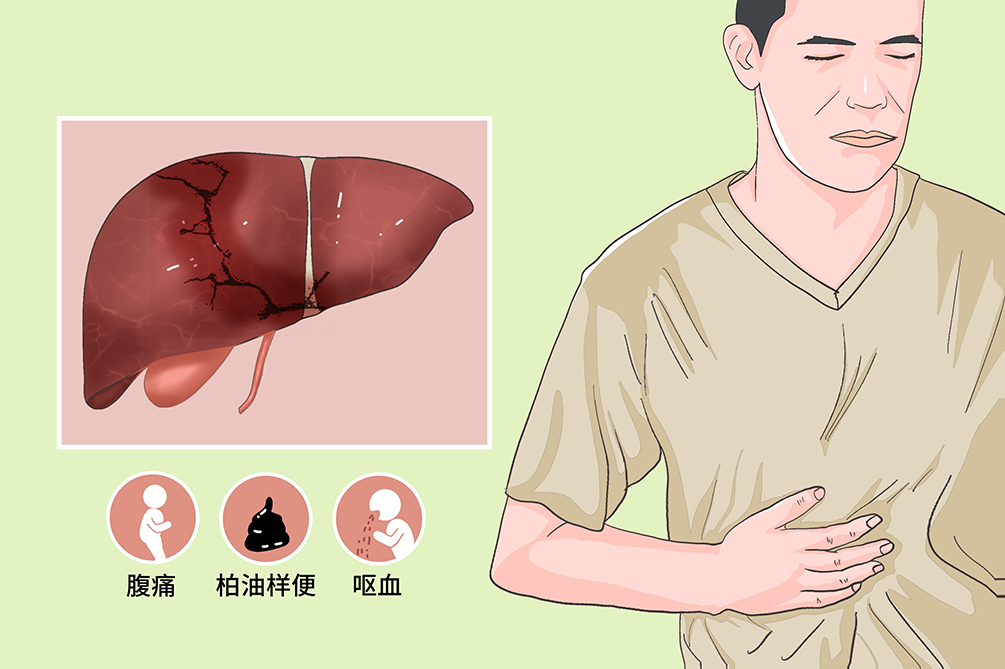
肝破裂病人的臨床表現為腹痛、腹肌緊張和出血,損傷後常有嚴重的出血性休克,並因膽汁漏入腹腔,引起膽汁性腹膜炎和繼發感染。
腹痛
被膜下肝破裂僅有右上腹痛,可向右肩背部放射。
腹膜緊張
完全性肝破裂可出現腹痛、腹肌緊張、壓痛及反跳痛。
出血
一旦肝破裂可能最主要的問題就是出血,如果出血量少,對人體影響不大,但出血達到一定量的時候,血壓會下降,如果繼續出血可能導致病人生命體徵不穩定。
肝破裂病人血液如進入消化道,可出現嘔血或柏油便等症狀。
失血性休克
是肝破裂病人的主要症狀之一,表現為面色蒼白、口渴、煩躁、脈搏增快、血壓驟降等。休克是肝破裂病人院前、急診室、手術室死亡的主要原因。
腹膜炎
絕大多數肝破裂病人有腹痛、腹脹、腹部壓痛、反跳痛、肌緊張、腸鳴音消失、 噁心、嘔吐等腹膜炎症狀體徵。創傷肝周圍積血及膽汁刺激膈肌,可呈現右上腹、右下腹痛及右肩痛。肝破裂腹腔大量積血可引起嚴重腹脹、移動性濁音和直腸刺激症狀。肝包膜下血腫可能無明顯腹膜炎症狀體徵,僅有肝濁音界增大。
肝衰竭
少部分病人會出現肝破裂的範圍較大,超出了肝臟所能代償的能力,病人多因肝衰竭導致死亡。
膽瘺
常常由於肝破裂較為嚴重,傷及膽囊,導致膽汁外漏,如不及時進行修補和治療,則容易引發膽漏。
看醫
普通人群當出現腹痛、腹肌緊張、出血等肝破裂症狀時,應及時到醫院就診,如實向醫生交待病史,從而快速明確病因,對症治療,當出現撞擊傷時,即使當時沒有症狀,也要去醫院檢查一下,排除一下出血。
- 普通人群出現腹痛時需要在醫生的指導下進一步檢查。
- 普通人群出現腹膜緊張、腹痛放射到右肩痛以及反跳痛時應及時就醫。
- 普通人群出現失血性休克時應立即就醫。
- 大多數病人優先考慮去外科。
- 當病人出現腹膜緊張、腹痛放射到右肩痛的症狀去外科。
- 當病人出現失血性休克的症狀時去急診科。
- 這樣腹痛多長時間了?
- 之前受過什麼外傷嗎?
- 現在還要其他什麼症狀嗎?
- 之前對頭孢藥物過敏嗎?
- 之前有過肝臟的病變嗎?
體格檢查
病人應向大夫交待自己的外傷史以及基礎病史,同時醫生應對病人進行腹部觸診及叩診,來了解肝破裂的損傷程度。
實驗室檢查
腹內有實質性臟器破裂而出血時,紅血球、血紅素、血球比容等數值明顯下降,白血球計數可略有增高。空腔臟器破裂時,白血球計數明顯上升。
影像學檢查
腹部 B 超檢查
超音波診斷肝破裂正確率 99.4%。不僅能正確診斷出腹腔和腹膜後積血, 而且能正確顯示肝破裂部位、形態,簡便易行,經濟可靠。對發現肝包膜下血腫,更有幫助。
腹部CT檢查
應對血流動力學穩定的病人施行檢查,對診斷肝破裂有較高的特異性和敏感性。亦可為肝破裂非手術治療判斷提供依據。
診斷性腹腔穿刺和灌洗
診斷性腹腔穿刺診斷正確率 80%~90%。對多數肝破裂,腹腔穿刺可抽吸出不凝血。對損傷較輕,腹腔出血量較少且血流動力學穩定者,腹腔灌洗可協助診斷。但是,肝內、肝包膜下血腫則為陰性。
選擇性肝動脈造影
對一些診斷確實困難的閉合性損傷,如懷疑肝內血腫,傷情不很緊急者可選用此法。可見肝內動脈分支動脈瘤形成或顯影劑外溢等有診斷意義的徵象。但這是一種侵入性檢查,操作較複雜,只能在一定條件下施行,不能作為常規檢查。
肝破裂的診斷主要病史、病症體徵以及輔助檢查來診斷。
病史
根據右下胸及有上腹部外傷史。
病症體徵
右上腹痛或壓痛,右下胸的擠壓痛。右肩部放射痛,失血性休克、反跳痛。
輔助檢查
診斷性腹腔穿刺和灌洗、腹部超音波以及腹部CT檢查。
肝血管瘤
從病史上鑑別,沒有B型肝炎病史、肝硬化、典型外傷史的病人,檢查甲型胎兒蛋白腫瘤標誌物是否完全正常,肝血管瘤破裂一般裂口都很大,甚至超過10公分。
肝膿瘍
好發於有糖尿病、有膽道疾患的病人。肝膿瘍前期有發燒史,在診斷穿刺的時候,可能抽出來是膿液而不是血。肝膿瘍破裂之後大量的膿液和膽汁滲到腹腔裡面,引起膽汁性的腹膜炎或中毒性休克。
肝包膜下血腫
一般存在病史,一開始症狀較輕微,隨著血腫的逐漸增大導致破裂出血。在臨床上常用肝臟穿刺切片檢查鑑別診斷。
治療
肝破裂病人治療根據病人病情採用不同的治療方法,肝臟破裂後生命體徵平穩的病人,採取藥物治療。肝破裂後病情嚴重者應首先採用手術治療,更危重導致大出血的病人,短時間內甚至會引起失血性休克,危及生命,肝破裂病人需要長期持續性治療。
抗休克
血壓不穩,心率快,應迅速輸入平衡液及全血,並使用止血藥物,如安絡血、血凝酶和 Tranexamic Acid 。既為手術做準備,也是一種治療方案。非手術治療應有選擇地應用於閉合性肝外傷。選擇標準:
- 少量輸液能維持病人血液動力學穩定;
- 無腹膜刺激征;
- 病人神志清楚,在觀察中反覆多次檢查都能合作;
- CT掃描對損傷程度進行描述和分級;
- CT掃描沒有發現合併腹內其他臟器傷;
- 不需要大量輸血;
- 觀察中CT掃描證實創傷已經穩定或在好轉。
營養液治療
當病人出血量較大時,體內的營養物質會大量丟失,因此可以在止血的同時,給病人輸入營養液治療,維持體內營養。
常溫下阻斷入肝血流
暫時控制出血,儘快查明傷情,一旦決定手術應迅速剖開腹腔,爭取控制出血的時間,手術切口應足夠大,以便充分顯露肝臟,進入腹腔後,往往由於出血洶湧,影響探查傷情。在肝外傷的手術處理中,常溫下阻斷入肝血流是最簡便、最有效的暫時控制出血的方法,臨床上已廣泛應用。在正常人常溫下阻斷人肝血流的安全時限可達30分鐘左右;肝有病理改變(如肝硬變)時,阻斷入肝血流的時限最好不要超過15分鐘。
單純縫合修補
肝單純的裂傷,裂口深度小於2公分,可不必清創,予以單純縫合修補即可。對於嚴重的肝外傷,徹底清創和止血是手術的關鍵步驟之一。因為肝傷口處很可能有失活的肝組織,創口內可能有肝組織碎塊或異物,傷口深處很可能有恬動性出血等,若不予以徹底清創,清除失活的肝組織及異物。如肝損傷嚴重,應作清創性肝切除,儘可能多地保留正常肝組織死亡率和術後併發症的發病率。
紗布塊填塞法
此法仍有一定的應用價值,近年來的經驗表明,在有些情況下如由於醫院的條件或技術能力等原因,不能對嚴重的肝外傷進行徹底止血手術者,為了儘快地控制肝創口出血,挽救病人的生命,此時應採用紗布填塞,可為轉送上級醫院爭取再次手術贏得時間。又如,由於大量的失血及大量輸入庫存血,出現凝血機制失調,肝創面大量滲血而難以控制,此時應立即用紗布填塞壓迫止血,終止手術。過去認為為了防止繼發感染,用於填塞止血的紗布應於術後3~5天內逐漸拔除。現在看來這一期限太短是拔除紗布後發生再出血的重要原因。作為填塞止血的紗布可在術後7~15天內逐漸取出。填塞紗布時可在其周圍放置2~3根引流管,以便及時將肝創面周圍的滲出物排出,是防止局部繼發感染的有效措施。
腹腔鏡技術
這項微創技術近年逐漸被廣泛認可,其對病人打擊小、恢復快、痛苦少等優點。
肝移植
是肝破裂病人的最後選擇。
肝動脈栓塞:如病人沒有進行性加重的腹痛,血液動力學穩定,做選擇性動脈造影后,再栓塞出血部位的肝動脈分支。
預後
肝破裂預後跟病人病情程度有很大關係,一般非手術病人病情較輕,預後良好,而手術病人病情較重,預後較差,治癒後可能會出現出凝血功能障礙、營養不良、消化不良、乏力、納差、繼發性的肝膿瘍等後遺症,肝破裂的病人術後的複查情況,需要結合病人的實際病情。
若肝破裂病人手術治療及時,手術方案得當,醫生技術全面,一般都能治癒。
肝破裂的生存期與病情的嚴重程度有著密切的關係,目前臨床上絕大部分的肝破裂,通過初期積極有效的治療,病情都能改善或治癒,且由於肝臟的修復和再生能力較強,因此大部分肝破裂的病人,不會影響壽命。只有少部分肝破裂情況較嚴重的病人,由於肝臟大出血,造成嚴重的休克,使治療難度極高或當場死亡。也有少部分病人會出現肝破裂的範圍較大,超出了肝臟所能代償的能力,病人多因肝衰竭導致死亡。
- 如果肝破裂的程度較重,即使經過正規有效的治療,也可能留下後遺症,比如肝的破裂程度較重,術後恢復比較困難,造成了肝臟功能的下降,導致人體解毒、凝血、合成白蛋白和膽汁以及對食物的消化和吸收出現障礙,病人會表現出凝血功能障礙、營養不良、消化不良、乏力、納差等症狀。
- 部分病人手術後可能出現繼發性出血或膽漏的情況,如果術中血腫沒有清除乾淨,也有可能出現繼發性肝膿瘍。如果出血量較大,需要進行補液和輸血,輸血有一定的機率獲得傳染性疾病。
肝破裂的病人術後的複查情況,需要結合病人的實際病情。
- 對於外傷造成的肝破裂,術後通常不存在復發的問題,一般手術後一個月、半年、一年各複查一次,檢查項目包括抽血、腹部超音波、必要時做腹部CT。
- 對於肝癌引起的肝破裂,在手術切除病灶後,相當一部分病人可能在一段時間內出現腫瘤復發或轉移,這是肝癌難以治癒的重要原因之一,為了提高肝癌的治療效果,要主動進行定期複查和後續輔助治療,具體時間需要詢問自己的主治醫生。
飲食
肝破裂病人在恢復期應進食高熱量 、高蛋白、富含維他命、易消化的食物,避免刺激性、油膩性的食物,建議定時定量進食,少食多餐,避免暴飲暴食。
- 宜進食高熱量的食物,比如奶油、瓜子仁等。
- 宜進食高蛋白的食物,比如雞蛋、牛奶等。
- 宜進食富含維他命的食物,比如蘋果、芹菜等。
- 宜吃易消化的食物,比如稀粥、豆腐等。
- 忌食油膩食物,比如炸串、肥肉等。
- 忌食辛辣刺激性食物,比如辣椒、芥末、韭菜等。
照護
肝破裂病人恢復期日常應養成良好的生活習慣的作息習慣,保持良好的心態積極應對治療,遵循醫囑,合理用藥,一旦病情加重要及時就醫。
- 臥床休息,控制飲食,嚴密觀察生命體徵。
- 養成良好的生活習慣,戒菸、戒菸。
- 保持適當運動,避免激烈運動。
- 保持良好的心態,積極應對治療,避免過度情緒激動。
- 養成良好的作息習慣,早睡早起,避免熬夜。
家屬應嚴密觀察病人術後症狀,一旦病情嚴重及時就診。
- 當肝破裂合併顱腦損傷出現昏迷,脊柱損傷合併截癱,精神異常及吸毒病人腹膜炎症狀、 體徵可能被掩蓋,導致漏診、漏治,應提高警惕。
- 延遲性出血是肝破裂非手術治療後最常見的併發症,治療取決於傷員血流動力學的穩定性。
- 常溫下每次阻斷肝血流的時間不宜超過30分鐘,若需控制更長時間,可分次進行。
預防
肝破裂病人預防關鍵是避免外傷,同時應定期體檢,隨時跟進肝臟病變的發展,積極治療原發病,防止併發症的產生。
普通人群應定期體檢篩檢,一旦發現先肝臟病變,應積極治療原發病。
- 日常生活注意避免外傷,防止磕碰。
- 積極治療原發肝臟疾病,如肝血管瘤、肝癌等,防止誘發肝破裂。
- 在高空作業時應做好保護措施,戴安全帽或者頭盔等。
