早產兒視網膜病變
概述
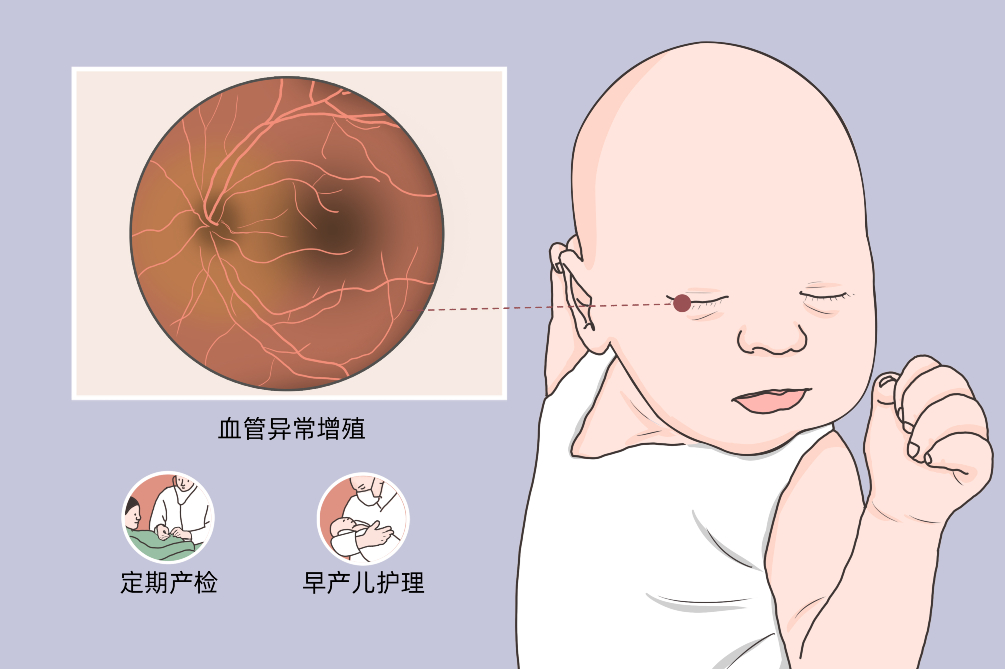
早產兒視網膜病是指多病因(早產、低出生體重、氧療等)引起的視網膜血管發育異常的眼底疾病。主要發生在早產兒及低出生體重兒。該病是世界範圍內新生兒致盲的首要原因,約占兒童致盲原因的6%~18%。儘管絕大部分早產兒視網膜病可自行退化,但仍有部分早產兒可進展為較嚴重的早產兒視網膜病,導致患兒失明。
- 就診科別:
- 兒科、眼科
- 英文名稱:
- Retinopathy of prematurity,ROP
- 疾病別稱:
- Terry症候群、晶狀體後纖維增生症
- 是否常見:
- 是
- 是否遺傳:
- 否
- 併發疾病:
- 斜視、弱視、屈光不正、白內障
- 治療周期:
- 視病情而定
- 臨床症狀:
- 否視網膜血管擴張增生、視網膜剝離
- 好發人群:
- 早產兒
- 常用藥物:
- 貝伐珠單抗、蘭尼單抗、哌格太尼鈉、阿柏西普
- 常用檢查:
- 間接眼底鏡、眼底數位相機
早產兒視網膜疾病的發生部位分為3個區,1區是以視盤為中心,視盤中心到黃斑中心凹距離的2倍為半徑畫圓;2區是以視盤為中心,視盤中心到鼻側鋸齒緣為半徑畫圓;2區以外剩餘的部位為3區。初期病變越靠後,進展的危險性越大。按嚴重程度可分為以下5期:
第一期
約發生在矯正胎齡34週,視網膜後極部血管區和無血管區之間出現一條白色平坦的細分界線。
第二期
平均發生於矯正胎齡35週(32~40周),白色分界線進一步變寬且增高,形成高於視網膜表面的嵴樣隆起。
第三期
平均發生於矯正胎齡36週(32~43週),隆起的嵴上出現新生血管和纖維血管增殖。
第四期
纖維血管增殖引起部分視網膜剝離,第四期又分為Ⅳa和Ⅳb,Ⅳa就是視網膜剝離沒有累及黃斑區域,Ⅳb是說明視網膜剝離已經累及黃斑區域。
Ⅴ期
大約在出生後10周,視網膜全部脫離。病變末期前房變淺或消失,可繼發青光眼、角膜變性、眼球萎縮等。
病因
早產兒視網膜病的病因極為複雜。早產及低出生體重、氧療、基因及種族、出生後疾病的嚴重性,都可能導致早產兒視網膜病變。總的來說,基因因素及環境因素共同導致其發病。
早產及低出生體重
正常視網膜血管約在胚胎36週發育到鼻側邊緣,40周時達到顳側緣,若胎兒過早出生,很可能會出現早產兒視網膜病。
氧療
高濃度氧可使視網膜血管收縮,引起視網膜缺氧,誘導血管生長因子的產生,導致新生血管形成。吸氧時間越長,越易發生早產兒視網膜病變。使用輔助呼吸及機械通氣的早產兒視網膜病變發生率高。
基因及種族
有些早產兒即使不吸氧也發生早產兒視網膜病變,有些即使吸氧時間較長也沒有發生早產兒視網膜病變,提示早產兒視網膜病變發生有個體差異,可能與基因有關。
呼吸暫停、感染、貧血與輸血、代謝性酸中毒、膿毒血症、腦出血等,亦可誘發早產兒視網膜病。
早產兒視網膜病變是常見病。隨著早產兒救治技術的提高,早產兒視網膜病的發病人數也逐漸增加。我國每年早產兒視網膜病變病人約5~10萬人,一般少於33週、體重低於1500g出生的嬰兒極易患此病,體重在750g以下發生率高,達90%以上,1000~1200g,發生率為45%左右。約10%~20%的早產兒會發展為長期視力受損,該病已成為兒童嚴重視力障礙的重要原因之一。
好發於早產兒,尤其是低體重兒。
症狀
早產兒視網膜病主要見於早產兒、低出生體質量兒,是一種以視網膜血管異常增殖為特點的眼底疾病,目前仍是兒童致盲的主要原因之一,常見於出生後3~6周後,按照病情嚴重程度可分為5期,根據不同分期,表現不同。
主要體徵
周邊視網膜無血管區。血管區和無血管區之間有分界線。
其他體徵
視網膜外纖維血管增生、玻璃體積血、視網膜剝離或白瞳症,有時為雙眼發病。在附加病變中可見視網膜後極部和(或)虹膜血管擴張遷曲。即使使用散瞳劑,瞳孔也不易散大。年齡較大的兒童和成人可出現視力下降、弱視、近視、斜視、黃斑牽拉、玻璃體視網膜格子樣變性或視網膜剝離。
看醫
無論早產兒視網膜病變治療與否,後期均可能出現弱視、斜視、屈光不正、白內障以及繼發青光眼、眼球萎縮、角膜變性等,應注意篩檢及眼科隨訪。
- 出生體重≤2000g,胎齡<34週的早產兒,應進行眼底篩檢,明確有無病變。
- 出生體重>2000g且病情危重,曾經接受機械通氣或輔助呼吸,吸氧時間較長的早產兒,應及時進行眼底檢查。
一般就診於新生兒科或眼科。
- 出生體重、胎齡及是否有吸氧史?
- 患兒出生時的分娩方式,有無窒息、缺氧等?
- 患兒母親有無妊娠期併發症?
- 既往有無做過眼底篩檢?
- 有沒有其他的疾病?如代謝性酸中毒、感染等?
間接眼底鏡檢查
一般用屈光度25D或28D透鏡進行眼底檢查。檢查前進行充分擴瞳,用開瞼器將眼瞼分開,用鞏膜壓迫器以觀察極周邊視網膜情況。
數位相機檢查
進行充分擴瞳,麻醉以及開瞼後,擠適量凝膠在數碼攝像機鏡頭上,與眼球充分吻合。對視網膜的正中位、上、下、左、右進行攝像。
都卜勒超音波檢查
將增益調整至最大,應用8點位檢查法對玻璃體進行全面檢查。然後衰減增益至正常範圍,觀察病變形態改變。
根據病史及臨床表現,早產兒和低體質量兒;吸氧史(非必需)。病變初期在視網膜的有血管區和無血管區之間出現分界線,是初期典型早產兒視網膜病臨床特徵。分界處增生性嵴形病變,視網膜血管走行異常,以及不同程度的牽引性視網膜剝離,和末期晶體後纖維增殖改變,應考慮為早產兒視網膜病變。
家族性滲出性玻璃體視網膜病變(FEVR)
該病為最常見的常染色體顯性遺傳,家族成員可無症狀。臨床表現與早產兒視網膜病變相似,無症狀的家族成員可出現視網膜周邊血管異常,通常無早產或吸氧史,以此鑑別。
治療
早產兒視網膜病患兒未經治療,會出現嚴重的視力損害,甚至視力喪失。因此,初期治療是挽救患兒視力、提高生存質量、減輕社會及家庭負擔的重要保障。目前主要採用雷射治療和手術治療,但雷射和手術治療對視網膜產生不同程度的破壞性,具體治療方案需由醫生根據病人病情制定。
視網膜病變過程中,VEGF(血管內皮生長因子)的主要功能是促進新生血管形成。第一階段高氧抑制VEGF增加,影響視網膜正常血管化,第二階段視網膜血管的缺氧又使VEGF上調,導致視網膜新生血管形成。給藥方法一般為玻璃體腔注射,可有效抑制早產兒視網膜病新生血管的生成,並可使已生成的新生血管退化,減輕視網膜血管的擴張。目前,已批准4種抗VEGF抗體藥物可以臨床使用,包括貝伐珠單抗、蘭尼單抗、哌格太尼鈉、阿柏西普。
鞏膜環扎術
可以解除視網膜牽引,促進視網膜復位,阻止病變進展至5期。對於4期以及能看清眼底的5期早產兒視網膜病,可能取得較好的效果。
玻璃體切除術
鞏膜環扎術失敗以及5期患兒。一方面解除視網膜的黏連和牽引,使脫離的視網膜復位。另一方面,減少了生長因子,如抗血管內皮生長因子的生成,避免疾病的進一步發展。末期早產兒視網膜病手術問題仍存在爭議。
光凝治療
急進性後極部早產兒視網膜病、早產兒視網膜病閾值病變、閾值前病變I型最佳治療方式是間接眼底鏡下雷射冷凝。雷射術後可行數位相機照相,以確定有無雷射遺漏並給予相應處理。治療1~2周後複查。
冷凝治療
冷凝治療適應症同光凝治療,主要適用與屈光間質混濁無法進行光凝者。推薦間接眼底鏡下直視冷凝視網膜無血管區,強度以視網膜出現淡白色反應為宜。
預後
早產兒視網膜病變的患兒進行初期隨訪篩檢,通過嚴密觀察及監測,及時發現及積極治療,預後良好。未常規進行初期篩檢的患兒,可出現早產兒視網膜病末期病變,治癒率比較低,視力損害及致盲率較高。
本病初期診斷及治療的患兒能治癒,末期病變易出現視力損害及視力喪失。
本病一般不影響患兒的自然壽命。
患兒需根據檢查結果定期隨訪至矯正胎齡足月,視網膜完全血管化。
飲食
早產兒視網膜病變多見於早產兒,患兒需進行母乳餵養,病情較重者需進行營養支持。且飲食調理對該病無明顯改善作用,故無需注重飲食方面的護理。
照護
早產兒視網膜病患兒通常為早產兒,初期護理需維持體溫穩定,保持患兒呼吸通暢,給予心電監護及血氧飽和度監測,規範氧療,注意觀察患兒病情變化;嚴格實行消毒隔離制度,避免發生感染。
- 早產兒應置於溫箱中,並根據胎齡、出生體重、日齡選擇中性環境溫度,維持體溫在正常範圍,減少能量消耗。
- 保持皮膚清潔,勤換尿布,保持臍帶殘端清潔和乾燥,避免出現感染。
預防
針對早產兒視網膜病變的危險因素及病因,採取相應的綜合預防措施,對降低早產兒視網膜病發生率具有重要作用。對出生胎齡≤34週或出生體重<2000g的早產兒,應進行眼底病變篩檢,對預防早產兒視網膜病致盲至關重要。
篩檢人群
對出生胎齡≤34週或出生體質量<2000g的早產兒,應進行眼底病變篩檢,隨診直至周邊視網膜血管化;對於患有嚴重疾病,或有吸氧史的早產兒篩檢範圍可適當擴大。
首次篩檢時間
首次檢查應在生後4~6週或矯正胎齡31~32週開始。但首次眼底檢查時間應按出生胎齡不同而有所區別;如果患兒病情危重且存在長期高體積分數氧吸入,初次檢查時間還可適當提前。
篩檢方法
檢查時要適當散大瞳孔,推薦使用間接檢眼鏡進行檢查,也可用廣角眼底照相機篩檢。檢查可以聯合鞏膜壓迫法進行,至少檢查2次。
- 做好孕期及圍生期保健,定期產檢,避免出現早產。
- 加強早產兒護理,避免出現早產兒併發症,如呼吸暫停、感染等,減少吸氧次數以及輸血次數,降低早產兒視網膜病發生率。
- 對符合眼底篩檢指征的新生兒,應及時進行篩檢。
