原發性血小板增多症
概述
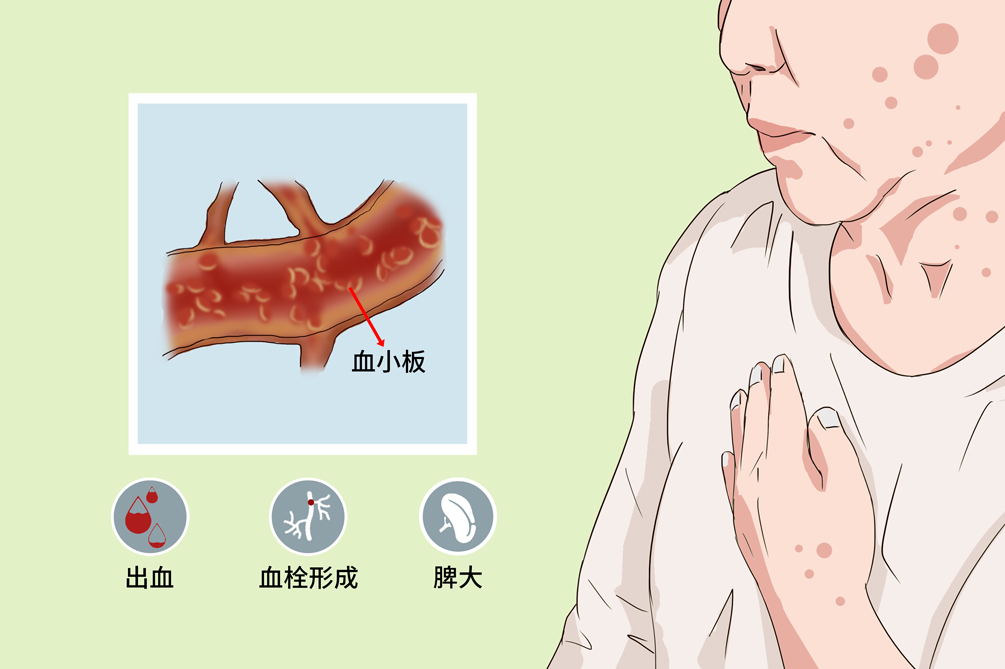
原發性血小板增多症又稱為出血性血小板增多症,是一種以巨核細胞增生為主的造血幹細胞克隆性疾病,主要臨床表現為血小板持續性增多、脾臟大、出血或血栓形成。該病確切的發病原因不清,可能與血小板生成素和血小板生成素受體的改變、基因異常激活有關。病情進展緩慢,多年保持良性過程,約10%的病人有可能轉化為其他類型的骨髓增殖性腫瘤。周血血小板計數明顯增高而功能異常,骨髓中巨核細胞增殖旺盛,50%~70%病人有JAK2V617F基因突變。
- 就診科別:
- 血液科
- 英文名稱:
- primary throm-bocytosis
- 疾病別稱:
- 出血性血小板增多症、特發性血小板增多症
- 是否常見:
- 否
- 是否遺傳:
- 否
- 併發疾病:
- 腦血管血栓、肢體靜脈栓塞、脾梗塞、脾臟萎縮
- 治療周期:
- 長期持續性治療
- 臨床症狀:
- 出血、血栓形成、脾臟大
- 好發人群:
- 多見於50歲以上的中老人
- 常用藥物:
- 羥基脲、阿那格雷、α-干擾素、阿斯匹靈
- 常用檢查:
- 血液常規、骨髓形態學檢查及細胞遺傳學、分子生物學檢查、全腹超音波
病因
原發性血小板增多症確切的發病原因還不清楚,發病機制可能與血小板生成素和血小板生成素受體的改變、基因的異常激活有關,50%的病人有JAK2V617F基因突變。
骨髓造血幹細胞克隆性增殖
基因突變導致巨核細胞增殖。
血漿血小板生成素水平及其受體的改變
正常情況下血漿中的血漿血小板生成素水平。與循環池中血小板數量及骨髓中巨核細胞數量成反比。然而研究發現,在原發性血小板增多症病人中,不管血小板的數量及骨髓巨核細胞數量如何,血漿血小板生成素水平通常是正常或升高。
巨核祖細胞對血漿血小板生成素敏感性的改變
無人重組巨核細胞生長因子刺激的CD+34細胞可以自發分化,進而導致原發性血小板增多症發生。
病毒感染
各種病毒感染使白血球計數較高,骨髓增生更活躍。
化學物質的接觸
化學物質的接觸使體內產生有毒物質,可促使多能幹細胞克隆性增殖。
原發性血小板增多症發病率為(1~2.5)/100000人,多見於50歲以上的中老人,偶爾有兒童病例,發病沒有顯著的性別差異。
原發性血小板增多症多見於50歲以上的中老人。
症狀
原發性血小板增多症病程緩慢,許多病人長期無症狀。本病的主要臨床表現為出血和血栓形成,與其他骨髓增殖性疾病不同,發熱、多汗、體重減輕等非常少見。
出血
自發性出血以鼻、口腔和胃腸道黏膜多見,泌尿道、呼吸道等部位也可有出血。腦出血偶有發生,可引起死亡。
血栓形成
在老年病人中易見到,年輕病人中較少見。動脈和靜脈均可發生,但動脈血栓形成更多見。腦血管、脾血管、腸繫膜血管和指、趾血管為好發部位。手指或腳趾血管阻塞可出現局部疼痛、灼燒感、紅腫和發熱,可發展成青紫或壞死。腦血管血栓形成常引起神經系統症狀,暫時性腦缺血、視覺障礙、感覺障礙、頭痛、頭暈、失眠等常見,腦血管意外也有發生,肺血栓和心肌梗塞均有發生。
脾臟大
體格檢查約40%病人僅發現脾臟大,一般為輕度或中等度腫大,可發生脾萎縮和脾梗塞,淋巴結腫大罕見。
腦血管血栓
原發性血小板增多症病人血小板增多、凝血能力過強,可並發動脈或靜脈栓塞形成,常引起神經系統症狀。
肢體靜脈栓塞
原發性血小板增多症可累及肢體靜脈導致靜脈栓塞。
脾梗塞、脾臟萎縮
原發性血小板增多症併發靜脈栓塞形成,導致脾內靜脈栓塞,進而導致脾梗塞,甚至導致脾臟萎縮。
看醫
若病人懷疑有原發性血小板增多症,應及早就醫。早監測、早診斷、早治療對於控制病情、改善症狀、控制併發症極其重要。尤其對於高危人群,要定期進行血液常規、血生化等檢查。
- 出現出血症狀,如鼻、口腔和胃腸道黏膜出血時,應及時就醫。
- 出現血栓症狀,如手指或腳趾血管阻塞,出現局部疼痛、灼燒感、紅腫和發熱,暫時性腦缺血、視覺障礙、感覺障礙、頭痛、頭暈、失眠時,應及時就醫。
- 出現乏力、低熱、盜汗、體重下降時,應及時就醫。
- 體檢時發現血小板明顯升高時(大於600×10^9/L)應及時就醫。
- 建議病人到血液內科就診。
- 若病人出現其他嚴重不適反應或併發症,如腦血管疾病、脾梗塞等,可到相應科別就診,如神經內科、消化內科等。
- 目前都有什麼症狀?
- 是否有以下症狀?(如乏力、低熱、盜汗、左上腹飽脹、體重下降等症狀)
- 既往有無其他的病史?(如感染性疾病史、服藥史、外傷史、手術史)
- 之前服用過什麼治療藥物?
血液常規
血小板計數超過600×10^9/L,多數病人超過1000×10^9/L,曾有病例超過14000×10^9/L。
骨髓形態學檢查及細胞遺傳學檢查
骨髓增生活躍或明顯活躍、巨核細胞系明顯增多、原始和幼稚巨核細胞均增加,以後者為著。巨核細胞可成叢出現,血小板常大量聚集成堆。大多數病人無細胞遺傳學的異常,有些病例出現異常染色體。
分子生物學檢查
BCR-ABL融合基因陰性,50%病人可以JAK2V617F突變或CALR或MPL基因突變(骨髓或外周血標本均可)
全腹超音波
查看是否有脾臟腫大現象。
細胞遺傳學檢查
有助於排除其他的慢性髓系疾病,如Ph染色體陽性有助於診斷CML等。
符合4項主要標準或前3項主要標準和次要標準即可診斷該病:
主要標準
- 血小板計數持續≥450×10^9/L。
- 骨髓切片檢查示巨核細胞高度增生,胞體大、核過分葉的成熟巨核細胞數量增多,粒系、紅系無顯著增生或左移,且網狀纖維輕度(1級)增多。
- 不能滿足MDS、BCR-ABL+CML、PV、原發性骨髓纖維化(PMF)及其他髓系腫瘤的診斷標準。
- 有JAK2、CALR 或MPL基因突變。
次要標準
有克隆性標誌或無反應性血小板增多的證據。
繼發性血小板增多症
見於感染、藥物、妊娠、惡性腫瘤、應激狀態等有相應原發病的臨床表現。伴有血小板增高,但很少大於600×10^9/L,更少見大於1000×10^9/L,且為一過性增高,原發病控制後血象恢復正常,JAK2V617F等基因突變均為陰性。
慢性骨髓性白血病
常表現為白血球增高、核左移和脾臟大,部分病例血小板數可顯著增高大於1000×10^9/L,可通過血象、骨髓象加以鑑別,並且具有特徵性的細胞遺傳學和分子學標誌,即Ph染色體和BCR-ABL融合基因陽性。
骨髓增殖性腫瘤、骨髓分化不良症候群
骨髓增殖性腫瘤除原發性血小板增多症外,主要還包括真性紅血球症和骨髓纖維化。真性紅血球症以紅血球增多為突出表現;骨髓纖維化病人的外周血有幼紅、幼粒細胞,紅血球大小不等及見到淚滴樣紅血球,骨髓大多干抽,骨髓切片檢查有纖維化的表現。骨髓分化不良症候群經常伴發貧血,骨髓象雖然顯示巨核細胞在數量上是增多的,但通常有體積偏小、分葉少等病態造血現象,部分病人有5q-等細胞遺傳學特徵。
治療
急性血小板增多症的治療目標是防止和延緩病情的發生和發展、緩解臨床症狀、提高生活質量、改善長期預後、降低住院率和病死率,採取綜合治療措施,減少併發症的出現,減少負面效應。
休息
控制體力活動,避免精神刺激。
生活方式改變
戒菸、戒酒、控制熱量攝入。
適當運動
長期臥床易發生靜脈栓塞形成,同時也使消化功能減低,因此,應鼓勵心臟衰竭病人主動運動。
羥基脲
核苷酸還原酶抑制劑,是唯一一個在隨機研究中被證明能減少血栓形成的細胞抑制劑,其常見併發症包括可逆的骨髓抑制和口腔黏膜潰瘍。
阿那格雷
阿那格雷是一種喹唑啉衍生物,通過抑制巨核細胞分化減少血小板計數。
干擾素α
干擾素α可有效控制血小板數量,常用於年輕或懷孕的病人。
阿斯匹靈
阿斯匹靈為有效的輔助治療藥物,對指、趾缺血和腦血管缺血症狀特別有效。
造血幹細胞移植
造血幹細胞移植是病人先接受超大劑量放療或者化療,通常是致死劑量的放化療,有時聯合其他的免疫抑制藥物以清除體內的腫瘤細胞、異常克隆細胞細胞,然後再回輸采自自身或其他人的造血幹細胞,重建正常造血和免疫功能的一種治療手段。造血幹細胞移植為血液病痊癒,提供了治療的可能。
血小板單采術
可迅速減少血小板量,常用於妊娠手術前準備以及骨髓抑制藥不能奏效時。
預後
原發性血小板增多症要給予積極的治療,積極治療原發病,避免併發症發生,協同治療才能使病人有較好的預後。建議初期進行治療,以免後期疾病發展不好控制,平時注意臥床休息,以促進身體的恢復。
原發性血小板增多症為難治性疾病,目前治癒困難。
原發性血小板增多症病人如果治療得當、檢查及時、併發症得到控制,通常生存時間可以達到20年。
病情穩定後建議两週到醫院複查,平時每一個月一次,檢測血液常規(血小板計數、血紅素或紅血球容量等)、凝血功能、肝腎功能。
飲食
原發性血小板增多症病人需少食多餐,推薦食用低熱量、低鹽、易於消化的食物;適當控制總熱量,注意蛋白質的補充;應供給充足的維他命和適量的無機鹽。
- 日常飲食清淡,飲食規律,主副食應以高蛋白、高維他命為主,如小麥、玉米、小米、糯米、豆類、瘦肉、蛋類等。
- 飲食宜軟而細,避免堅硬、生冷食物等,以防止損傷黏膜。
- 忌食酒、辛辣、油膩及不易消化的食物。
- 戒菸,並注意攝鹽量要嚴格把控。
照護
原發性血小板增多症病人的護理以促進症狀緩解為目的,定期檢查血液常規,尤其血小板計數,並且嚴密觀察病人的生命體徵,避免發生出血、血栓、感染等併發症,在併發症發生時能被及時發現和處理。
- 按時服藥、定期進行血液指標檢查。
- 注意適量運動,重度貧血病人應避免激烈運動,避免發生暈倒。
注意觀察病人的出血情況,如牙齦流血、皮膚黏膜瘀斑等,觀察是否出現乏力、體重下降、血壓下降、肢體麻木、偏癱等症狀;按時監測生命體徵,如心率、呼吸、血壓等。
心理疏導
避免病人情緒激動引發病情加重。
病人應準確執行醫囑按時服藥,需長期治療。副作用明顯時,應及時告知醫生。
預防
目前原發性血小板增多症沒有特異而有效的預防方法,但是注意日常保健,50歲以上人群注意定期體檢,做到早發現、早治療,可有效預防疾病的加重。
50歲以上的中老人,建議定期體檢,監測血液常規、凝血功能,必要時檢測有無JAK2V617F基因突變。
- 定期進行健康查體。
- 儘量避免感冒。
- 需要用藥的時候,儘量在醫生指導下用藥。
- 注意自我保護,防止外傷出血。
- 儘量避免接觸放射線,或者一些化學的有害物質,比如染髮劑等。
