多系統萎縮
概述
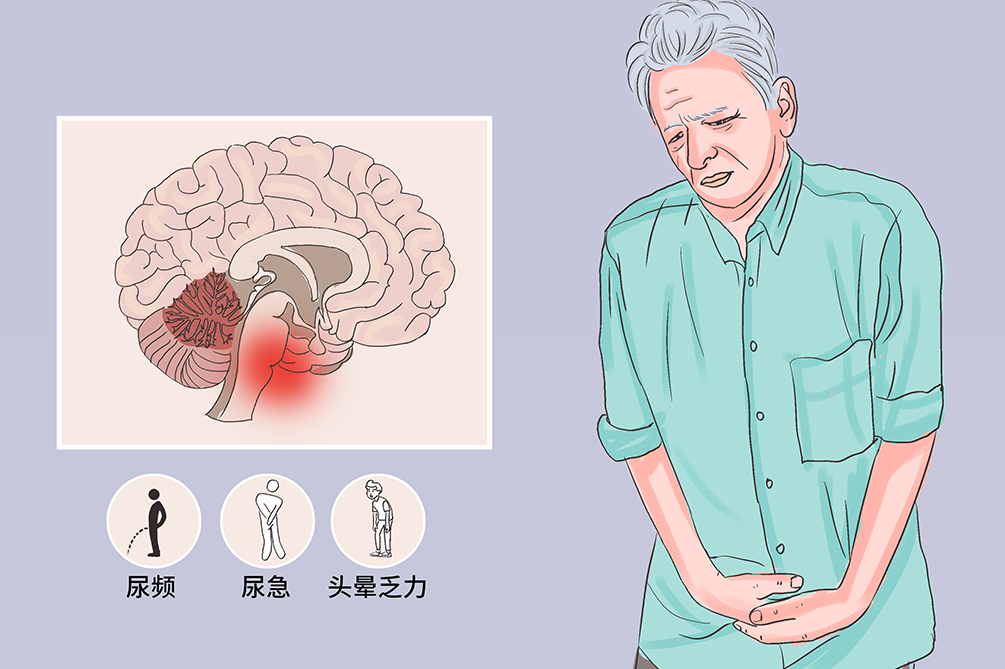
多系統萎縮是一種病因不明、中老年起病的神經系統罕見疾病。該病累及錐體外、錐體系、小腦和自主神經系統,以進展性自主神經功能障礙如頻尿、急尿、尿失禁,伴帕金森氏症狀如運動遲緩、小腦性小腦萎縮症症狀如步態不穩為主要臨床特徵。該病目前無特效療法,預後較差,平均生存時間為6年。
- 就診科別:
- 神經內科
- 英文名稱:
- multiple system atrophy,MSA
- 是否常見:
- 否
- 是否遺傳:
- 有遺傳傾向
- 併發疾病:
- 尿路感染、痴呆、頭顱或全身外傷、深靜脈栓塞
- 治療周期:
- 長期持續性治療
- 臨床症狀:
- 頻尿、急尿、頭暈乏力、運動遲緩、強直顫抖
- 好發人群:
- 中老人、帕金森氏症病人、阿茲海默症病人
- 常用藥物:
- Levodopa 、鹽酸米多君、屈昔多巴
- 常用檢查:
- 臥立位血壓檢測、神經電生理檢查、磁振造影、UMSARS量表評估
按照臨床症狀,可分為三個亞型:
MSA-P型
以往稱紋狀體-黑質變性,以帕金森氏症樣症狀為主要表現。
MSA-C型
以往稱橄欖體-腦橋-小腦萎縮,以小腦症狀為主要表現。
MSA-A型
以往稱Shy-Drager症候群,以自主神經功能障礙為主。
病因
多系統萎縮的病因尚不清楚,流行病學和臨床特徵顯示可能是環境因素和基因因素的共同作用。
少突膠質細胞胞質內包涵體
少突膠質細胞胞質內包涵體是 MSA的組織學特點,少突膠質細胞在發病機制中起重要作用。應用多聚丙烯醯胺凝膠電泳可將少突膠質細胞胞質內包涵體分離出多種蛋白帶,其中主要含有α-突觸核蛋白、微管蛋白和泛素,這些蛋白質均為細胞骨架蛋白。MSA是α-突觸核蛋白基因突變導致α-突觸核蛋白編碼和結構發生神經生物化學異常的突觸核蛋白病。
神經元凋亡
有人認為其發病機制與神經元凋亡有關。神經系統存在兩種類型的神經元死亡,即壞死和凋亡。發生凋亡時細胞膜保持著完整性,僅表現為細胞體積變小,細胞器結構和形態均存在,溶酶體成分保存,核染色質濃縮,內源性DNA內切酶激活,使DNA降解產生DNA片段和凋亡小體。
MSA在亞洲人、高加索人及非洲人中均有發病,目前相關的流行病學資料仍較少。MSA的患病率為(1.9~4.9)/10萬人,年發病率約0.6/10萬人,該疾病好發於50歲以上人群,其年發病率約3/10萬。也有學者認為MSA的發病率遠高於目前的報導,因為MSA在病程的早中期常誤診為其他疾病。MSA常於34~83歲起病,平均發病年齡為60歲,並無明顯的性別差異,病程2~12年,平均病程6年。
- 50歲以上中老人,可能與神經系統退化性改變有關。
- 帕金森氏症、Lewy體痴呆、阿茲海默症等變性疾病病人可能好發,該人群可能隨著機體功能的下降,所以容易引起神經元凋亡的症狀。
症狀
多系統萎縮累及錐體外、錐體系、小腦和自主神經系統,典型症狀有頻尿、急尿、尿失禁、勃起功能障礙、頭暈乏力、運動遲緩、強直顫抖、步態不穩等。該病起病隱匿,進展較快,預後較差,可能伴有尿路感染、外傷等併發症。
帕金森氏症狀
MSA病人常初期出現肌肉張力增高,運動遲緩,多雙側同時受累,但嚴重程度可不一,常可表現為表情缺乏、面具臉、小字征,齒輪樣肌肉張力增高或者鉛管樣肌肉張力增高等。而顫抖少見,尤其是靜止性顫抖罕見;姿勢步態異常常初期出現,表現為行走時軀幹前沖,上肢擺動減少,容易跌倒。少數病人肌肉張力障礙症狀表現為有吞咽困難、發音不清、鼻音重等。上述症狀常進行性加重,對 Levodopa 替代治療反應常較差,僅20%~30%有效,即使有效,也常演變為 Levodopa 誘導的肌運動障礙。
小腦性小腦萎縮症症狀
常較晚出現,僅5%的病人以小腦性小腦萎縮症症狀起病。常見表現包括進行性加重的步態異常,易向兩側跌倒、精細運動困難、意向性顫抖、構音障礙、小腦性眼球運動受損等。
自主神經功能不全症狀
大多數MSA病人均有不同程度的自主神經功能不全症狀,可為唯一症狀。其典型症狀如下:
泌尿生殖系統功能障礙
MSA病人常初期出現頻尿、急尿、尿不盡、夜尿增多及尿失禁等排尿障礙症狀,在疾病末期常可表現為尿滯留。在男性病人中常有勃起困難,但在中老年男性中該症狀常被忽視。
心血管系統功能障礙
常表現為血管反射功能障礙,以姿勢性低血壓為特徵性表現,臨床表現為與體位變化相關的頭暈,眼花,面色蒼白等不適感,嚴重者可出現反覆的昏厥發作。
其他自主神經功能障礙
MSA病人常有排汗障礙,表現為全身性無汗、少汗或夜間多汗。某些病人表現為呼吸系統症狀,如鼾聲、吸氣性喘鳴、睡眠呼吸中止症等。
睡眠障礙
睡眠障礙在MSA病人中非常常見,常表現為睡眠片段、日間過度嗜睡和快速眼動睡眠行為異常等。目前研究認為RBD是MSA病人最早的症狀,從RBD的出現到運動障礙症狀及自主神經症狀出現,常需至少15年的病程。也有學者提出,RBD是MSA的預警征或紅旗征,初期RBD的識別有助於疾病的初期診斷及預後的改善。
其他自主神經功能不全症狀
包括手足發冷、口乾、瞳孔調節異常和便秘等。
其他臨床表現
可表現為錐體系症狀,如肢體無力、肌肉張力增高腱反射亢進、病理征陽性、假性延髓性麻痹等,累及脊髓時可有四肢肌萎縮、肌束顫抖、下肢感覺減退、反射消失等。少數病人出現憂鬱、焦慮等精神行為異常及以執行力受損為主的認知功能障礙。
其他可能症狀還有初期姿勢異常、肢體痙攣、吞咽困難、打鼾、嘆息樣呼吸、聲帶麻痹等。部分病人還有表情淡漠、情緒低落,甚至憂鬱狀態,認知功能減退。
尿路感染
自主神經障礙導致的頻尿、急尿、尿失禁等泌尿系統症狀可能提高尿路感染可能,其中下尿道感染是此病死亡的主要原因。
頭顱或全身外傷
小腦和錐體束症狀如步態小腦萎縮症、肢體動作不協調等易造成病人跌倒,引發頭顱或全身的外傷。
痴呆
可能與膠質細胞中α突觸核蛋白的聚集有關,α突觸核蛋白是Lewy體的主要成分,Lewy體可見與部分帕金森氏症、Lewy體痴呆等。
深靜脈栓塞
因活動受限長期臥床易導致深靜脈栓塞。
看醫
出現帕金森氏症樣運動障礙和自主神經功能障礙症狀時,應儘早前往神經內科就診,行神經電生理檢查、影像學檢查、量表評估等檢查進行臨床診斷。
- 出現如前所述的帕金森氏症樣運動障礙和自主神經功能障礙症狀時,特別是首發症狀為膀胱功能障礙,男性為勃起功能障礙時,應儘早就醫。
- 已經確診的病人如果出現誤吸嗆咳、睡眠暫停、嚴重感染等危及生命情況,應即時就醫。
- 大部分病人就診神經內科。
- 如出現尿路感染就診泌尿外科,頭部外傷急診就診,深靜脈栓塞就診血管外科等。
- 最近有無記憶力減退或者動作遲緩的情況?
- 運動障礙、肢體不協調是一過性的還是持續性?
- 目前都有什麼症狀?(如不明原因的姿勢性低血壓、運動遲緩、姿勢異常、步態小腦萎縮症、肢體動作不協調等)
- 是否有以下症狀?(如頻尿、急尿、尿失禁等症狀)
- 既往有無其他的病史?
神經電生理檢查
肛門括約肌肌電圖反映Onuf核的變性,陽性率高,有助於該病的初期診斷。
臥立位血壓檢測
測量平臥位及由臥位站起後不同時間的血壓,同時測量心率變化,站立3分鐘內血壓較平臥時下降≥30/15mmHg,且心率無明顯變化者為陽性(姿勢性低血壓)。
膀胱功能評價
有助於初期發現神經源性膀胱功能障礙。
影像學
核磁共振(磁振造影)可檢測出是否出現幕下結構異常,基底節異常。
量表評估
「統一多系統萎縮評估量表」(UMSARS)用於評估MSA嚴重程度和檢測病情變化。
影像學檢查
多系統萎縮有相對特徵的磁振造影表現,包括T1,像可見殼核、小腦、腦幹萎縮,呈稍短T1,信號,T2。像見雙側殼核後外側有裂隙狀的短T2。信號(相對於蒼白球),紅核和黑質間正常的長T2,信號區變窄,經屍檢證實這種裂隙狀的短T2。信號改變與顯著的小膠質細胞、星形膠質細胞增生以及病理性鐵質沉積有關,而且這種改變多不對稱。至少20%的多系統萎縮病人可以有上述磁振造影表現,PET也可發現中樞神經系統紋狀體、黑質、橄欖、腦橋和小腦等多處出現代謝降低區。
Gilman診斷標準:
自主神經功能障礙或排尿功能障礙
姿勢性低血壓和(或)小便失禁(伴男性勃起功能障礙)。
帕金森氏症樣症狀
運動減少,加上強直、姿勢不穩、顫抖(至少1項)。
小腦性小腦萎縮症
小腦萎縮症步態、構音障礙、肢體性小腦萎縮症、或持續側視誘發眼震(至少1項)。
錐體束功能障礙
巴氏征陽性、腱反射亢進。
帕金森氏症
表現為靜止性顫抖、強直、動作減少,可有自主神經功能不全,但不如多系統萎縮嚴重,對多巴胺治療效果好。但在臨床診斷為特發性帕金森氏症的病人中,有將近10%的病人病理學檢查結果證實符合多系統萎縮的診斷標準。
姿勢性低血壓
由於調節和維持正常血壓的神經或心血管系統功能障礙,無法使血壓隨體位發生相應的變化所出現的低血壓狀態。臨床特徵表現為血壓在直立後7min內突然下降,大於15mmHg,不伴帕金森氏症樣症狀和小腦症狀。
老年性姿勢性低血壓
為單純的自主神經系統功能障礙,不伴帕金森氏症樣症狀和小腦症狀,與老人血壓增高以及老人對血漿去甲腎上腺素隨體位改變的反應增強有關,常由低血容量性、藥物性.排尿性等低血壓反應誘發。
阿茲海默病
隱襲起病,持續進行性的智能衰退無緩解,中後期可出現性格改變。病理特徵為老人斑,神經元纖維纏結和神經元丟失,而多系統萎縮病人多不伴有智能衰退。
治療
多系統萎縮病因尚未明確,目前無特效療法,只能對已確診的病人進行對症治療、精心護理,儘量提高病人的生活質量。
Levodopa 胺
針對帕金森氏症樣運動障礙,但反映較差,同時可用單胺氧化酶抑制劑、多巴胺受體激動劑,療效仍有限。
α1受體激動劑
如鹽酸米多君、屈昔多巴,可提高收縮壓,改善頭暈,也可治療尿失禁。
西地那非
勃起功能障礙的男性病人可使用,常見的不良反應為消化不良、腹瀉、口乾等現象。
奧昔布寧、米拉貝隆等
針對排尿功能受損,用於尿失禁、急尿、頻尿等膀胱過度活動的症狀,常見的不良反應為會引起頭痛、乏力或者口乾的現象。
該病無有效手術治療。
穿彈力襪、使用腹帶以減少下肢血液淤積,增加回心血量,緩解姿勢性低血壓。
預後
多系統萎縮不能治癒,預後較差,80%病人在出現運動障礙五年後癱瘓。
多系統萎縮不能治癒。
多系統萎縮病人平均生存時間為9年,僅20%病人存活期可超過12年。發病年齡低、有吞咽困難、糖尿病、帕金森氏症評分高、經常喘鳴病人提示預後差、生存時間短。
飲食
多系統萎縮病人應注意飲食調理,適當進食維他命和蛋白質豐富的食物,以補充機體能量消耗。
- 高鹽高鈉飲食,增加飲水,以保持血容量。
- 少食多餐,避免因飲食過量造成大腦血供不足,多攝入含纖維豐富的食物,避免便秘。
- 宜吃富含維他命、鐵、鈣、鋅豐富的蔬菜,以及蛋白質含量豐富的食物,如番茄、豆漿、菠菜等。
- 忌吃苦寒、辛辣的蔬菜,如苦瓜、辣椒,禁忌油膩的肉食。
- 可適當高鹽飲食、增加飲水量以緩解低血壓。
照護
多系統萎縮病人日常注重安全防護,避免誤吸、摔倒等情況發生,注意清潔衛生,配合物理療法以緩解症狀,注意保持心情舒暢。
清潔衛生
防止長期臥床導致壓瘡、不潔導致尿路感染等。
安全防護
避免誤吸、低血壓等症狀造成窒息、摔倒等。
配合物理療法
使用彈力襪、腹帶等,可抬高臥位時病人頭部。
適當降溫
炎熱天氣減少室外活動,洗澡避免水溫過高。
應用α1受體激動劑(鹽酸米多君)病人應注意其不良反應,包括心率減慢、尿滯留、臥位時血壓升高等。
預防
對於出現早發症狀(泌尿系統症狀、男性勃起功能障礙)的病人,及早就診診斷、對症治療。
多系統萎縮尚無有效預防措施。
