脊索瘤
概述
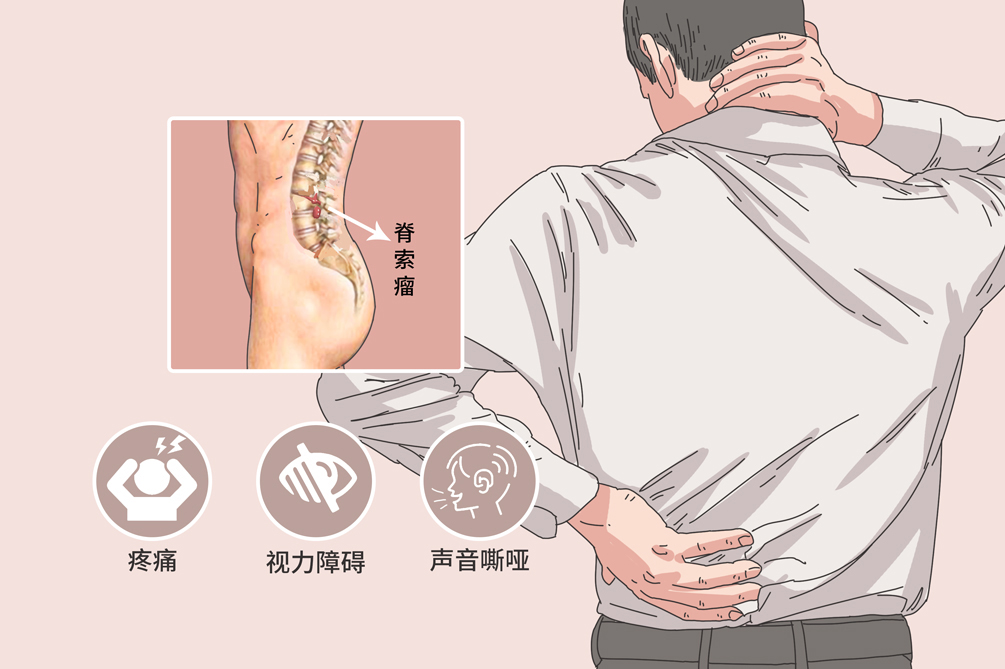
脊索瘤是一種罕見病,是起源於胚胎殘餘的脊索組織,脊索瘤的主要病因是胚胎殘餘的脊索組織發生惡變和基因突變。脊索瘤常見症狀包括顱內腫塊、疼痛、視力障礙、面神經損傷、聲音嘶啞,可導致大小便失禁、腦積水、復視等。脊索瘤主要治療方式包括手術、化療、放療和標靶治療,脊索瘤預後較差。
- 就診科別:
- 神經外科
- 英文名稱:
- chordoma
- 是否常見:
- 否
- 是否遺傳:
- 是
- 併發疾病:
- 大小便失禁、腦積水、復視
- 治療周期:
- 長期持續性治療
- 臨床症狀:
- 疼痛、視力障礙、面神經損傷、聲音嘶啞、骶尾部腫塊
- 好發人群:
- 有家族史者、結節硬化症病人、長期接觸致癌物質者
- 常用藥物:
- 伊馬替尼、貝伐珠單抗
- 常用檢查:
- X線片、磁振造影、CT
普通型脊索瘤
最常見,占總數80%~85%,瘤內無軟骨或其他間充質成分。
軟骨樣脊索瘤
占脊索瘤的5%~15%,其鏡下特點除上述典型所見外,尚含有多少不等的透明軟骨樣區域。
間質型脊索瘤
占脊索瘤的10%,含普通型成分和惡性間充質成分。
病因
脊索瘤的主要病因是胚胎殘餘的脊索組織發生惡變和基因突變,脊索瘤常好發於有家族史者、結節硬化症病人、長期接觸致癌物質者等人群。此外,外傷、吸菸、免疫力下降都有可能誘發脊索瘤。
外傷
外傷可能導致此處正常細胞惡性增殖誘發脊索瘤。
吸菸
吸菸可使脊索瘤發病風險增加,可能與香菸含有多種芳香胺的衍生物致癌物質有關。
免疫力下降
免疫力低下者難以抵禦外來病原體入侵,發生脊索瘤的概率增加。
脊索瘤是一種罕見病,發病率不到十萬分之一,占中樞神經系統腫瘤的0.2%。脊索瘤好發於骶尾部、顱底與斜坡交界部位,15%發生於椎管。脊索瘤多見於30~40歲人群,男性稍多於女性。
有家族史者
TBXT基因突變與脊索瘤的發生有關,基因突變可出現家族遺傳導致脊索瘤。
結節硬化症病人
結節硬化症病人患有脊索瘤的機率明顯升高。
長期接觸致癌物質者
長期接觸致癌物質可能導致基因突變,患脊索瘤者明顯增多。
症狀
脊索瘤的典型症狀包括腫塊、疼痛、視力障礙、面神經損傷、聲音嘶啞等,病人可出現逐漸加重的早、中、末期的症狀。
脊索瘤生長緩慢,一般初期無症狀。
隨著脊索瘤生長,位於骶尾部和脊柱其他部位的脊索瘤可以觸及腫塊,出現腰背部疼痛,伴有向下肢的放射性疼痛,位於顱底部的脊索瘤出現頭部疼痛的症狀。
位於骶尾部和脊柱其他部位的脊索瘤出現壓迫症狀,如排便、排尿功能障礙、聲音嘶啞、吞咽困難等,位於顱底部的脊索瘤由於壓迫神經可以出現視力障礙、臉部肌肉運動。
除以上症狀外,末期脊索瘤遠處轉移可以出現轉移部位處不適症狀。
部分位於顱底部的脊索瘤病人,可以出現鼻出血、鼻腔阻塞導致呼吸困難。
大小便失禁
位於骶尾部的脊索瘤壓迫直腸、膀胱括約肌會出現大小便失禁。
腦積水
多發生於顱底部的脊索瘤,腫瘤壓迫導致腦脊髓液循環受阻出現腦積水。
復視
顱底部的脊索瘤壓迫視神經可能出現復視。
看醫
當出現腫塊、疼痛、視力障礙、面神經損傷、聲音嘶啞等症狀應及時就診神經外科,行體格檢查、影像學檢查、病理學檢查明確診斷,注意和軟骨肉瘤、腦膜瘤、鼻咽癌、聽神經瘤、顱咽管瘤等疾病鑑別。
- 當出現腫塊、疼痛、視力障礙、面神經損傷、聲音嘶啞的情況下,需要在醫生的指導下進一步檢查。
- 脊索瘤病人壓迫症狀逐漸加重應及時就醫。
- 脊索瘤病人突然出現視力障礙的情況應立即就醫。
- 優先考慮去神經外科。
- 脊索瘤病人出現尿滯留症狀去泌尿外科。
- 目前都有什麼症狀?(如腫塊、疼痛、視力障礙、面神經損傷、聲音嘶啞)
- 是否伴有這些症狀?(如大小便失禁、腦積水、復視)
- 以上這些症狀出現多久了?
- 既往有無其他疾病?
- 之前是否做過相應治療?
體格檢查
位於骶尾部脊索瘤視診檢查可見骶尾部飽滿,肛診可觸及圓形光滑的病變。位於脊柱的脊索瘤可以見到腫塊,觸摸疼痛。
影像學檢查
X線片
顯示骶骨局部膨脹,其中有骨質破壞及鈣化斑塊,主要用來觀察腫瘤對骨的浸潤和破壞程度。
磁振造影
顯示腫瘤呈長T1、長T2信號,是最有價值的檢查,可以準確評估腫瘤與周圍組織的關係,明確腫瘤性質。
CT
可以清楚的看到腫瘤與周圍血管、神經的關係,對手術有一定幫助。
病理學檢查
通過病理學檢查可明確脊索瘤具體病理類型。
- 脊索瘤典型症狀,如腫塊、疼痛、視力障礙、面神經損傷、聲音嘶啞。
- 影像學檢查看到脊索瘤表現。
- 病理學明確腫瘤性質。
腦膜瘤
腦膜瘤可引起局部骨質受壓變薄或骨質增生,而少有溶骨性變化。血管造影常見腦膜供血動脈增粗,有明顯的腫瘤染色。而脊索瘤除局部骨質受壓常有溶骨表現,二者一般通過影像學可以鑑別。
聽神經瘤
聽神經瘤在顱骨平片和CT上主要表現為內聽道的擴大和岩骨嵴的吸收,磁振造影常有助於鑑別診斷。
顱咽管瘤
顱咽管瘤多不引起廣泛的顱底骨質的破壞,CT上可見囊壁有弧線狀或蛋殼樣鈣化,通常不引起鄰近骨破壞,且腦神經損害多局限於視神經,而脊索瘤多表現為以展神經障礙為主的多腦神經損害,影像學上多見顱底骨質溶骨性改變和瘤內斑點狀或片狀鈣化。
軟骨肉瘤
大多位於一側岩枕溝,也可位於中線,磁振造影信號同脊索瘤類似不易鑑別,但其鈣化多為線形、球形或弧形。在組織學上脊索瘤與軟骨肉瘤表現類似,脊索瘤的軟骨樣變可能表現出類似軟骨肉瘤中透明軟骨的基質特徵,兩者最終需要依賴影像學特徵、病理學特徵和免疫組化特徵三者結合來鑑別。
鼻咽癌
鼻咽癌可引起鼻咽部症狀,也可侵入顱內,常有頸部淋巴結腫大。脊索瘤病程相對較長,臨床多以頭痛、鼻塞為首發症狀。鼻咽癌病程相對較短,常以涕血、鼻塞、頸部腫塊為首發症狀。兩者磁振造影動態信號曲線的差異在於,脊索瘤的上升期特別長,且出現了相當長時間的平台期,而鼻咽癌無平台期,上升期和消退期之間有明確的分界點。
治療
脊索瘤首選手術治療,化療、放療和標靶治療也是目前常用的治療方式,目前多採用術後綜合治療。脊索瘤易復發,需長期持續性治療。
針對腫瘤特有的和依賴的驅動基因異常進行的治療稱為標靶治療,它具有針對性強、對該腫瘤具有較好的療效,且副作用輕,目前在脊索瘤領域主要有伊馬替尼和貝伐珠單抗等藥物。
內鏡下經鼻或口顱底手術
具有創傷小、出血少、恢復快的優點,適用於位置較淺的顱底脊索瘤,可以完整的切除腫瘤,避免顱腦重要血管、神經的損傷。
全椎板切除術
全椎板切除術是位於脊柱的脊索瘤切除首選的術式,手術將椎板全部切除取出腫瘤,主要適用於多節段、巨大脊索瘤。
放射療法是脊索瘤局部治療手段之一,對有轉移的脊索瘤,全劑量放射治療聯合化療是主要的治療模式。一些初期脊索瘤病人,因高齡或心肺等重要器官不能耐受手術者,放射治療也可作為一種局部治療手段,手術後放射治療用於處理術後的切緣殘留或局部末期的病例。目前放射治療方法進展很快,如適形放療、立體定向放療(γ刀)及調強放療等。放射療法可引起疲乏、胃納減退、低熱、骨髓造血功能抑制、放射性肺炎、肺纖維化和癌腫壞死液化形成空洞等放射反應和併發症,應給予相應處理。
脊索瘤對化療不敏感,治療效果較差。對於脊索瘤的標準治療方式,目前仍未達成共識,化療經常用於脊索瘤的術後輔助治療。
免疫治療近年來,通過實驗研究和臨床觀察,發現人體的免疫功能狀態與腫瘤的生長發展有一定關係,從而促進免疫療法的應用。
特異性免疫療法
用經過處理的自體腫瘤細胞或加用佐劑後,作皮下接種進行治療。此外尚可應用各種白介素、腫瘤壞死因子、腫瘤核糖核酸等生物製品。
非特異性免疫療法
用轉移因子、干擾素、胸腺素、香菇多糖等生物製品,激發和增強人體免疫功能。
預後
脊索瘤一般不能治癒,術後復發率接近100%,預後較差。脊索瘤術後可出現視力障礙、大小便失禁等後遺症。脊索瘤術後半年內每月複查一次影像學檢查,之後每三月複查一次。
脊索瘤一般不能治癒,術後復發率接近100%。
脊索瘤診斷後如不治療,預期壽命在6個月到2年之間。
脊索瘤術後可出現視力障礙、大小便失禁等後遺症。
脊索瘤術後半年內每月複查一次影像學檢查,之後每三月複查一次。
飲食
脊索瘤病人宜低鹽、低脂、高蛋白飲食,對於無吞咽困難的病人正常飲食即可,出現吞咽困難者儘量選用流食為主,避免食用刺激性食物和變質食物。
宜高蛋白飲食
尤其是脊索瘤術後病人需要能量較正常人高,高蛋白飲食有助於傷口恢復。術後吞咽困難者流食可以飲用牛奶、骨頭湯、魚湯、雞湯等,半流食可以吃菜肉粥、肉湯飯、雞蛋糕等。
宜低鹽、低脂飲食
低鹽飲食避免由於鈉離子在機體瀦留可引起血壓升高,進而導致顱內壓升高。避免油膩食物,儘量低脂飲食,防止動脈粥狀硬化阻塞血管加重病情。
避免不健康飲食
不要過多地吃咸而辣的食物,不吃過熱、過冷、過期及變質的食物。不要食用被污染的食物,如被污染的水、發霉的食品等,要吃一些綠色有機食品,要防止病從口入。
宜食用減輕化療、放療副作用的食物
香菇、銀耳、黑木耳、核桃、奇異果、羊血、豬血、鯽魚等對放化療後引起的噁心、骨髓抑制等有一定的緩解作用。
照護
脊索瘤病人的護理以生命體徵監測和併發症護理為主,日常生活中要注意術後體位、傷口的護理等,術後定期監測血象和影像學檢查。同時也要注意病人術後的心理疏導。
生命體徵監測
脊索瘤切除術因術區血管豐富、手術時間長、失血多、創傷大,術後易出現血液不穩定和心腦血管併發症。家屬需要注意觀察病人意識、血壓、呼吸、脈搏、心電等生命體徵。有術中輸血者需觀察輸血後反應,觀察24小時出入量,若有異常及時呼叫醫生處理。
併發症護理
術後觀察傷口、引流管和下肢血運情況,觀察有無傷口出血、腦脊髓液漏和下肢血栓形成。由於腦脊瘤手術時間長,病人長期臥床易出現下肢血栓,病人術後進行下肢肌肉收縮運動,若突發胸痛、呼吸困難、咳嗽、血壓下降考慮肺栓塞,及時呼叫醫生處理。
體位護理
術後去枕平臥4~6小時後,易採用左右臥位避免出現褥瘡,影響傷口癒合。每1~2小時翻身一次,翻身時保證軀幹成軸,嚴禁軀幹扭曲。
脊索瘤病人易出現消沉、厭世、焦慮的心情,家屬主動向醫生了解脊索瘤相關知識,了解後告知病人治療的具體過程、手術的成功案例消除病人恐懼心理。對於病人產生的任何疑問都要耐心的解釋,鼓勵病人消除心理負擔,使病人能夠配合治療和復健訓練。
由於脊索瘤手術的縫扎口大多位於人體的鼻腔和咽喉部位,因此術後保持病人鼻腔部位的清潔是十分重要。受縫扎材料的影響,病人鼻腔內的分泌物大多不易排出,護理時注意病人有無鼻腔阻塞、呼吸困難。
預防
脊索瘤目前暫時沒有任何一種藥物或者方式可以預防其發生和發展,因為脊索瘤作為一種先天性質的腫瘤,是先天胚胎時期發育異常造成的,只能在孩子生育的過程當中,儘量遠離放射線、遠離化學性物質以及高危因素,以做到預防此病。
對於有家族史的女性可以嘗試孕前遺傳諮詢、孕期定期產檢、初期取組織基因檢測進行初期篩檢。
- 女性懷孕期間儘量遠離輻射和避免接觸有害化學物質。
- 女性懷孕期間避免服藥和吸菸。
- 有家族史者孕前做好遺傳諮詢、孕期定期產檢。
- 平時注意防護,避免外傷,外傷可能誘發脊索瘤。
