耳硬化
概述
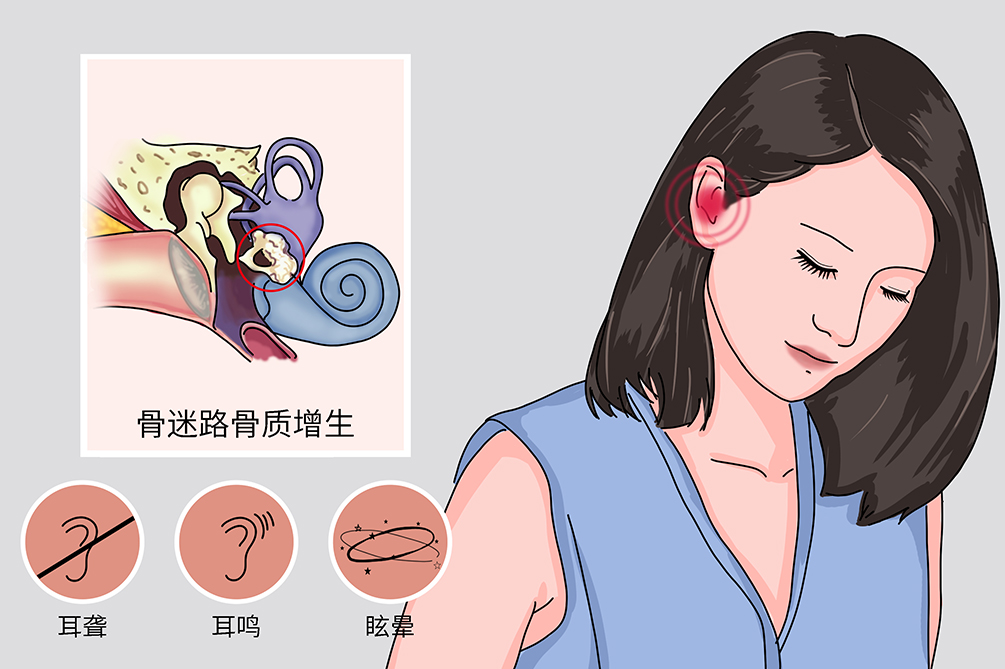
耳硬化又稱為耳硬化症,其是一種原因不明的原發於內耳骨迷路的局灶性病變,是內耳骨迷路的密質骨出現灶性疏鬆,以呈海綿狀變性為特徵的顳骨岩部病變,其以病理學為依據命名應稱為耳海綿化症,臨床上沿用習稱。臨床上以雙耳不對稱性進行性傳導性聽障為特徵,末期可合併感音神經性聽障。
- 就診科別:
- 耳鼻喉科
- 英文名稱:
- otosclerosis
- 疾病別稱:
- 耳海綿化症、耳硬化症
- 是否常見:
- 是
- 是否遺傳:
- 是
- 併發疾病:
- 聽力喪失
- 治療周期:
- 3~6週
- 臨床症狀:
- 雙耳不對稱性聽力損害、感音神經性聽力損害
- 好發人群:
- 20~40歲成年人
- 常用藥物:
- 氟化鈉
- 常用檢查:
- 耳部專科檢查、聽力學檢查、前庭功能檢查、影像學檢查
臨床耳硬化可根據病變範圍及病變活動情況而分為若干型,但各家對鐙骨足板組織病理學變化的分型標準不ー。
初期局灶型
病變局限於足板的1~2個小區,病變區血管隙擴大,周圍有HE藍染區。
瀰漫活動型
血管分布不正常,腔隙增多、擴大。絕大多數腔隙周邊排列著成骨細胞,其內常見破骨細胞,骨細胞大量增加,其大小、染色程度和排列方向等均不一致。
靜止型
血管腔可能有增多及擴大,但無近期骨質形成或破壞現象,偶可見到成骨細胞及破骨細胞。
活動型
骨迷路內生軟骨層有骨質吸收破壞,形成空隙,其內有活躍的纖維組織、成骨細胞、破骨細胞和擴張的血管等。
中間型
骨間隙逐漸因新骨生成而縮小或完全閉塞,血管逐漸稀少,破骨細胞罕見,成骨現象較活躍。
病因
耳硬化病因尚無定論,可能與遺傳性因素、內分泌因素、骨迷路包囊發育因素、免疫因素及其他因素有關。
內分泌因素
有學者基於本病女性多發、妊娠與停經能激發並加重病情,而認為與內分泌代謝障礙有關。
遺傳因素
由於耳硬化症在不同種族及家系中發病存在差異,許多學者都認為其發病與遺傳有關。臨床流行病學調查提示,此病的發生與否並非取決於單純顯性遺傳和低表達基因,而主要同一個少見的具有多個基因成分的顯性大基因有關,基因表達受年齡、性別、激素等因素的影響有所不同。
骨迷路成骨不全
耳硬化症病灶的好發部位是骨迷路包囊,尤其是前庭窗區的前庭裂,它是前庭窗前方骨迷路包囊中的裂隙,在某種因素的作用下靜止的軟骨殘體或纖維束中可發生新的軟骨或新骨形成,而成為耳硬化症的源頭。
病毒感染
通過免疫組織化學方法發現足板中骨細胞、軟骨細胞、破骨細胞,以及結締組織中有抗流行性腮腺炎、麻疹、風疹病毒的抗原。因此,認為耳硬化症的病因可能為上述病毒感染所啟動的骨迷路包囊的炎性血管反應或慢性炎症。
臨床耳硬化的發病率隨不同種族和地區而不同,據歐美文獻報導,白種人發病率最高,為0.3%~0.5%,黃種人被認為是此病的低發種族,20~40歲為高發年齡,性別差異各國報導不一致。國外報導白種人男女比例約為1:2,而我國學者報導男女比例約為2:1。
耳硬化的發病率是白種人高於黃種人和黑種人,女性約為男性的25倍,好發年齡是20~40歲。另外,麻疹病人也比正常人容易出現耳硬化症。
症狀
耳硬化的臨床表現以耳聾最常見,耳鳴次之,眩暈少見,以雙耳不對稱性、進行性、傳導性聽力損害為特徵,末期可發生感音神經性聽力損害。
耳聾
緩慢進行性傳導性或混合性聽障,本病多為雙側性,可先後或同時起病,耳聾程度相同或不對稱。耳聾呈緩慢進行性加重,嚴重的影響生活和工作者,常歷經數年乃至10餘年。
耳鳴
常與耳聾同時存在,發生率約為25%~80%,兩者同時發生者占多數,也有少數病人耳鳴出現於耳聾之前或繼發於耳聾之後,耳鳴一般以「轟轟」或「嗡嗡」低音調為主,高音調耳鳴常提示耳蝸受侵。耳鳴多為持續性或為間歇性,輕者僅在安靜環境下感到,重者可使人煩躁不安,比耳聾更為苦惱。
威利斯聽覺倒錯
亦稱鬧境返聰,在一般環境中聽辨言語困難,在嘈雜環境中病人的聽覺反較在安靜環境中為佳。
眩暈
本病的眩暈可類似良性陣發性姿勢性眩暈,即在頭部活動時出現短暫眩暈,發生率約為5%~25%,前庭功能可正常,多數病人手術後眩暈可消失。
如果病人的聽力損傷比較嚴重或病情惡化,則可能會導致聽力喪失。
看醫
耳硬化病情惡化可導致聽力喪失,所以如果依據病史,完善檢查,明確診斷為耳硬化症,需要給予對症治療。
- 病人出現漸進性耳聾、耳鳴症狀,應及時就醫。
- 出現雙耳或單耳漸進性聽力下降,或頭部活動時出現短暫眩暈,則需要及時就醫。
此病屬於耳科疾病,應去耳鼻喉科就診。
- 因為什麼來就診的?
- 耳聾、耳鳴的時間?
- 目前耳聾的程度、耳鳴的性質?
- 是否有以下症狀?(如頭暈、頭痛、心悸等症狀)
- 既往有無其他的病史?
耳部檢查
可見外耳道寬大、皮膚菲薄、耳垢甚少,耳膜完整、標誌清楚,可稍顯菲薄,可能是外耳道及耳膜營養障礙的表現,但也有人對正常人和耳硬化症病人的外耳道及耳膜進行過比較,並未發現有何差異。
聽力檢查
音叉檢査
呈Bezold三征,即低頻聽閾提高、林納試驗強陰性(骨導可比氣導長約4~5倍)、骨導延長,蓋來試驗常被用於檢測鐙骨是否固定,鐙骨活動時呈陽性,用符號「§」表示,若鐙骨固定則呈陰性,用符號(-)表示,但耳膜活動不良、聽骨鏈中斷及砧鐙關節固定亦可出現蓋來試驗陰性。
純音聽力計檢查
不同的病變程度和病變部位可表現為不同的聽力曲線,若鐙骨固定屬初期,則氣導曲線呈上升型,以低頻氣導下降為主,是鐙骨環韌帶勁度增加所致。若鐙骨完全固定但未合併耳蝸病變,則所有頻率的氣導聽力降至60分貝,呈平坦型曲線,一般可利用氣、骨導差來了解鐙骨活動的情況。
聲導抗測試
鼓室導抗圖初期為A型,隨著鐙骨固定程度加重耳膜活動受到一定的限制,可出現低峰曲線(As型),鐙骨肌聲反射消失。
影像學檢查
顳骨X線斷層拍片無中耳乳突病變,CT掃描及磁振造影在部分病人可較清晰地顯示骨迷路包囊,兩窗區或內耳道骨壁上出現界限分明的局灶性硬化改變,特別有助於耳蝸性耳硬化症的診斷。
根據病史、家族史、症狀及檢查,對典型病人的診斷不難。凡雙側非對稱性進行性傳導性聽障、耳膜正常,或Schwartz征陽性、耳咽管功能良好、鐙骨活動試驗陰性、鼓室導抗圖As型、鐙骨肌反射消失者,臨床耳硬化症即可初步做出診斷。對無明顯原因的中、青年的感音性聾病人,如有耳硬化症家族史、耳膜上有Schwartz征、鼓室導抗圖As型、言語識別率低者應行顳骨CT檢查,如CT片顯示迷路或內耳道骨壁上有硬化灶者,可確診為迷路性耳硬化症。
先天性聽骨鏈畸形
耳硬化病人是後天出現聽力的逐步下降,而先天性聽骨鏈畸形的病人一出生即存在聽力下降。
鼓室硬化
耳硬化是原發於內耳骨迷路的局灶性病變,可在骨迷路包裹中形成一個或多個富含血管的局部海綿狀新骨,能夠代替原有正常骨質。而鼓室硬化是中耳鼓室在慢性炎症的長期刺激下所遺留的退化性病變,其病理變化是鼓室黏膜透明變性和鈣質沉積,通過病史以及檢查即可鑑別。
治療
目前還沒有任何一種藥物能作為特效藥被推薦用於治療該疾病,而內科治療的目的主要是使相關的骨質發育成熟,並降低骨破壞的程度,較多用於不適宜或不願接受手術的病人。
凡不宜手術或不願意接受手術的病人,不論其為傳導性聽障、混合性或感音神經性聽障,均可試戴助聽器。
流行病學調查表明,飲水內含氟很低的地區本病的發病率較正常地區高4倍。實驗研究表明,適當劑量的氟化鈉可抑制骨質吸收,促進新骨形成。此外,對精神憂鬱或煩躁者可給予安慰及鎮靜藥物。
耳硬化症目前尚無針對病因的療法,通過手術矯治因鐙骨固定而造成的傳音障礙,以恢復或改善聽力是唯一行之有效的方法。手術方法有鐙骨手術及外半規管開窗術,後者已逐漸被摒棄,應選擇有豐富臨床經驗的耳外科醫生動手術。
預後
耳硬化為緩慢進行性侵犯骨迷路壁的內耳病變,可致傳導性聽障及感音神經性聽障,目前尚無有效的藥物可阻止其發展,而手術治療也僅能改善聲音傳導功能,不能阻止病灶的發展。部分進展較快、多病灶者,最後有成為重度感音神經性聽障的可能,預後較差。
耳硬化難以治癒,其治療以避免聽力持續下降為主。
本病一般不會影響自然壽命。
一般三個月或半年複診一次,明確聽力是否繼續下降。
飲食
耳硬化病人術後飲食以清淡、易消化、富含營養為主,忌食辛辣、油膩食物,忌菸酒、濃茶、咖啡。
- 多吃含有豐富的蛋白質的食物,不容易上火,能夠促進炎症的消散,比如雞蛋、牛奶。
- 宜吃含有豐富的維他命的食物,能夠改善機體的免疫功能,促進炎症消退,比如番茄。
- 忌吃辛辣刺激的食物,比如辣椒、生蔥、姜、蒜,不能吃帶發性的食物,比如魚蝦、螃蟹等海產品。
- 忌甜膩、油膩的食物,如豬油、奶油、牛油等,高糖食物如巧克力、甜點心等。
照護
- 採用手術治療以後,在術後一個月之內應該避免從事一些重體力勞動,同時也應該避免噪聲干擾,應該注意保持生活環境的安靜,同時適當的參加一些力所能及的活動。
- 在術後第二天開始做閉口鼓氣的動作,避免用力擤鼻涕、咳嗽與打噴嚏,如果發現有頭暈或者是聽力喪失現象,需要立刻到醫院接受相關的檢查和治療。
預防
耳硬化病情複雜,會導致病人出現耳聾、耳鳴等表現,所以平時要注意預防該病的發生。
- 避免長時間用耳,引起聽力的慢性損傷。
- 有耳聾生育風險的夫婦應接受遺傳指導和產前諮詢。
- 預防耳部外傷和感染,避免感冒。
- 如果患有慢性中耳炎等疾病,需要積極進行治療。
