多汗症
概述
多汗症主要是由於精神因素(如精神緊張、情緒激動、憤怒、恐怖及焦慮等)、偏癱或腦震盪等引起的自主神經損傷或功能失調,以及內分泌功能失調,如甲狀腺功能亢進、妊娠、糖尿病等引起,有時可為某些疾病的伴隨狀態。多汗症是一種常見的疾病,通過藥物治療、手術治療等方法一般能治癒,預後良好。
- 就診科別:
- 皮膚性病科
- 英文名稱:
- hyperhidrosis
- 是否常見:
- 是
- 是否遺傳:
- 是
- 併發疾病:
- 足癬、體癬、臭汗症、毛囊炎
- 治療周期:
- 1週
- 臨床症狀:
- 出汗過多
- 好發人群:
- 自主神經損傷或功能失調、內分泌功能失調、有家族史病人
- 常用藥物:
- 5%明礬溶液、5%鞣酸溶液、2%~4%甲醛溶液
- 常用檢查:
- 澱粉-碘及醌茜染色法、汗液檢測
根據臨床表現可分為局限型多汗和泛髮型多汗。
局限型多汗
為多汗症的常見類型,男女均可發生,不同種族的男女發病率無差異,其定義為局部區域的排汗過多。局限型多汗約60%~80%的病人有家族史,表現為不完全外顯性常染色體顯性遺傳。
泛髮型多汗
主要由於其他疾病引起的全身廣泛性多汗。
病因
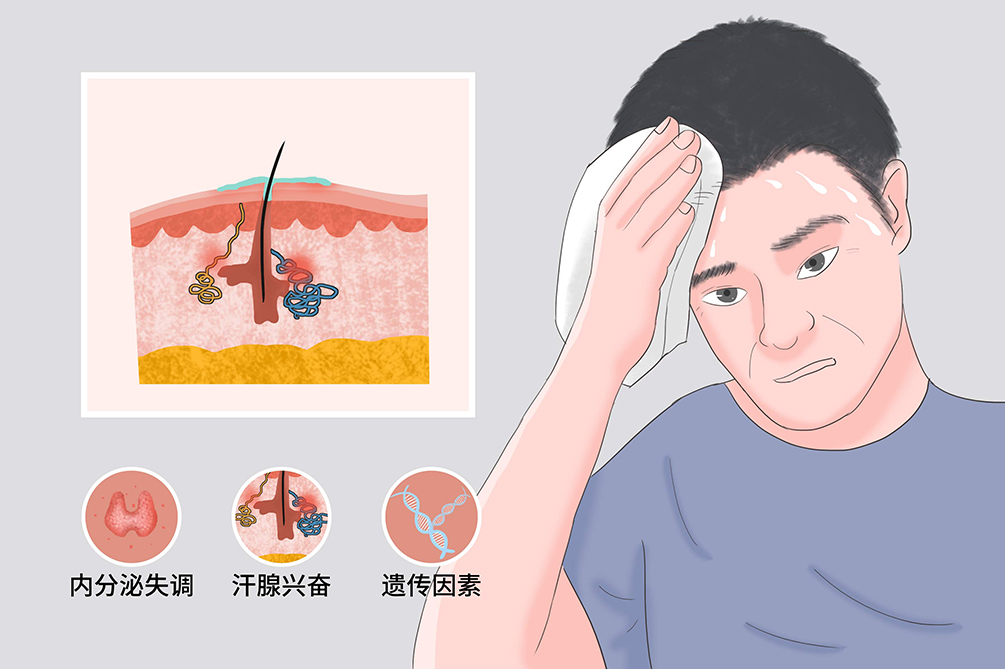
多汗症主要是由於精神因素、偏癱或腦震盪等引起的自主神經損傷或功能失調以及內分泌功能失調等引起,有時可為某些疾病的伴隨狀態。現認為本病的發生與各種因素導致交感神經衝動增加,乙醯膽鹼分泌增多,加強了汗腺興奮性而產生多汗有關,或由於汗腺神經緊張性增加,使汗腺對於正常強度的神經性和非神經性刺激的出汗反應增強。
自主神經損傷或功能失調,以及內分泌功能失調
精神因素(如精神緊張、情緒激動、憤怒、恐怖及焦慮等)、偏癱或腦震盪等引起的自主神經損傷或功能失調,以及內分泌功能失調,如甲狀腺功能亢進、妊娠、糖尿病等引起,有時可為某些疾病的伴隨狀態。
各種因素導致汗腺興奮性加強
各種因素導致交感神經衝動增加,乙醯膽鹼分泌增多,加強了汗腺興奮性而產生多汗。
汗腺神經緊張性增加
汗腺神經緊張性增加,使它對於正常強度的神經性和非神經性刺激的出汗反應增強。
遺傳因素
局限型多汗約60%~80%的病人有家族史。
精神緊張以及情緒波動容易引起神經衝動增加,從而誘發多汗症。藥物、酒精或其他化學物質干擾機體正常調節功能。某些惡性腫瘤等,也容易誘發多汗症。
多汗症臨床發病率美國人大約有3%,局限型多汗約60%~80%的病人有家族史,表現為不完全外顯性常染色體顯性遺傳。
自主神經損傷或功能失調以及內分泌功能失調的病人
精神因素、偏癱或腦震盪等引起的自主神經損傷或功能失調以及內分泌功能失調,如甲狀腺功能亢進、妊娠、糖尿病等,容易引起多汗症。
有家族史者
局限型多汗約60%~80%的病人有家族史。
症狀
多汗症的病人在正常生活環境和條件下,出現局部或者全身皮膚異常多汗,男女均可發生,無明顯的季節差異。多汗症病人可併發體癬、足癬、臭汗症、毛囊炎等疾病。
局部多汗
掌趾、腋下、腹股溝、會陰部多見,其次為前額、鼻尖和胸前,其中掌趾最常見,無明顯季節區別。常初發於兒童或青春期,25歲以後自然減輕。
全身多汗
主要由於其他疾病引起的全身廣泛性多汗,如感染性高熱,口服退熱劑後通過出汗進行散熱。其他疾病如中樞神經系統疾病(包括大腦皮質、基底神經節、脊髓),或周圍神經損害或帕金森氏症、虛脫等也可以造成全身多汗。
體癬
當身體出汗異常增多,易繼發細菌或真菌感染,引發體癬。
足癬
足部汗液揮發不暢,導致足底皮膚浸漬、發白,伴足臭,易繼發細菌或真菌感染,導致足癬的發生。
臭汗症
腋窩部位多汗易同時伴發臭汗症。
毛囊炎、癤等
腋窩、陰部多汗時由於摩擦易發生擦爛性紅斑,伴發毛囊炎、癤等。
焦慮和憂鬱
擔心多汗引起難堪、不敢參加社交活動、不敢與人靠近、頻繁洗澡和更衣,都會增加心理負擔,引起焦慮,甚至憂鬱。
看醫
皮膚汗液分泌異常增多時,需要注意考慮是否患有多汗症,建議病人到皮膚就診,並進行澱粉-碘及醌茜染色法、汗液檢測來確診。多汗症病人建議與精神緊張或壓力、運動後多汗相鑑別。
- 皮膚出汗比平時多或者有異常時,建議在醫生的指導下進一步檢查。
- 掌趾部、腋部、腹股溝等處皮膚出汗異常增多及時就醫。
- 皮膚異常多汗並出現高熱、頭痛等情況應立即就醫。
多汗症病人可以去皮膚性病科就診。
- 目前都有什麼症狀?
- 是全身出汗均多還是僅有某些部位汗多?
- 是否有以下症狀?(如頭痛、頭昏、乏力、口渴、噁心等)
- 是否有家族史?
- 既往有無其他的病史?
澱粉-碘及醌茜染色法
澱粉-碘及醌茜染色法可用來顯示其出汗方式,也可顯示所選區域內汗腺最活躍的部位。澱粉-碘染色法將碘溶液(可用3.5%酒精溶液)塗於乾淨、已剃毛的皮膚表面待其乾燥,然後將澱粉(可用玉米澱粉)刷在相應區域,出汗部位會變為藍黑色。也可用浸過澱粉和碘溶液的紙來做。
汗液檢測
需要時可以進行汗液檢測,掌跖多汗症的分級標準中,「輕度」為手掌或足跖潮濕看不到明顯汗滴,"中度」的特徵為指端有出汗,「重度」可見汗液滴下。腋窩多汗可通過衣物浸漬程度來測量,認為浸漬<5公分為正常,5~10公分為輕度,10~20公分為中度,>20公分為重度。
通過臨床表現、顯色法和重量法可證實並量化多汗症。
- 顯色法:可使用澱粉試紙-碘染色法來直接驗證皮膚有無出汗。
- 重量法:通過稱量濾紙使用前後的重量來測定局部部位所產生汗液的多少。
- 紅外熱成像法:可評價汗腺功能,比較不同部位甚至不同汗腺的功能。
- 病人可出現局部、全身出汗。
運動後多汗
持續時間短,無不適症狀,不影響正常生活。
精神緊張或壓力
任何人可出現這種情況,常見掌趾、腋窩,也可見臉部,但無不適症狀。
治療
多汗症病人需要通過藥物治療、手術治療、物理治療、其他治療等方法治療,一般治療1週左右。
外用藥物治療
5%明礬溶液、5%鞣酸溶液、2%~4%甲醛溶液
明礬可收斂止汗、除臭,且無色、無味、無刺激性。5%鞣酸溶液、2%~4%甲醛溶液,使用後可能會有燒灼感或者出現刺激性接觸性皮膚炎。
系統藥物治療
- Phenobarbital 、溴劑等鎮靜藥:此類藥物對情緒性多汗症常有效,副作用為鎮靜,使用時間長達數年。
- 阿托品、顛茄等抗膽鹼能藥物:此類藥物口服暫時有效,不過要控制多汗症常需要較大劑量,而這時常出現的不良反應則較大。常見不良反應有眼乾、明顯口乾、失眠、精神狀態改變,如意識模糊、幻覺、皮膚潮紅、心悸、癲癇發作、視物模糊、高血壓等,本治療方法已趨向淘汰。
手術切除汗腺
對腋窩部多汗症通常有效,但腋窩皮膚全切後的典型副作用為術後傷口癒合後會遺留有顯著疤痕,為多汗症治療的最後辦法。
交感神經切除術
可用於治療手足多汗症,為掌跖多汗症的最終治療手段,T2~T3水平交感神經切除對足趾多汗症有效。手術風險為Horner症候群、低血壓、氣胸,可出現軀幹的代償性多汗或味覺性臉部泌汗。
電離子透入療法:用自來水及直流電做電離子透入療法,適用於手足多汗症。
A型肉毒桿菌毒素注射:用於治療腋窩多汗症,對掌跖多汗症也有效,止汗明顯,平均可維持9~12個月。注射部位可有4~6個月近似無汗,不良反應為暫時性,常見注射部位疼痛和肌無力。
預後
經過有效規範的治療均可緩解或治癒,能夠減輕或消除多汗症的症狀、維持正常的生活質量。但是有些療法會反覆,如注射肉毒桿菌毒素療法。
多汗症病人經過有效的治療能治癒。
多汗症病人一般不會影響自然壽命。
多汗症病人進行注射肉毒桿菌毒素療法,需要手術後半年複診。
飲食
多汗症病人注意及時補充水分和電解質,合理均衡地分配各種營養物質。合理控制總熱量,合理營養分配,合理餐次分配,忌酒。
- 多汗症的病人應該多吃膳食纖維,在粗、細糧結合的前提下,多吃蔬菜。比如綠葉的蔬菜,包括菠菜、芹菜、油菜、油麥菜這類綠葉的蔬菜。
- 多汗症也應該多吃富含有維他命B群的食物,以及優質蛋白,包括蛋、瘦肉、奶,以及其他一些相關的食物。
- 多汗症的病人建議不要進食辛辣刺激性食物,不要喝酒。
照護
多汗症病人注意清潔衛生,保持乾燥、潔淨,注意及時補充水分和電解質,不要過分緊張,以免加重病情。按時、按量用藥,謹遵醫囑。
- 了解各類藥物,指導病人正確的塗抹或者直接幫助病人塗抹,塗抹時注意衛生,儘量用醫用棉棒塗抹。
- 注意保持皮膚的衛生,避免接觸污染物,注意預防感染。破損處儘量不要接觸水,不小心碰到污染物之後注意及時消毒清理。
- 每天沐浴,但不要用力擦洗,沐浴後徹底擦乾身體,尤其是腋下。
- 不要穿緊身衣物,選擇純棉、寬鬆的天然纖維質地的衣服。
- 每次洗完腳後也要徹底擦乾,可試試在腳趾縫裡塗爽身粉。
密切監測病人情緒、甲狀腺、血糖的情況,血糖可使用可攜式血糖儀在家進行自我血糖監測,甲狀腺功能異常的病人則需要到醫院檢查。
寬慰病人放鬆心情,以積極向上的心態面對疾病的治癒,多出去看看美麗的風景,相信疾病一定能夠治癒,相信醫生,有助於疾病的緩解和恢復。
- 鞋子每天穿完要徹底晾乾或曬乾,可以兩雙鞋子輪流穿,不要每天穿同一雙鞋子。
- 保持情緒穩定,不要激動或焦慮。
預防
多汗症病人避免精神緊張和情緒激動,保持皮膚的清潔和衛生。有其他疾病引起的多汗症應該針對病因進行治療。
- 有家族史的注意及時就診諮詢。
- 健康生活,多鍛煉身體,如每天去公園跑跑步鍛煉身體。
- 改善生活習慣,如穿寬鬆、透氣鞋襪,保持局部乾燥及清潔,有不適時及時就診治療。
- 如果是由於基礎疾病導致的多汗症,常見於糖尿病、甲狀腺亢進等疾病病人,應積極治療基礎疾病。
